Проверка кала на наличие скрытой крови может быть важным шагом в диагностике различных заболеваний, включая язвы, полипы и рак кишечника. Если вы хотите провести тест самостоятельно, следуйте этим рекомендациям:
Что вам понадобится
- Специальные тест-наборы для определения скрытой крови в кале, которые можно купить в аптеке.
- Чистая и сухая посуда для сбора образца кала.
- Перчатки для личной гигиены.
Пошаговая инструкция
- Соберите образец кала в соответствии с инструкциями к тест-набору. Обычно рекомендуется собирать образец из разных участков кала для повышения точности теста.
- Следуйте инструкциям, прилагаемым к вашему тест-набору. Обычно вам нужно будет нанести небольшое количество образца на тест-полоску или в специальную реактивную зону.
- Подождите указанное время для получения результатов. Обычно это занимает от нескольких минут до получаса.
- Интерпретируйте результаты согласно инструкции. Обратите внимание на контрольную линию, которая указывает на корректность выполнения теста.
Что делать, если тест положительный?
Если тест показал наличие скрытой крови, рекомендуется обратиться к врачу для дальнейшего обследования. Врач может назначить дополнительные исследования, такие как колоноскопия или анализы крови, чтобы выяснить причину появления крови.
Советы по соблюдению здоровья кишечника
- Поддерживайте рацион, богатый клетчаткой: фрукты, овощи и цельнозерновые продукты помогают поддерживать здоровье кишечника.
- Регулярно занимайтесь физической активностью.
- Избегайте чрезмерного употребления алкоголя и курения.
- Регулярно проходите медицинские осмотры, особенно если у вас есть предрасположенность к заболеваниям ЖКТ.
Проверка кала на скрытую кровь — это полезный инструмент для мониторинга здоровья, но не заменяет полноценного медицинского обследования. Будьте внимательны к своему здоровью и своевременно обращайтесь к специалистам!
Кровь в стуле
Кровотечения в желудочно-кишечном тракте (ЖКТ) могут возникнуть в любой его части в результате различных заболеваний. Эти кровяные выделения могут быть скрытыми и отличаться по степени интенсивности.
Кровотечения в верхних отделах ЖКТ проявляются в виде дегтеобразного стула; если потеря крови значительная, кал может иметь смолистую консистенцию и черный цвет, с неприятным запахом. В стуле может присутствовать свежая кровь при обширной кровопотере. Сопровождается это симптомами, такими как интенсивная боль за грудиной и рвота с кровянистыми сгустками, напоминающими цвет кофейной гущи. Подобные проявления характерны для кровотечений из желудка, двенадцатиперстной кишки или пищевода.
Выделение крови из ануса свидетельствует о кровотечении из толстого кишечника или дистальных отделов подвздошной кишки. В случае кровотечений из нижней части ЖКТ кал приобретает кровавый оттенок; выделения из ануса ярко-красные, с примесью крови. При значительных кровопотерях можно наблюдать симптомы, указывающие на потерю циркулирующей крови, геморрагический шок и гиповолемию. При анальных трещинах кровь появляется алая во время дефекации.
Кровотечение приводит к повышенной потливости, слабости, дезориентации, бледности, тахикардии и обморочному состоянию.
Скрытое кровотечение из верхних отделов ЖКТ может протекать без рвоты с черными частицами, но отмечается прогрессирующая анемия.
Причины
- опухолевые образования в желудке;
- геморрагический гастрит;
- варикозное расширение вен пищевода и анального канала;
- язвенная болезнь желудка;
- язвы двенадцатиперстной кишки;
- цирроз печени;
- прием медикаментов (гепарин, варфарин, аспирин, антиагреганты, НПВС);
- дивертикулез толстой кишки;
- геморрагический диатез;
- колоректальный рак;
- полипы в пищеводе, желудке и кишечнике.
Перед установкой диагноза необходимо стабилизировать состояние пациента. Для этого применяют внутривенные вливания жидкости или компонентов крови, а также проводят респираторную реанимацию.
- сбор анамнеза;
- выявление клинических симптомов;
- лабораторные исследования – общий анализ крови, коагулограмма, печеночные пробы;
- пальцевое обследование прямой кишки;
- инструментальная диагностика:
- эндоскопия верхних отделов ЖКТ при подозрении на кровотечение;
- колоноскопия – для выявления проблем в нижних отделах;
- ангиография;
- ирригоскопия или КТ-энтерография – для выявления скрытых кровотечений;
Способы диагностики скрытой крови в фекалиях
Ранее для выявления крови в стуле применялась проба Грегерсена (бензидиновая проба), но сейчас используется более точный иммунохимический метод: FOB Gold, ColonView.
Факторы, вызывающие кровь в фекалиях
Появление крови в стуле обусловлено различными причинами, среди которых чаще всего встречаются следующие:
- Изменения вен в области ануса и их повреждения при дефекации.
- Воспалительные процессы в толстом кишечнике.
- Наличие язв, полипов и различных образований в кишечнике.
- Анальные трещины или мелкие повреждения кожи в области ануса.
- Инфекционные заболевания, затрагивающие пищеварительный тракт.
- Редкие дефекации, при которых кал становится твердым и сухим, что может привести к повреждениям прямой кишки и, соответственно, к кровотечениям после запоров.
Причины появления крови в стуле могут варьироваться в зависимости от половой принадлежности пациента. У мужчин это может сигнализировать о проблемах с предстательной железой, включая рак или острую воспаление. У женщин, учитывая анатомические особенности, факторы риска могут быть следующими:
- Увеличение случаев геморроидальных кровотечений во время беременности и после родов из-за давления матки на прямую кишку.
- Некоторые гинекологические недуги, такие как эндометриоз и кисты яичников, могут вызвать кровотечения из прямой кишки.
- Во время менструации возможны следы крови в стуле из-за выделений из влагалища.
Хотя причины могут различаться по половой принадлежности, важно помнить, что любые изменения в работе кишечника, в том числе кровотечения, требуют обращения к врачу для квалифицированной оценки состояния.
Заболевания
Появление крови в стуле не всегда связано исключительно с механическими повреждениями кишечника или ануса; это также может быть симптомом ряда заболеваний:
- Геморрой приводит к появлению кровяных выделений в ходе дефекации.
- Язвенный колит, характеризующийся воспалением и образованием язв в толстом кишечнике, может привести к кровотечениям.
- Рак кишечника вызывает множество симптомов, включая кровотечения.
- Колоректальный полипоз, представляющий собой аномальные образования в кишке, иногда также приводит к кровотечениям.
- Дивертикулез толстой кишки сопровождается образованием выступов на стенках кишечника.
- Инфекционный колит – острое воспаление кишечника, вызванное патогенной флорой.
- Воспалительные заболевания кишечника, включая язвенный колит и болезнь Крона, часто сопровождаются кровоточивостью.
Обратите внимание! Перечислены лишь некоторые распространенные заболевания, сопряженные с появлением следов крови в стуле. Точный диагноз и соответствующее лечение может установить лишь врач. Самолечение недопустимо, и не следует откладывать визит к специалисту, так как многие недуги легче поддаются терапии на ранних стадиях.
Классификация
Симптом, связанный с появлением крови в стуле, может принимать различные формы; классификация состояния помогает специалистам более точно определять причину проблемы. Критерии для выделения видов могут быть следующими:
- Очевидная алая кровь в стуле, заметная невооруженным глазом или на туалетной бумаге, чаще указывает на кровотечения из нижних отделов ЖКТ, таких как прямая кишка или анус, что связано с геморрой или анальными трещинами.
- Темная кровь, придающая калу черный смолистый цвет, указывает на кровотечения из верхних отделов ЖКТ, таких как желудок или двенадцатиперстная кишка. Изменение цвета обусловлено взаимодействием крови с желудочными кислотами.
- Скрытая кровь, не видимая при обычном осмотре, может быть выявлена с использованием специальных исследований (гемокульт-тест или иммунохимический анализ на кровь в голи). Это может свидетельствовать о различных заболеваниях, включая полипоз, рак кишечника и язвенный колит.
- Кровяные сгустки указывают на более серьезные проблемы, такие как поздние стадии онкологии, и требуют немедленного медицинского вмешательства.
Важно обратиться к врачу при обнаружении любого вида крови в стуле для определения причины и назначения необходимого лечения.
Кровь в стуле: причины и методы диагностики
Кровь в стуле можно выявить как визуально, так и с помощью лабораторных методов. Цвет крови зависит от места кровотечения: чем выше располагается источник, тем темнее будет кал. Ярко-алая кровь указывает на проблемы в нижних отделах ЖКТ.
Черный дегтеобразный стул (мелена) свидетельствует о поражениях верхних отделов ЖКТ. Исключение составляют обширные острые кровотечения, при которых значительное количество крови имеет ярко-красный цвет.
Прожилки алой крови в коричневом кале могут указывать на повреждение сигмовидной кишки, а темно-красная кровь, смешанная с калом, – на проблемы верхних отделов толстого кишечника.
Кровь может покрывать массы кала или смешиваться с ними. Смешивание с фекалиями указывает на то, что источник кровотечения расположен выше толстого кишечника.
Лабораторная диагностика
В лабораторных условиях кровь в кале может быть обнаружена с помощью копрограммы и микроскопии образцов, в которых выявляются эритроциты.
Когда кровь не видна, но есть подозрения на ее наличие, выполняется тест на скрытую кровь. Это исследование позволяет обнаружить небольшие кровотечения в ЖКТ и используется как скрининговый тест для раннего выявления колоректального рака.
Тест на скрытую кровь
Для обнаружения скрытой крови в стуле применяются тесты, основанные на реакции гемоглобина с пероксидазой, в результате чего цвет реагента меняется. Важно учитывать вероятность ложноположительных и ложноотрицательных результатов.
Перед тестированием необходимо соблюдать определенные диетические ограничения. Красное мясо и цитрусовые могут повлиять на конечные результаты анализа.
Клиническая диагностика
Диагностика причин появления крови в стуле начинается со сбора анамнеза, который включает:
- Нарушения в работе кишечника;
- Признаки геморроидального заболевания;
- Тип и характер болевых ощущений.
Эндоскопия применяется как метод визуальной диагностики для подтверждения диагноза и лечения кровотечений.
Дополнительные методы диагностики могут включать:
- Ангиография;
- Компьютерная и магнитно-резонансная томография;
- Пальцевое обследование ректальной области.
- Общий анализ крови.
Терапевтические меры
После подтверждения диагноза лечение выбирается на основе конкретных причин кровотечения. Способы терапии могут варьироваться:
- Лазерная и электрокоагуляция;
- Эмболизация кровеносных сосудов;
- Хирургическое вмешательство при необходимости;
- Переливание крови, когда уровень гемоглобина снижен.
В случае хронических кровотечений рекомендуется терапия с использованием медикаментов и соответствующая диета.
При активном кровотечении во время эзофагогастродуоденоскопии осуществляется эндоскопический гемостаз с применением адреналина и других методик.
Экспресс-тест на наличие скрытой крови в кишечнике
Итоги диагностики
Что означают полученные результаты
С — CONTROL — контрольная область
T — TEST — тестовая область
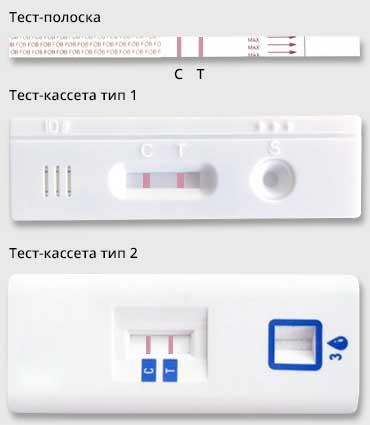
Если в контрольной и тестовой зонах видны две линии: это означает, что в желудочно-кишечном тракте наблюдается КРОВОТЕЧЕНИЕ.
Необходимо обратиться к врачу!

Если в контрольной зоне видна одна линия: результат — кровотечения нет.
Для раннего выявления рака рекомендуется проводить данный тест раз в год.

Если в контрольной зоне нет никаких линий: требуется повторная проверка с новым тестом.
Вопросы и ответы
Какова частота возникновения рака толстого кишечника?
Рак толстой кишки составляет около 15% всех случаев злокачественных заболеваний.
Какие факторы способствуют развитию рака толстой кишки?
К внутренним факторам можно отнести наследственность и наличие предшествующих заболеваний. К внешним причинам относятся особенности питания и стиль жизни.
Что такое полипы в толстой кишке?
Полипы — это опухолевидные образования, выстланные слизистой оболочкой, которые могут вызывать кровотечения. Рак толстой кишки часто развивается из аденоматозных полипов.
Какие симптомы могут указывать на рак кишечника?
Симптоматика может проявляться в виде кровянистых выделений, а Включает множество неспецифических признаков.
Какие факторы риска существуют?
Раковые опухоли кишечника
Раковые опухоли могут развиваться в любом возрасте, но около 90% пациентов с раком кишки старше 50 лет. К другим факторам риска, помимо возраста, относятся:
- Питание: высокое содержание жиров (особенно животных), а также красного и переработанного мяса увеличивает вероятность возникновения рака кишечника; большее количество фруктов и овощей, наоборот, снижает риск.
- Нездоровый образ жизни: курение, чрезмерное употребление алкоголя и недостаток физической активности.
- Диабет: люди с диабетом имеют повышенный риск рака кишечника.
- Хронические заболевания: такие как язвенный колит и болезнь Крона.
- Перенесенные ранее заболевания: если у вас были полипы, даже если они были полностью удалены, риск развития рака остается.
- Наследственность: генетическая предрасположенность играет роль у около 5% больных раком кишечника.
Проходя тест на скрытую кровь в кале ежегодно, в сочетании с корректировками в питании и образе жизни, можно значительно снизить риск развития рака кишечника.
Кто должен проходить тест на скрытую кровь в кале?
Скрининг на рак толстой кишки должен начинаться после 40 лет и проводиться не реже одного раза каждые 3 года. По достижении 50 лет тест на скрытую кровь должен проводиться ежегодно. В случае наличия факторов риска исследование рекомендуется проводить также ежегодно.
First Reply (Первый ответ) — точные лабораторные исследования, экспресс-тесты для удобного домашнего мониторинга.






