Бешенство — это острая вирусная инфекция, вызываемая вирусом бешенства, которая приводит к воспалению головного мозга. После появления первых симптомов болезни, таких как головная боль, беспокойство и паралич, выживаемость пациента крайне низка.
Если человек уже проявил симптомы бешенства, то, как правило, его жизнь составляет всего лишь несколько дней до нескольких недель. Однако важно отметить, что при правильном и своевременном лечении после укуса инфекционного животного (например, вакцинация, введение сыворотки) можно предотвратить развитие болезни.
Поэтому если человек был укушен или подвержен контакту с подозрительным животным, необходимо незамедлительно обратиться за медицинской помощью. Вакцинация против бешенства эффективна и дает высокие шансы на выживание, если она проводится до появления первых симптомов.
В целом, бешенство является смертельно опасным заболеванием, но при правильном подходе и быстром реагировании есть возможность избежать фатальных последствий.
Бешенство
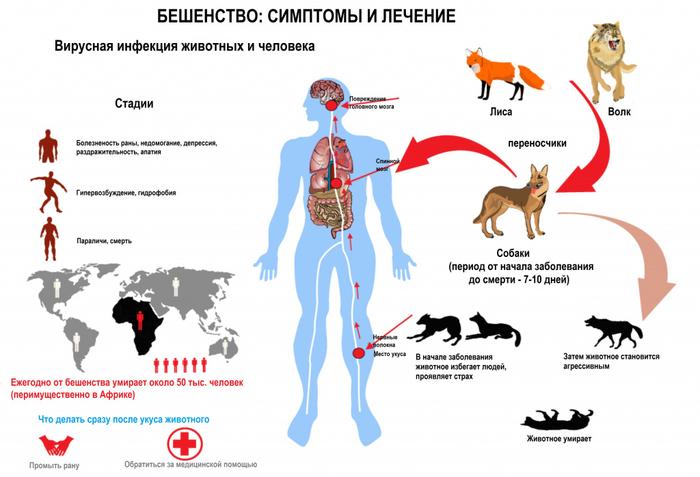
Бешенство — это вирусное заболевание зоонозного характера, которое контролируется с помощью вакцин и влияет на центральную нервную систему. В 99% случаев именно собаки становятся источником заражения вирусом для человека. Чаще всего от бешенства страдают дети в возрасте от 5 до 14 лет.
Данное заболевание может поражать млекопитающих, включая как домашних (собак и кошек), так и диких животных. Инфекция передается через слюну, обычно в результате укусов, царапин или при прямом контакте со слизистыми оболочками.
Глобальные экономические потери из-за бешенства составляют приблизительно 8,6 миллиарда долларов США каждый год, что включает в себя как смерть от заболевания, так и связанные с ним расходы.
По различным оценкам, в мире от бешенства ежегодно умирает около 59 000 человек, и количество зарегистрированных случаев зачастую не соответствует реальным значениям.
Бешенство считается забытым тропическим заболеванием, которое в основном затрагивает маргинализированные группы населения. Вакцины и иммуноглобулины не всегда доступны для людей, которые в них нуждаются.
Каждый год более 29 миллионов человек получают вакцину против бешенства по всему миру.
Виды бешенства, кроме собачьего
Наиболее распространенный источник бешенства среди людей — это вампирные летучие мыши. Смертельные случаи, связанные с укусами лисиц или других млекопитающих, наблюдаются крайне редко.
Симптомы
Инкубационный период заболевания составляет обычно от 2 до 3 месяцев, хотя он может варьироваться. Начальные симптомы характеризуются повышением температуры, болями и необычными ощущениями в области укуса. При дальнейшем распространении вируса воспаляются головной и спинной мозг.
- Буйное бешенство: симптомы проявляются в виде гиперактивности, галлюцинаций и страха перед водой (гидрофобия).
- Паралитическое бешенство: менее выраженные симптомы, длится дольше и сопровождается постепенным развитием паралича.
Что такое бешенство?
Бешенство — это вирусное заболевание, вызывающее патологии нервной системы. Возбудитель — вирус Rabies lyssavirus.
- Ежегодно от бешенства умирает около 59 000 человек, среди которых 40% составляют дети до 15-летнего возраста.
- 99% случаев заражения происходит в результате укусов собак.
- Без адекватного лечения заболевание неизбежно приводит к летальному исходу.
- Основные симптомы бешенства включают лихорадку, головную боль, общую слабость, а в дальнейшем — беспокойство, спутанность сознания и паралич.
- Заражение происходит через слюну зараженного животного, и симптомы могут появиться через 1-3 месяца после укуса, но иногда могут проявляться уже через несколько дней.
- Профилактика бешенства включает вакцинацию домашних животных, а также своевременную антирабическую терапию после укуса.
- При укусе животного, необходимо немедленно обратиться к врачу для получения противорабической вакцины и иммуноглобулина.
Кто переносит бешенство?
1. Домашние животные:
- Собаки (основной источник в странах Азии и Африки),
- Кошки, коровы и лошади (в редких случаях).
2. Дикие животные:
- Лисы, еноты, волки и шакалы,
- Летучие мыши (особенно опасны в Северной и Южной Америке).
Животное становится заразным за 3–10 дней до появления первых признаков заболевания и остается опасным до своей смерти.
Важно помнить, что бешенство является высокозаразным вирусным заболеванием, которое передается через слюну заразившегося животного. Симптомы заболевания включают изменения в поведении животного, агрессивность, повышенную чувствительность к свету и звукам, а также паралич. Если укусило подозрительное животное, необходимо незамедлительно обратиться к врачу.
Профилактика бешенства включает вакцинацию домашних животных, особенно собак, а также избегание контакта с дикими животными. В некоторых странах существуют программы по контролю популяции диких животных, чтобы снизить риск передачи вируса.
Симптомы и скорость развития заболевания

Бешенство — это инфекция с 100% летальностью для человека. Вирус распространяется через укусы и при попадании слюны зараженного животного на поврежденные участки кожи.
Длительность инкубационного периода зависит от скорости распространения вируса по организму. Получив своевременную вакцинацию, можно предотвратить летальный исход.
Согласно данным ВОЗ, до 40% людей, подвергшихся укусам животных с подозрением на бешенство, составляют дети младше 15 лет.
На начальных стадиях заболевания наблюдается повышение температуры тела и необычные ощущения в области раны. При прогрессировании инфекции возникают агрессивные реакции, галлюцинации и страх перед водой.
Бешенство у человека
Это сложное заболевание вирусной природы, затрагивающее нервную систему. Резервуаром для вируса служат дикие и бродячие млекопитающие, в первую очередь хищники.
Наибольшее количество случаев регистрации фиксируется в весенне-летний период. Бешенство у детей прогрессирует быстрее по сравнению с взрослыми.
Вирус передается через биологические жидкости, чаще всего через слюну, при укусе. Животное начинает выделять вирус за 3-7 дней до появления клинических симптомов.
Бешенство
Теоретически передача вируса от человека к человеку при укусе или через слюну возможно, но случаев подобного рода ни разу не было зафиксировано.
Не все укусы приводят к развитию бешенства: риск заболевания составляет примерно 23% при укусе конечности, а при повреждении шеи, лица или рук он возрастает до 95%.
Чем больше укусов, тем выше вероятность заражения.
Попадая в организм, вирус распространяется по нервным волокнам и может также переноситься с кровью и лимфой. В результате он разрушает нервные клетки, оставляя после себя специфические образования, называемые тельцами Бабеша-Негри. С течением времени вирус достигает головного и спинного мозга, вызывая воспаление с тяжелыми симптомами.
Внешняя среда, включая солнечное излучение и высокие температуры, уничтожает вирус очень быстро. Например, под солнечными лучами он гибнет за считанные минуты, а при нагревании до 60°C — за 10 минут. Желудочный сок разрушает вирус за 20 минут, а дезинфицирующие средства действуют мгновенно. При низких температурах вирус может оставаться живым в течение нескольких недель, но теряет свою вирулентность.
Основными причинами заболеваемости являются недостаток знаний и небрежное отношение к своему состоянию здоровья. Многие люди не воспринимают укусы всерьез и не видят в них угрозу.
Обратиться за медицинской помощью необходимо не только после укуса, но также после контакта слюны с поврежденной кожей.
Классификация заболевания
Согласно Международной классификации болезней десятого пересмотра бешенство имеет код A82:
- A82.0 — Лесное бешенство.
- A82.1 — Городское бешенство.
- A82.9 — Бешенство неуточненное.
Клинические формы бешенства включают:
- бульбарная;
- менингоэнцефалитическая;
- мозжечковая;
- паралитическая.
На стадии появления клинических симптомов летальность составляет 100%.
Первая стадия (от 24 часов до 3 дней) характеризуется болью в ране, гиперреакцией и зудом в месте укуса, отеком тканей. У заболевшего наблюдается субфебрильная температура (до 37,3 °C), головные боли и общая слабость, возможно, тошнота и рвота. При укусах в области лица могут развиваться обонятельные и зрительные галлюцинации. У человека также могут наблюдаться психические расстройства: депрессия, апатия, тревожность и раздражительность.
Вторая стадия длится 2–4 дня, проявляется гипереактивностью и гиперсаливацией (человек не может пить из-за спазма мышц глотания, который возникает даже при звуках воды). Частота дыхания уменьшается, наблюдаются лицевые судороги в ответ на яркий свет, резкие звуки или ветер. Зрачки расширяются, взгляд фиксируется на одной точке, пульс учащается, наблюдается обильное выделение пота.
Психические расстройства становятся выраженнее: человек может проявлять агрессивность и становится потенциальной угрозой как для себя, так и для других. В периоды обострения могут возникать страшные галлюцинации, между которыми сознание иногда возвращается.
На пике приступа возможно остановка дыхания и сердцебиения.
Третья стадия, длительность которой не превышает 3 дней, включает в себя развитие энцефалита с симптоматикой «буйного» бешенства (в 80% случаев) или «паралитического» бешенства (в 20% случаев). При «буйном» бешенстве пациент испытывает дезorientation и возбуждение, а при «паралитическом» возникают восходящие парезы, вплоть до полного паралича конечностей.
Диагностика бешенства
При обращении пациента к врачу после укуса животного проводится осмотр раны для оценки предполагаемого периода инкубации. Далее врач фиксирует наличие визуальных симптомов заболевания — изменения в поведении, размер зрачков и так далее.
Изменения, обнаруженные в клиническом анализе крови, у всех больных одинаковые: наблюдается увеличение уровня лимфоцитов, отсутствие эозинофилов.
Мазок с поверхности роговицы позволяет определить наличие антител, вырабатываемых к инфекционному агенту.
К основным диагностическим методам также относятся выявление вирусных антигенов в биоптатах кожи затылочной области методом флуоресцирующих антител и ПЦР-анализ спинномозговой жидкости.
Лечение бешенства
Лишь своевременная вакцинация с использованием антирусной вакцины и антирабического иммуноглобулина может предотвратить бешенство и гибель человека, зараженного вирусом. Место укуса необходимо обработать раствором антирабического иммуноглобулина (RIG) в дозе 20 МЕ/кг.
Схема вакцинации вводится в следующие дни: 0-й (день обращения) — 3-й — 7-й — 14-й — 30-й — 90-й. Если укусившее животное прошло 10 дней и не проявило признаки бешенства, курс вакцинации можно завершить.
Первая помощь должна быть оказана немедленно — до визита к врачу.
Она заключается в тщательном промывании раны под струей воды с мылом и обработке краев раны йодом или спиртом. Повязки обычно не накладываются.
Во время вакцинации от бешенства людям запрещено употребление алкоголя, следует избегать физических перегрузок, посещения бань и сауны, а также переохлаждения.
Пациенты, которые одновременно проходят терапию с использованием иммунодепрессантов или кортикостероидов, должны регулярно проверять уровень антител к вирусу. При недостаточном их количестве требуется назначение дополнительных лечебных мероприятий.
Соблюдение всех этих рекомендаций значительно снижает вероятность заболевания, приближая её практически к нулю.
Как только возникают клинические проявления болезни, полноценное лечение становится невозможным, и врачи сосредотачиваются на облегчении боли пациента. В такой ситуации назначаются противосудорожные и снотворные медикаменты, а также организуется палата с низким уровнем света и хорошей шумоизоляцией. Также применяются обезболивающие средства (включая опиоидные анальгетики и транквилизаторы). Искусственная вентиляция легких может сыграть роль в продлении жизни, однако на данном этапе медицинских технологий в большинстве случаев летальный исход неизбежен после начала клинических симптомов.
Профилактика бешенства
Бешенство можно предотвратить с помощью вакцин. Профилактические прививки рекомендуется делать тем, кто подвержен профессиональным рискам, таким как специалисты по дрессировке, охотники и ветеринары. Противопоказания к вакцинации отсутствуют, разрешены инъекции даже для беременных женщин и пациентов с острыми заболеваниями.
Первая реакция организма на вирус после вакцинации наблюдается примерно через 14 дней; максимальный уровень антител достигается через месяц. Иммунный ответ сохраняется до одного года.
Если есть вероятность короткого инкубационного периода, следует вводить антирабический иммуноглобулин.
Побочные эффекты после вакцинации минимальны по сравнению с риском развития болезни. В некоторых случаях возможно возникновение аллергических реакций, а также местный отек, уплотнение или болезненность в месте инъекции.
Вакцинация не рекомендуется в следующих обстоятельствах:
- если укус был нанесен птицей (не хищником);
- если повреждения кожи не произошло из-за укуса (если укус произошёл через плотную ткань);
- если имел место контакт с инфекционным человеком;
- если произошло заражение животного, и оно не погибло в течение 10 дней после укуса (инкубационный период для теплокровных животных составляет до 10 дней, после чего они погибают при заражении бешенством).
Причины бешенства
Возбудителем бешенства является нейротропный вирус, принадлежащий к семейству Rhabdoviridae и роду Lyssavirus, известный как Neuroryctes rabid. Название «бешенство» в латинском и греческом языках (Rabies и lyssa соответственно) имеет один и тот же смысл.
Терминальный вид этого вируса имеет необычную форму, похожую на пулю: один из концов плоский, а другой заострённый. Внутри находится генетический материал (РНК), защищённый оболочкой с шипиками на поверхности.
Эти шипики служат для вызова иммунного ответа в организме человека, а также для связывания вируса с клетками-мишенями и их проникновения внутрь.
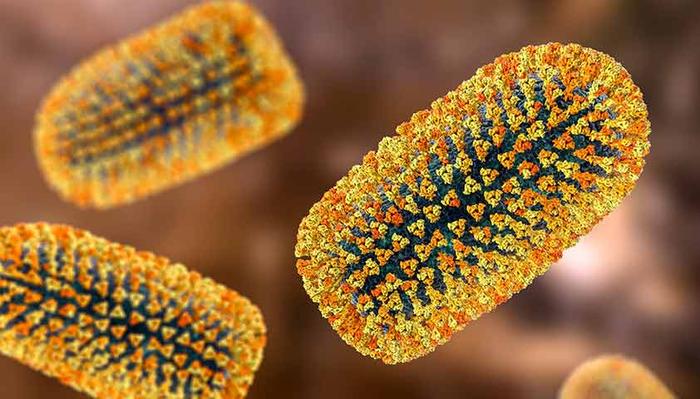
При увеличении вирус бешенства видно, что его поверхность усыпана шиповидными образованиями, которые способствуют проникновению в целевые клетки.
Существуют разные разновидности вируса бешенства:
- дикий (уличный) — циркулирует среди животных, представляет опасность для людей;
- фиксированный — ослабленный вирус, который стал инертным в результате лабораторной обработки и используется для производства вакцин.
Внешняя среда неблагоприятна для вируса: он быстро уничтожается под воздействием УФ-лучей и дезинфицирующих средств; при кипячении разлагается за 2 минуты. Тем не менее, при низких температурах (до -70°C) вирус может сохранять жизнеспособность на длительный срок.
Распространённость бешенства
Бешенство представляет собой глобальную угрозу, и природные очаги этого заболевания присутствуют по всему миру, за исключением Океании и Антарктиды. Например, в Австралии инфекция была впервые зарегистрирована лишь в 1996 году.
Главным естественным резервуаром бешенства являются летучие мыши. Эти животные сами не страдают от заболевания, однако способствуют распространению вируса.
Основные носители бешенства — теплокровные животные, а человек находится на случайном уровне в цепочке передачи вируса и не влияет на его циркуляцию в природе.
Различают два типа бешенства: городское (заболевают домашние и сельскохозяйственные животные) и лесное (заболевают дикие животные). В России преобладает лесной вариант.
По статистике, среди диких животных наибольшее число случаев бешенства зарегистрировано в пяти федеральных округах: Сибирском, Уральском, Центральном, Южном и Приволжском, где сосредоточено 77% всех случаев. Среди людей более 85% зарегистрированных случаев наблюдается в Центральном, Южном, Северо-Кавказском и Приволжском округах.
Каждый год от бешенства умирает до 70 тыс. человек по всему миру. Каждые 15 минут фиксируется два случая, а в сутки это составляет примерно 200 смертей.
В основном 95% смертей от бешенства происходят в странах Азии, Африки и Латинской Америки. Существует мнение, что значительное количество случаев остаётся незамеченным из-за недостаточного эпидемиологического контроля и диагностики.






