Волдырь на пальце руки – это небольшое полое образование под кожей, заполненное жидкостью. Обычно он образуется в результате физического повреждения, химического воздействия или микробной инфекции.
Основные причины появления волдырей:
- Трение или сжатие кожи (например, при работе с инструментами или физической активности);
- Аллергические реакции на химические вещества (моющие средства, краски и др.);
- Вирусные инфекции (например, вирус герпеса);
- Контакт с ожогами (солнечными или термическими);
- Некоторые кожные заболевания (экзема, дерматит).
Симптомы волдыря могут включать:
- Боль и жжение в области образования;
- Красноту и отечность вокруг волдыря;
- Затруднение при движении пальца, если волдырь расположен на линии сгиба.
Рекомендации по уходу за волдырями:
- Не вскрывайте волдырь, если это не необходимо, так как он защищает подлежащие ткани от инфекции.
- Если волдырь вскрылся, аккуратно очистите его антисептиком и закройте стерильной повязкой.
- При признаках инфекции (усиливающаяся боль, покраснение, гной) обязательно обратитесь к врачу.
- Используйте специальные пластыри или повязки для защиты волдыря.
Если волдырь не проходит в течение нескольких дней или вызывает значительный дискомфорт, рекомендуется проконсультироваться с дерматологом.
Дисгидроз: подходы к лечению с помощью мазей и кремов
Под понятием «дисгидроз» подразумевают форму дисгидротической экземы. Экзема — это аллергическое заболевание, при котором кожа поражается из-за внешних или внутренних факторов, что приводит к появлению сыпи различной конфигурации, включая пузырьки, корочки, бугорки, эрозии и зуд.
Дисгидротическая экзема, известная также как помфоликс или подопомфоликс (если сыпь локализуется на подошвах), это состояние, которое отличает от истинной экземы локализация на боковых поверхностях ладоней и стоп. Однако, в некоторых случаях, данный вид экземы может затрагивать и другие участки кожи.
Характеристика заболевания
Помфоликс — это хроническое заболевание, обострения которого длятся около 2-3 недель. Оно может возникнуть в любом возрасте, несмотря на то, что чаще наблюдается у взрослых до 40 лет, особенно у женщин.
При дисгидрозе на коже ладоней или стоп наблюдаются следующие симптомы: зуд, жжение и покалывание, после чего возникают многочисленные небольшие пузырьки с жидкостью внутри, которые могут сливаться и образовывать более крупные мокрящие образования.
Если корочка на везикулах повреждается, возможно развитие инфекции. В результате инфекционного процесса возникают воспаление, покраснение, болезненность и отек. По мере высыхания корочек наблюдается шелушение, покраснение и пигментация, а также сухость, приводящая к трещинам.
Признаки и причины
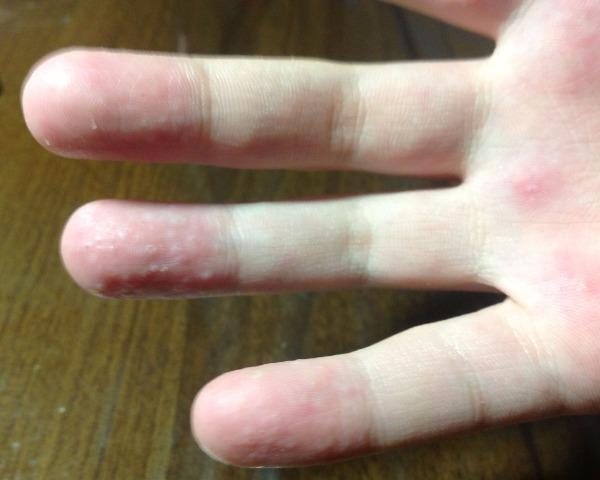
Водянистые пузырьки на руках представляют собой мелкие образования, которые выступают над уровнем кожи и имеют диаметр не более половины сантиметра. Они отличаются цветом от здоровой кожи, чаще всего проявляясь в красноватых или розоватых оттенках. Внутри таких пузырьков находится прозрачная или кровянистая жидкость.
При трении пузырьки могут лопнуть, оставляя на коже раны, что чаще всего происходит с образованиями на ладонях.
Появлению водянистых пузырьков на пальцах рук или ног обычно предшествует покраснение кожи, возможны шелушение и повышенная чувствительность. Высыпания иногда сопровождаются отеками, жжением и зудом.
Важно найти точную причину появления высыпаний. В большинстве случаев, если устранить первопричину, сыпь исчезает быстро — за несколько дней или дольше.
Некоторые из возможных причин появления водянистых пузырьков включают:
- Аллергические реакции: Контакт с аллергенами, такими как моющие средства, косметические продукты или материалы, может вызвать дерматит.
- Вирусные инфекции: Некоторые вирусы, например, вирус герпеса или ветряной оспы, могут вызывать образование водянистых пузырьков.
- Грибковые инфекции: Грибковые инфекции кожи, такие как лишай, могут проявляться в виде пузырьков.
- Травмы и раздражения: Механическое воздействие, трение или огорчение от горячих предметов могут вызывать появление пузырьков.
- Кожные заболевания: Экзема и псориаз — это хронические состояния, которые могут вызвать высыпания на коже, в том числе и пузырьки.
Если водянистые пузырьки не проходят в течение нескольких дней, появляются новые образования, возникают признаки инфекции (покраснение, густая гнойная жидкость) или серьезный зуд, рекомендуется обратиться к врачу для диагностики и назначения соответствующего лечения.
Подходы к решению проблемы
Если у вас появились зудящие водянистые пузырьки на руках, стоит обратиться за медицинской помощью. Чем ярче проявление сыпи, тем чаще оно сопровождается ухудшением здоровья в целом. Если пузырьки увеличиваются и становятся красными, необходимо вызвать скорую помощь, так как существует высокая вероятность инфекции.
Только профессионал сможет установить достоверную причину заболевания. Во многих ситуациях высыпания исчезают сразу после устранения первопричины их возникновения.
Если зудящая сыпь обусловлена чесоточными проявлениями, рекомендуется применение наружных средств, например, серной мази. При ветрянке может потребоваться госпитализация, а при легкой форме назначаются противовирусные и жаропонижающие средства.
Если везикулы вызваны грибковой инфекцией, помогут местные мази и кремы, которые должен подбирать только врач.
Если водянистые пузырьки стали следствием аллергической реакции, в этом случае подойдут антигистаминные препараты.
Важно помнить, что самолечение может быть опасным, особенно в случаях, когда сыпь сопровождается другими симптомами, такими как высокая температура, отоеки или затрудненное дыхание. В таких ситуациях лучше избегать домашних средств и обратиться к специалистам.
Также рекомендуется вести дневник питания и окружающей среды, чтобы выявить возможные триггеры аллергических реакций. Это может помочь врачу в диагностике и выборе наиболее подходящего курса лечения.
Не забывайте о профилактике инфекционных заболеваний: соблюдайте правила личной гигиены, избегайте контакта с больными и следите за состоянием вашей иммунной системы. Употребление витаминов и сбалансированное питание также играет важную роль в поддержании здоровья кожи.
Симптоматика эксфолиативного кератолиза
Эксфолиативный кератолиз может проходить бессимптомно, проявляясь лишь незначительными поражениями кожи в области ладоней и подошв. Отшелушивание кожи обычно предшествует появлению наполненных воздухом пузырей, которые никогда не содержат жидкость.
После вскрытия пузырьков на коже остаются участки шелушения, формирующие большие округлые области, напоминающие кружево.
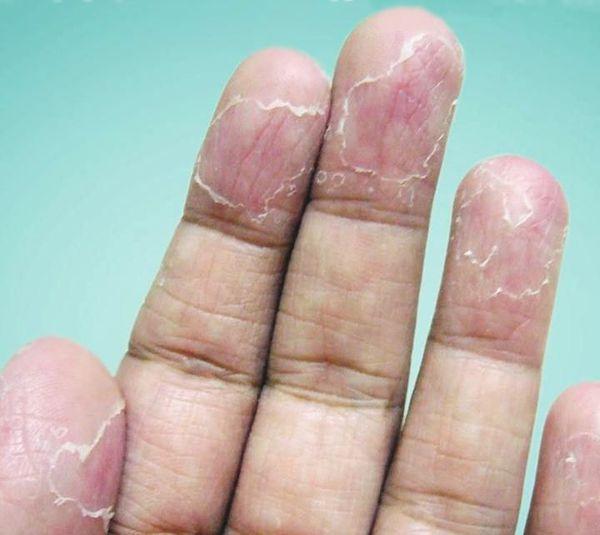
Эти участки теряют защитные свойства, становятся красными и покрываются трещинами. Шелушению может предшествовать зуд или жжение, в некоторых случаях область становится болезненной.
Высыпания всегда имеют симметричный характер. Иногда на кончиках пальцев возникают глубоки трещины, что требует времени для полного заживления.
Патогенез эксфолиативного кератолиза
Эпидермис состоит из клеток кератиноцитов, содержащих кератин, который необходим для прочности и эластичности кожи. По мере разрушения кератина, прочность кожи снижается, что приводит к шелушению.
Научные исследования показали, что данное заболевание может возникать из-за дисбаланса активности ферментов, участвующих в процессе десквамации, особенно на коже ладоней.
Эксфолиативный кератолиз может быть вызван различными факторами, включая генетическую предрасположенность, влияние внешней среды, а также хронические кожные заболевания. Нередко он наблюдается в условиях повышенной влажности и тепла, что способствует ускоренному процессу отторжения рогового слоя кожи.
Основными проявлениями патогенеза являются зуд, покраснение и образование чешуек, которые могут вызывать дискомфорт. Важно отметить, что в большинстве случаев это состояние доброкачественное и редко требует серьезного лечения, однако индивидуальный подход к терапии необходим, чтобы предотвратить рецидивы.
На сегодняшний день наиболее эффективными методами лечения считаются увлажняющие средства, содержащие мочевину и другие кератолитические компоненты, которые помогают восстановить баланс увлажненности кожи и нормализовать процесс десквамации.
Диагностика дисгидроза
Обследование
Специалист проводит оценку размеров, количества и расположения пузырьков на коже, а также состояния окружающих участков и наличия других симптомов. Важно учитывать, что дисгидроз может проявляться как на кистях рук, так и на стопах, что особенно важно для диагностики.
Лабораторные анализы
Врач может назначить общее обследование крови и мочи, аллергические пробы и соскоб на грибки для исключения других возможных причин. Также может быть рекомендован анализ на уровень иммуноглобулинов, что поможет определить наличие аллергической реакции.
Консультации экспертов смежных специальностей
Для исключения системных заболеваний дерматолог может направить пациента к аллергологу-иммунологу. В некоторых случаях также может потребоваться консультация эндокринолога для проверки состояния гормонального фона, что может повлиять на развитие дисгидроза.
Дополнительные методы диагностики
В некоторых случаях врач может назначить кожные тесты для определения чувствительности к различным аллергенам. Наблюдение за состоянием кожи после контакта с потенциальными раздражителями также может помочь в установлении диагноза.
Кроме того, может быть полезно вести дневник, в котором фиксируются все возможные провоцирующие факторы, такие как пища, стресс и изменение погоды, что также может способствовать более точной диагностике.
Методы лечения дисгидроза
Медикаментозные методы
К ним относятся использование наружных и системных препаратов, таких как кортикостероиды и антигистаминные средства.
Дополнительные мероприятия
Рекомендуется применять увлажняющие средства, проводить физиотерапевтические процедуры и следовать гипоаллергенной диете.
Дисгидроз
Дисгидроз — это одна из форм хронического аллергического кожного заболевания, которое проявляется образованием пузырьков в эпидермисе.
Дисгидроз
Дисгидроз относится к нарушениям гиперчувствительности: иммунные клетки обычно адаптируются на борьбу с экзогенными элементами (такими как вирусы и бактерии), но у некоторых людей под воздействием различных факторов они начинают распознавать ткани своего организма как чуждые и, соответственно, активируются, чтобы вызвать воспалительный процесс, который отвечает за повреждение тканей. В случае дисгидроза после воздействия определенных триггеров некоторые белковые структуры кожи распознаются как антигены и становятся мишенью для иммунного ответа. Повреждение этих белков приводит к нарушению структурной целостности эпидермиса и вызывает патологические кожные реакции.
Основными триггерами, способствующими развитию дисгидроза, могут быть: аллергены (пыльца, шерсть животных, химические вещества), климатические условия (высокая температура и влажность, резкие перепады температуры), стрессовые ситуации и некоторые заболевания (например, экзема или псориаз). Важно отметить, что дисгидроз может проявляться в различных формах, включая покраснение кожи, отек, зуд, появление пузырьков, которые могут вызывать дискомфорт и боли.
Для диагностики дисгидроза обычно требуется консультация дерматолога, который может назначить кожный тест для определения конкретных аллергенов и исключения других заболеваний. Лечение может включать в себя использование антигистаминов, кортикостероидных мазей и, в некоторых случаях, иммунотерапию. Важно также избегать выявленных триггеров и соблюдать правила гигиены, чтобы минимизировать риск обострений.
Профилактика дисгидроза заключается в уходе за кожей, использовании увлажняющих кремов и средств с защитными свойствами, а В контроле стрессовых ситуаций и поддержании общего иммунитета. При первых признаках симптомов рекомендуется обратиться к специалисту для своевременного выявления и коррекции состояния.
Провоцирующие факторы дисгидроза
На сегодняшний день не удается выделить единственную причину, способствующую развитию заболевания, однако можно выделить несколько факторов предрасположенности:
- наследственная предрасположенность;
- эндокринные расстройства;
- поражения нервной системы;
- аллергические реакции (наличие в анамнезе сезонной аллергии или атопического дерматита);
- заболевания пищеварительного тракта.
Дисгидроз может быть спровоцирован контактом кожи с различными веществами:
- химическими (металлы, эпоксидные смолы);
- биологическими (пыльца растений, растительные соки);
- лекарственными (антибактериальные препараты, пластыри);
- микроорганизмами, присутствующими в очагах хронической инфекции.
Классификация заболевания
Дисгидротическая экзема может разделяться на острые, подострые и хронические стадии течения.
Признаки дисгидроза
Основным элементом сыпи при дисгидротической экземе являются везикулы (пузырьки размером 1-5 мм, наполненные прозрачной жидкостью). При этом заболевании пузырьки располагаются глубоко в эпидермисе и сильно чешутся. Зуд часто возникает раньше, чем появляются пузырьки. Везикулы могут быть одиночными или образовывать группы.
Заболевание имеет характерные признаки:
- локализация на боковых поверхностях пальцев рук и ног, ладонях и подошвах;
- симметичное расположение пузырьков, которые могут переходить на тыльные поверхности кистей и стоп.
Со временем пузырьки лопаются, образуя углубленные дефекты кожи или эрозии. Они могут быть довольно большими, особенно если образовались в результате вскрытия нескольких сливающихся везикул. За заживление эрозий образуются плоские желтоватые или коричневые корочки. Процесс заживления везикул обычно занимает от 1 до 3 недель и оставляет после себя гиперпигментированные пятна на коже.
Однако на этом история не заканчивается: на месте эрозии кожа продолжает видоизменяться — становится утолщенной, шелушащейся и может трескаться.
Существуют острые формы дисгидротической экземы, но в большинстве случаев заболевание имеет хроническое течение с периодами рецидивов. Периоды ремиссии могут длиться от нескольких недель до нескольких месяцев. Обострения часто происходят без видимых провоцирующих факторов и продолжаются несколько недель.
Диагностика дисгидроза
При диагностике заболевания основываются на жалобах пациентов, анамнестических данных, характерной клинической диагностической картине и лабораторных исследованиях.
Для дифференциальной диагностики дисгидротической экземы с другими заболеваниями, имеющими схожие симптомы, рекомендуются следующие анализы:
- общий клинический анализ крови;






