Горб на спине может образовываться по различным причинам, включая неправильную осанку, наследственные факторы и различные заболевания, такие как остеопороз или болезни позвоночника. В большинстве случаев это связано с длительной нагрузкой на спину или нехваткой физической активности, что приводит к искривлению позвонков.
Также горб может развиваться из-за возрастных изменений, связанных с потерей мышечной массы и ухудшением состояния суставов. Для предотвращения появления горба важно следить за осанкой, заниматься физической активностью и регулярно проходить медицинские осмотры.
Кифоз: обратная сторона спинки с горбинкой — диагностируем и корректируем
Округлая спина и опущенные плечи могут наблюдаться как у детей, так и у взрослых. На тему кифоза мы поговорили с травматологом-ортопедом Дмитрием Борисовичем Белановым.
У новорожденного позвоночник изначально представляет собой прямую линию, без каких-либо изгибов. По мере развития моторики он формирует четыре физиологических изгиба — два лордоза (в шейном и поясничном отделах) и два кифоза (в грудном и крестцовом отделах). Эти физиологические изгибы необходимы для амортизации и распределения нагрузки, что помогает сохранять здоровье позвонков.
У взрослых патологический кифоз проявляется как искривление грудного отдела позвоночника, которое превышает 30° к передней части тела. В процессе деформации позвоночник изгибается, а верхняя часть корпуса наклоняется вперед, что в народе называется сутулостью. При более тяжелых формах патологии у человека появляется горб.
Существует несколько степеней патологического кифоза в зависимости от угла кривизны:
- 1 степень — угол от 30 до 40°
- 2 степень — от 40 до 50°
- 3 степень — от 50 до 70°
- 4 степень — более 70°
Некоторые формы кифоза, такие как юношеский дорзальный кифоз (болезнь Шейермана-Мау), развиваются как отдельные заболевания и характеризуются прогрессирующим ухудшением состояния и деформацией позвонков. Это происходит в период активного роста между 10 и 16 годами и может закончиться формированием горба.
Посттравматический кифоз может появляться вследствие травм позвоночника, а у пожилых людей его возникновение зачастую связано с нарушениями работы нервной системы. Он также может быть следствием заболеваний, таких как туберкулёз костей, остеопороз и остеохондроз.
Чтобы установить диагноз патологического кифоза, необходимо провести рентгенографию позвоночника в различных проекциях, а также использовать компьютерную и магнитно-резонансную томографию.
Коррекция кифоза может включать в себя консервативные методы, такие как физическая терапия, специальные упражнения для укрепления мышц спины и улучшения осанки. В более серьезных случаях возможно применение ортопедических устройств, таких как корсеты, или даже хирургическое вмешательство для исправления искривления. Особенно важно начать лечение на ранних стадиях, чтобы предотвратить дальнейшую деформацию и улучшить качество жизни пациента.
Рекомендуется также следить за осанкой в повседневной жизни, избегать длительного времени в сидячем положении и правильно организовать рабочее место, чтобы минимизировать дополнительную нагрузку на позвоночник.
Что такое кифоз
Кифоз представляет собой искривление позвоночника в передне-заднем направлении, которое может быть физиологическим или патологическим. Физиологическая форма наблюдается у всех людей, а патологическая (гиперкифоз) может развиться из-за травм, заболеваний или наследственных факторов.
В МКБ-10 кифоз имеет следующие коды:
- М40.0 — позиционный кифоз;
- М40.1 — другие вторичные кифозы;
- М40.2 — иные и неуточненные формы кифоза.
Патологическая деформация позвоночника негативно отражается на осанке, психологическом состоянии и может приводить к сжатию органов в области грудной клетки. Кроме того, она может вызывать болевые ощущения в спине, утомляемость и ограничение движений. Лечение кифоза зависит от его степени и причин возникновения, и может включать физическую терапию, лечебную физкультуру, лечебные процедуры, а в некоторых случаях — хирургическое вмешательство.
Ранняя диагностика и профилактика, такие как регулярные упражнения для укрепления мышц спины, поддержание правильной осанки и использование ортопедических подушек и матрасов, могут значительно снизить риск развития патологического кифоза. Людям с предрасположенностью к этим изменениям рекомендуется регулярно проходить медицинские осмотры.
Факторы, способствующие патологии
Кифоз может быть как приобретенным, так и врожденным. Различные причины могут приводить к его развитию:
- Болезнь Шейермана-Мау — генетическое нарушение, приводящее к кифозу в подростковом возрасте.
- Возрастные изменения — с возрастом кости становятся более хрупкими, что увеличивает вероятность искривлений.
- Проблемы с осанкой — неправильная поза и длительное пребывание в одном положении.
- Заболевания — нервно-мышечные заболевания, новообразования и инфекции.
Кифоз также может быть результатом травм или неудачных хирургических операций, при которых были неверно зафиксированы позвонки.
Болезнь Шейермана-Мау
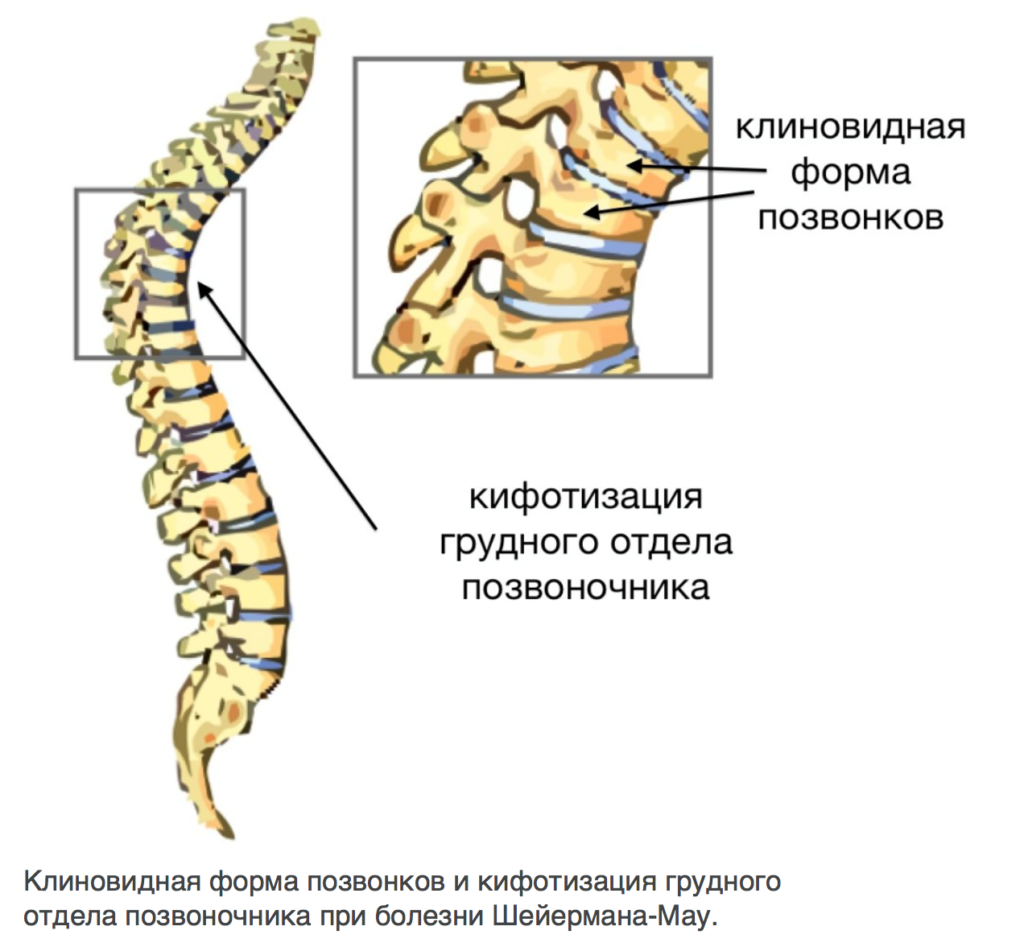
Данное заболевание проявляется в молодом возрасте и характеризуется округлением верхней части спины, известным как сутулость или «горб». Болезнь Шейермана-Мау является одной из наиболее частых причин болей в спине среди молодежи.
Причины заболевания до конца не изучены, но считается, что оно может быть связано с наследственными факторами, нарушениями осанки и чрезмерной нагрузкой на позвоночник в период активного роста. Диагностика болезни основывается на клиническом обследовании, рентгенографии и, в некоторых случаях, МРТ.
Лечение болезни Шейермана-Мау может включать консервативные методы, такие как физиотерапия, занятия гимнастикой и применение ортопедических корсетов. В более тяжёлых случаях, когда заболевание приводит к значительной боли или нарушению функции, может потребоваться хирургическое вмешательство.
Профилактика болезни включает в себя регулярные занятия физической культурой, мониторинг осанки, особенно у детей и подростков, а также избегание длительного сидения в одной позе и физической перегрузки.
Болезнь Шейермана-Мау
Помимо медицинских проблем, данное заболевание может приводить к возникновению психологических комплексов. Часто окружающие и сам пациент полагают, что визуально заметный горб связан с плохой осанкой из-за слабости мышц (так называемый постуральный кифоз), полагая, что человек просто «не держит спину прямо». На самом деле пациенты физически не могут выпрямить спину.
В норме позвонки имеют цилиндрическую форму и образуют естественные изгибы, создавая колонну. Однако при болезни Шейермана-Мау в период активного роста у ребенка позвонки растут неправильно: неравномерно и с разной скоростью. Это приводит к образованию клиновидных позвонков и нарушению формирования нормальных изгибов позвоночника, что, в свою очередь, вызывает излишний кифоз грудного отдела.
Считается, что после завершения роста скелета прогресс заболевания останавливается.
Основной жалобой при визите к врачу становится не столько боль, сколько беспокойство о косметическом дефекте («горбе»).
Пациенты также могут жаловаться на:
- усталость и скованность мышц к концу дня;
- боль при скручивании и сгибаниях, например, во время занятий спортом;
- мышечные спазмы или судороги;
- ограничение подвижности;
- ощущение нестабильности при ходьбе и беге.
Серьезные повреждения спинного мозга или внутренних органов при этом заболевании случаются крайне редко. Однако при значительном кифозе может возникнуть сжатие легких, что приводит к проблемам с дыханием.
Кроме того, в случае патологического кифоза наблюдается компенсаторное увеличение изгиба в поясничном или шейном отделах позвоночника, что нарушает биомеханику позвоночника в целом и приводит к перегрузке межпозвонковых дисков и суставов, а также к раннему появлению дегенеративных изменений.
Методы диагностики
Ключевым и наиболее информативным методом исследования является рентгенография позвоночника. На рентгеновских снимках можно выявить изменение формы позвонков на клиновидную. Важно проводить функциональные рентгенографии, чтобы оценить подвижность сегментов позвоночника и исключить другие заболевания, такие как анкилозирующий спондилит. Для оценки баланса тела и определения необходимости в операции, а также объема вмешательства, проводятся телерентгенограммы (стоя во весь рост на специальном аппарате). КТ и МРТ также могут быть использованы.
Динамическое наблюдение и активное нехирургическое лечение:
- пациенты с данным заболеванием должны находиться под вниманием ортопедов для оценки динамики, чтобы не упустить момент, когда можно будет начать активное лечение;
- даже если кифоз не прогрессирует и не вызывает болей, пациенты все равно должны быть под наблюдением врача, чтобы вовремя начать лечение при необходимости.
Детям с этой проблемой рекомендуется носить специальные корсеты, которые могут помочь замедлить развитие заболевания или даже исправить изгибы позвоночника.
Рекомендации по ношению корсетов:
- корсеты нужно носить непрерывно для достижения эффекта;
- длительность ношения зависит от степени и скорости прогрессирования искривления и составляет 1–2 года;
- при тяжелых деформациях (кифоз грудного отдела более 75 градусов) корсеты могут оказаться неэффективными;
- некоторые специалисты считают, что даже после завершения формирования скелета возможно успешное лечение корсетом;
- современные корсеты более легкие и менее заметные под одеждой.
Важно, чтобы корсет был подобран врачом, а не только продавцом в ортопедическом магазине!
Кроме того, рекомендуется регулярно заниматься лечебной физкультурой, что способствует укреплению мышечного корсета и улучшению осанки. Специальные упражнения могут включать растяжку позвоночника и укрепление мышц спины. Однако перед началом любой тренировочной программы важно проконсультироваться с врачом или физиотерапевтом для выбора подходящих упражнений и предотвращения возможных осложнений.
Также следует обратить внимание на характер повседневной активности: избегать длительного сидения, особенно в некомфортных позах, и стараться поддерживать правильную осанку во время работы и отдыха.
Психологическая поддержка может быть полезной в процессе лечения, так как болезнь Шейермана-Мау может вызывать у пациентов стресс и депрессию из-за внешних проявлений заболевания. Консультация с психологом или участие в группах по поддержке может помочь улучшить качество жизни пациентов и справиться с недовольством собственным внешним видом.
Что еще следует учесть?
Формирование горба ребер возможно только при искривлении дело о размере более 25 градусов. Классические признаки этого дефекта больше не наблюдаются при других заболеваниях. Важно, чтобы врач четко определил причины возникновения, сроки, формы, месторасположение и угол отклонения.
При первых признаках сколиоза и начавшегося реберного горба важно незамедлительно обратиться к ортопеду. Болезнь склонна к прогрессированию; если не будет вовремя назначено адекватное лечение и устранены провоцирующие факторы, симптомы могут ухудшиться, возникают риски сдвига позвонков, сжатия и нарушения работы внутренних органов и систем. Если в спине возникают резкие боли, перед визитом к врачу дозволяется принять обезболивающее. При ухудшении общего состояния здоровья следует вызывать бригаду скорой помощи.
Когда стоит обратиться к врачу, и к какому?
Сколиоз чаще всего развивается в период активного роста, особенно у детей 6-7 лет. В это время родителям следует уделять особое внимание формированию осанки у ребенка. При появлении первых признаков сколиоза, таких как ассиметричные лопатки или различная высота плеч, необходимо обратиться к педиатру или ортопеду.
Для диагностики сколиоза проводят осмотр и рентгенографию. Искривления определяются при тестах в положениях «стоя», «в наклоне» и «лежа». Затем врач измеряет рост, объем легких, длину ног, проводит взвешивание, проверяет подвижность тазобедренного и голеностопного суставов, а также симметричность расположения лопаток и надплечий. Также осуществляется осмотр области таза, поясницы, живота и грудной клетки.
Для точного определения величины искривления проводится рентгенография в двух проекциях: стоя и лежа с умеренной нагрузкой. Угол скручивания вдоль оси позвоночника определяется методами Раймонди, Нэша и Мо.
В случаях, когда необходимо выяснить причины сколиоза или подозревается нарушение работы внутренних органов, рекомендуется проведение таких исследований, как магнитно-резонансная томография или компьютерная томография области позвоночника, а также ультразвуковое обследование органов брюшной полости, анализ дыхательной функции и электрокардиографию. Если возникают признаки компрессии спинного мозга или нервных корешков, то целесообразно выполнить миелографию.
Факторы, способствующие кифозу позвоночника
Причины возникновения кифоза можно разделить на две основные группы:
- врожденные, когда аномалии структуры позвоночника могут быть как изолированными, так и комбинированными;
- приобретенные — изменения формируются в течение жизни под воздействием различных неблагоприятных факторов.
К числу последних относятся:
- травмы, включая перенесенные вертебральные переломы;
- последствия операций, проведенных на позвоночнике;
- недостаточная сила мышечного корсета, поддерживающего позвоночник в нормальном состоянии;
- остеопороз, характеризующийся снижением минеральной плотности костей;
- компрессионные переломы позвонков, чаще встречающиеся у пожилых пациентов, особенно среди женщин из-за постменопаузального остеопороза;
- туберкулез позвоночника;
- анкилозирующий спондилоартрит — заболевание аутоиммунного характера, ведущее к поражению суставов позвоночника;
- первичные и вторичные новообразования в области позвоночника;
- облучение, проводимое для лечения злокачественных опухолей, особенно в детском возрасте.
Методы диагностики кифоза
Для диагностики кифоза используется клиническая оценка симптомов, имеющихся у пациента. Далее следует тщательный физикальный осмотр с использованием пальпации. Для более детального понимания степени деформации применяется рентгенография в различных проекциях. Если имеются неврологические симптомы, необходима консультация невролога.
Функциональный кифоз, в отличие от органических заболеваний, исчезает при выпрямлении спины и укладывании на ровную поверхность. Рентгенографическое исследование не выявляет патологических изменений. Эта форма сутулости хорошо отвечает на консервативное лечение.
При болезни Шейермана-Мау происходит вовлечение как минимум трех позвонков, которые становятся клиновидными по неизвестным причинам. Это приводит к деформации позвоночника. Диагностировать данное состояние позволяет рентгенография.
В сложных случаях может потребоваться послойное изучение области деформации. Для точной визуализации костных структур предпочтительнее рентгеновская компьютерная томография, а для исследования мягких тканей — магнитно-резонансная томография.






