Повышение уровня паратгормона (ПГ) в крови у женщин старше 50 лет может быть связано с несколькими факторами. Паратгормон играет важную роль в регуляции уровня кальция в организме, и его дисбаланс может привести к различным заболеваниям.
Причины повышения паратгормона
- Менопауза: После 50 лет у женщин наступает менопауза, которая может вызывать изменения в гормональном фоне, включая увеличение уровня ПГ.
- Остеопороз: Отсутствие кальция может стимулировать выброс паратгормона, что связано с изменением костной ткани и повышенной хрупкостью костей.
- Заболевания паращитовидных желез: Гиперпаратиреоз, вызванный опухолями или увеличением паращитовидных желез, может привести к повышению уровня паратгормона.
- Состояния, связанные с дефицитом витамина D: Низкий уровень витамина D способствует повышению ПГ, так как организму требуется больше кальция для поддержания его уровня.
Симптомы повышенного уровня паратгормона
Женщины с повышенным уровнем паратгормона могут испытывать следующие симптомы:
- Постоянная усталость и слабость;
- Боли в костях и суставах;
- Тревожность и депрессивные состояния;
- Частые переломы даже при незначительных травмах;
- Проблемы с памятью и концентрацией.
Лечение повышенного уровня паратгормона
Лечение повышенного уровня паратгормона зависит от причины его повышения:
- Коррекция образа жизни: Необходимо включить в рацион больше продуктов, богатых кальцием и витамином D, увеличить физическую активность.
- Медикаментозное лечение: В некоторых случаях может потребоваться назначение медикаментов для снижения уровня ПГ или для лечения основного заболевания (например, остеопороза).
- Хирургическое вмешательство: В случае гиперпаратиреоза может потребоваться хирургическое удаление опухолей паращитовидной железы.
Регулярные медицинские обследования и контроль уровня паратгормона помогут выявить возможные проблемы на ранних стадиях и предотвратить осложнения. Женщинам старше 50 лет рекомендуется проходить обследование как минимум раз в год.
Что означает повышенный уровень паратгормона?
Паратгормон, известный также как паратиреоидный гормон или ПТГ, представляет собой белковую молекулу, которую производят околощитовидные железы. Этот гормон играет важную роль в регуляции кальция в крови: если уровень кальция увеличивается, секреция паратгормона уменьшается, а при его недостатке — возрастает.
Когда уровень паратгормона превышает норму, это состояние называется гиперпаратиреозом, что может оказать негативное воздействие на общее здоровье. Важно понимать, что способствовало этому повышению и как распознать симптомы.
- Паратгормон активизирует усвоение кальция из кишечника и уменьшает его выведение с мочой.
- Он способствует повышению уровня витамина D, что улучшает усвоение кальция.
- Этот гормон отвечает за вывод фосфора из организма.
- Он также мобилизуются кальций из костей при его недостатке в организме.
Таким образом, паратгормон важен для поддержания обмена кальция и фосфора, предотвращая накопление фосфатных соединений в неживых тканях.
Каковы причины и последствия повышения уровня паратиреоидного гормона?
Когда уровень паратгормона увеличивается, околощитовидные железы начинают его активно вырабатывать. Гиперпаратиреоз может возникать по различным причинам, среди которых:
- Первичный гиперпаратиреоз, вызванный гиперплазией или аденомами околощитовидных желез.
- Вторичный гиперпаратиреоз, возникающий из-за заболеваний, таких как хроническая почечная недостаточность или нехватка витамина D.
- Третичный гиперпаратиреоз, который развивается вследствие длительного вторичного гиперпаратиреоза, когда аденома начинает действовать автономно.
Рост уровня паратгормона также может быть связан с определенными медикаментами, такими как эстрогены, что делает необходимым детальное изучение причин этого изменения.
Общие сведения о болезни и ее причинах
Гиперпаратиреоз — это медицинское состояние, возникающее из-за избыточного выделения паратгормона околощитовидными железами. Различают несколько форм этого заболевания:
- Солитарная аденома — около 85% случаев.
- Гиперплазия — 10-15% случаев.
- Рак околощитовидной железы — 1-5% случаев.
Вторичный гиперпаратиреоз часто возникает в связи с состояниями, приводящими к недостатку кальция. Третичный гиперпаратиреоз может развиться после долго существующего вторичного состояния.
Симптомы гиперпаратиреоза
Гиперпаратиреоз может проявляться бессимптомно и быть выявлен случайно, однако существуют характерные симптомы:
- Боли в костях, остеопороз, повышенная предрасположенность к переломам.
- Эмоциональные расстройства, беспокойство, депрессивные состояния.
- Частое мочеиспускание и увеличение жажды.
- Нарушения аппетита, потеря веса, ощущение тошноты.
Помимо вышеупомянутых симптомов, гиперпаратиреоз может сопровождаться и другими проявлениями. К ним относятся:
- Усталость и общая слабость.
- Проблемы с концентрацией внимания и памятью.
- Изменения в коже: сухость и зуд.
- Кальциноз — отложение кальция в мягких тканях.
Если возникают какие-либо симптомы, важно обратиться к врачу для диагностики и подбора подходящей терапии. В диагностике гиперпаратиреоза могут использоваться анализы крови на уровень кальция, фосфора и паратиреоидного гормона. Лечение может включать как медикаментозную терапию, так и хирургические методы, в зависимости от степени тяжести заболевания.
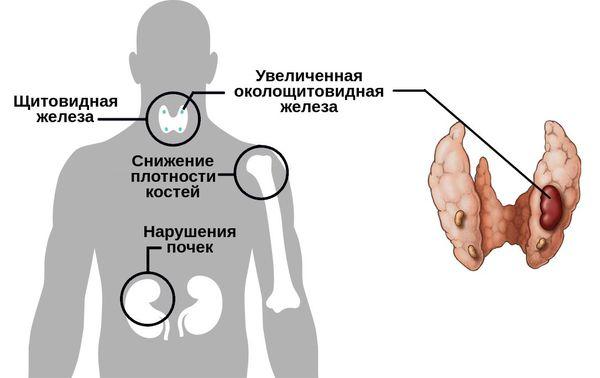
Увеличение околощитовидной железы при гиперпаратиреозе
Гиперпаратиреоз: симптомы, причины и терапия
Клинические проявления гиперпаратиреоза
Избыточная выработка гормонов околощитовидными железами оказывает негативное воздействие на множество органов и систем, поэтому клинические проявления могут быть весьма разнообразными.
Со стороны опорно-двигательной системы могут наблюдаться:
- боли в костях;
- изменения в форме костей;
- подагра;
- частые переломы;
- паралич мышц;
- онемение;
- расшатывание зубов.
Поскольку пищеварительная система также подвержена влиянию, могут возникать выраженные тошнота, рвота, сбои в стуле и образование камней в желчных протоках. У некоторых пациентов развивается хронический панкреатит, а у других — язва желудка или двенадцатиперстной кишки.
Со стороны почек и мочевыделительной системы могут проявляться:
- рецидивирующий нефролитиаз;
- нарушение функций почек;
- частое мочеиспускание по ночам;
- увеличенный объем выделяемой мочи;
- непреодолимая жажда.
Заболевание Воздействует на сердечно-сосудистую систему, что может привести к развитию артериальной гипертензии, кальцификациям в сердечных клапанах и стенокардии. Вред может затрагивать также глаза, проявляясь покраснением склеры из-за отложений кальция в роговице и конъюнктиве.
Осложнением гиперпаратиреоза может стать гиперкальциемический криз, сопровождающийся:
- подъемом температуры до 39-40℃;
- невозможностью пробуждения;
- острыми болями в животе;
- состоянием спутанности разума;
- комой.
Это состояние крайне опасно и требует незамедлительного вмешательства и медицинского наблюдения.
Факторы, способствующие развитию гиперпаратиреоза
К причинам, увеличивающим вероятность нарушения функционирования паращитовидных желез, относятся:
- появление опухолей в околощитовидных железах;
- хронические заболевания почек;
- проблемы с кишечником;
- многократные эндокринные неоплазии;
- недостаток витамина D.
В качестве предрасположенности могут служить низкие уровни кальция в организме, наличие злокачественных новообразований (рак легких, груди, простаты) и наследственные факторы. Третичный гиперпаратиреоз может выступить следствием не полностью излеченного вторичного состояния.
Дополнительные риски могут возникать во время беременности, частых инфекциях или при непрофессиональном использовании ряда препаратов.
Также стоит отметить, что уровень физической активности и диета играют значительную роль в поддержании здоровья паращитовидных желез. Недостаток физических нагрузок и неправильное питание могут усугубить проблемы с обменом веществ, включая уровень кальция и витамина D в организме. Рекомендуется включать в рацион продукты, богатые кальцием (молочные продукты, зелень, рыба) и оказывать внимание на солнечное облучение, необходимое для естественного синтеза витамина D.
Регулярные медицинские обследования и анализы могут помочь в раннем выявлении нарушений, связанных с паращитовидными железами, особенно для людей с предрасположенными факторами. Для предотвращения развития гиперпаратиреоза важно поддерживать баланс витаминов и минералов, а также консультироваться со специалистами при наличии хронических заболеваний.
Способы лечения гиперпаратиреоза
Терапия гиперпаратиреоза может быть как консервативной, так и хирургической. Медикаментозное лечение посвящено назначению антирезорбтивных препаратов, направленных на предотвращение разрушения костной ткани.
В случае вторичного гиперпаратиреоза акцент может быть сделан на:
- восстановление адекватного уровня витамина D;
- нормализацию функций почек или кишечника, чтобы повысить усвоение кальция и уменьшить его потерю с мочой.
Наиболее действенным методом для первичного гиперпаратиреоза считается хирургическое удаление паращитовидных желез. После операции удаленные железы направляются на гистологическое исследование. При диагностировании рака назначается дополнительное лечение, включая радиотерапию.
Профилактика гиперпаратиреоза
Профилактических мер, которые предотвратили бы гиперпаратиреоз, не существует. Однако риск возникновения вторичного гиперпаратиреоза можно снизить, избегая нехватки витамина D, придерживаясь сбалансированного питания и своевременно обеспечивая медицинскую помощь при заболеваниях почек и кишечника.
Важно также контролировать уровень кальция и фосфора в организме, так как их дисбаланс может способствовать развитию заболевания. Регулярные медицинские обследования, включая анализы крови, могут помочь выявить проблемы на ранних стадиях. Употребление продуктов, богатых кальцием, таких как молочные изделия, зелень и рыба, также может быть полезным. Кроме того, физическая активность, особенно упражнения с нагрузкой, способствует улучшению обмена веществ и поддержанию нормального уровня минеральных веществ в организме.
Не забывайте о необходимости снижения стресса и нормализации сна, так как хронический стресс может негативно сказываться на здоровье в целом. При наличии генетической предрасположенности к заболеваниям, связанным с гиперпаратиреозом, стоит обсудить с врачом дополнительные меры профилактики и следить за своим состоянием.






