Сыпь на локтях и коленях у ребенка может быть вызвана различными причинами, и важно правильно определить источник проблемы для обеспечения адекватного лечения. Вот несколько распространенных причин возникновения сыпи:
- Аллергические реакции: Часто сыпь может быть вызвана аллергией на пищу, лекарства или контакт с аллергенами, такими как пыльца или шерсть животных.
- Дерматит: Атопический дерматит, также известный как экзема, может проявляться в виде сухих, зудящих участков на коже, особенно в областях сгиба локтей и коленей.
- Инфекционные заболевания: Некоторые вирусные и бактериальные инфекции могут проявляться сыпью, особенно если сопровождаются лихорадкой или другими симптомами.
- Псориаз: Это хроническое заболевание может проявляться в виде красных, чешуйчатых пятен на коже. Хотя это менее распространено у детей, случаи все же имеют место.
- Грибковые инфекции: Сыпь может быть вызвана грибами, особенно в теплой и влажной среде. Например, кандидоз может вызывать раздражение на коже.
Что делать, если вы заметили сыпь на локтях или коленях у ребенка?
- Оцените состояние: Посмотрите, сопровождается ли сыпь другими симптомами, такими как зуд, покраснение или отек.
- Посещение врача: Если сыпь не проходит или ухудшается, важно обратиться к педиатру или дерматологу для диагностики и назначения лечения.
- Избегайте домашних лечебных средств: Не используйте непроверенные мази или средства без консультации с врачом, это может ухудшить ситуацию.
- Соблюдение гигиены: Следите за чистотой кожи, избегайте раздражающих средств и максимально бережно ухаживайте за пораженными участками.
В любом случае, обращение к специалисту поможет выявить истинную причину сыпи и подобрать эффективно лечение, учитывающее возраст и индивидуальные особенности ребенка.
Общая информация
Атопический дерматит, также известный как экзема, представляет собой одно из наиболее распространённых кожных заболеваний у детей. По данным Всемирной организации здравоохранения, с этой проблемой сталкиваются от 10 до 20% малышей во всем мире в раннем возрасте. Обычно заболевание начинается в infancy и сопровождается сухостью кожи и зудом, что может приводить к нарушению сна и ухудшению настроения ребенка.
У некоторых детей симптомы АтД исчезают по достижении подросткового возраста, в то время как у других они остаются на протяжении всей жизни. Это заболевание относится к группе атопических расстройств, что означает предрасположенность организма к аллергическим реакциям.
Помимо дерматита, в группу атопии входят такие заболевания, как бронхиальная астма, аллергический ринит, конъюнктивит и пищевая аллергия. Часто эти недуги могут проявляться у детей по мере их роста. Однако атопический дерматит — это не простая аллергия, а специфическое состояние кожи, возникающее в результате нарушений её защитных функций. Он может как возникать, так и обостряться под воздействием различных факторов, таких как недостаточный уход за кожей или сильный стресс. В Международной классификации болезней (МКБ-10) атопическому дерматиту присвоен код L20.
Факторы, способствующие возникновению атопического дерматита у детей
Атопический дерматит развивается в результате нарушения барьерной функции кожи, что приводит к её неспособности эффективно защищать организм от микробов и аллергенов окружающей среды.
Эти изменения в проницаемости кожи создают подходящие условия для сенсибилизации, что означает, что иммунная система начинает реагировать на обычные, безвредные вещества, которые становятся аллергенами и вызывают воспалительные реакции при повторном контакте. Подобные нарушения могут возникать из-за множества причин: генетической предрасположенности, сбоя в работе иммунной системы, неблагоприятного воздействия окружающей среды.
Генетическая предрасположенность
У маленьких пациентов с атопическим дерматитом часто обнаруживаются генетические аномалии, отвечающие за формирование структурных компонентов (белков и жиров), создающих защитный барьер кожи. В частности, выявляют мутации в гене FLG, который играет важную роль в производстве филаггрина — белка, необходимого для поддержания целостности кожного барьера. Изменения в его выработке могут привести к потере влаги, что делает кожу сухой и чувствительной к воздействию внешних факторов. Это повышает риск воспалительных процессов, особенно при контакте с аллергенами. Пользуясь данными исследований, можно сказать, что если родители имеют атопические заболевания, вероятность того, что их ребенок столкнется с АтД, значительно увеличивается.
Особенности иммунных реакций
У детей, страдающих атопическим дерматитом, наблюдаются патологии в функционировании иммунной системы. В частности, повышается активность Т-хелперов второго типа (Th2-клеток), задействованных в аллергических реакциях.
Эти клетки способствуют продуктивному выделению иммуноглобулинов IgE — антител, которые ответственны за аллергические реакции на такие вещества, как пыльца, шерсть животных и определенные продукты питания. Если воспалительный процесс становится хроническим, к нему подключаются и другие виды иммунных клеток, что усугубляет воспаление и делает его более стойким.
Влияние факторов окружающей среды
- Аллергены из внешней среды — пыль, шерсть животных, растительная пыльца и споры грибков;
- Характер питания — некоторые продукты, такие как молоко, яйца и орехи, могут спровоцировать обострения;
- Климатические условия — сухой воздух в отопительный период или высокая влажность;
- Неправильный уход за кожей — использование жестких моющих средств или слишком горячей воды.
При зуде, вызванном сухостью кожи, различные клетки выделяют биологически активные вещества — цитокины, запускающие воспалительные процессы.
Симптоматика атопического дерматита у детей
К основным проявлениям атопического дерматита относятся:
- Зуд;
- Покраснение кожи и сыпь;
- Сухость и шелушение кожи;
- Образование мокнущих или корочками покрытых участков;
- Тенденция к затяжному течению с периодами обострений и улучшений.
Локализация поражений при атопическом дерматите
Атопический дерматит у детей: симптомы, причины и рекомендации
В раннем возрасте (до 1 года) атопический дерматит часто возникает на лице (особенно на щеках, лбу и волосистой части головы), локтях и коленях — местах, подверженных трению и легкому воздействию. Со временем сыпь может охватывать и другие участки кожи.
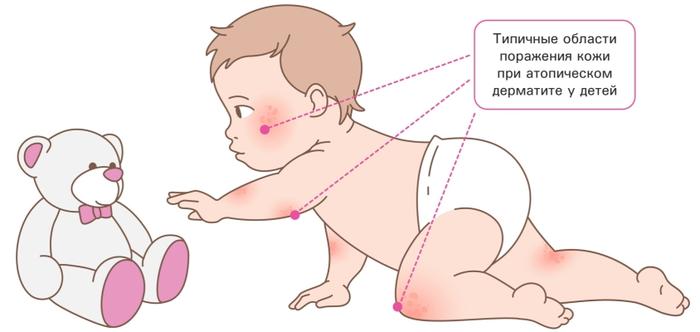
У детей старше одного года высыпания, как правило, охватывают внутреннюю поверхность суставов — локтей и колен. Часто также образуются очаги на шее, за ушами, на лодыжках и тыльной стороне запястий.
В обоих возрастных категориях кожа краснеет, становится сухой и шелушащейся. На поверхности также могут быть видны следы от расчёсов. При присоединении инфекции в области расчесов может появляться желтая корочка или пузырьки с гноем. Кожа малыша, страдающего атопическим дерматитом, может истончаться и потемнеть из-за постоянного трения и расчёсывания. Проявления атопического дерматита могут варьироваться у разных людей и даже изменяться со временем у одного и того же ребенка.
Причинами возникновения атопического дерматита могут быть как генетические факторы, так и внешние аллергены: пыльца, шерсть животных, продукты питания и бытовая химия. Важную роль в возникновении заболевания играют климатические условия и состояние окружающей среды. Часто у детей с атопическим дерматитом наблюдаются сопутствующие заболевания, такие как астма и аллергический ринит.
Для ухода за кожей ребенка, страдающего атопическим дерматитом, рекомендуется использовать гипоаллергенные средства для купания и увлажнения. Важно избегать длительного контакта с водой, так как это может усугубить проблему сухости кожи. Также следует носить одежду из натуральных тканей, таких как хлопок, и избегать синтетических материалов, которые могут вызывать раздражение.
Детям с атопическим дерматитом полезно соблюдать режим питания, исключая потенциальные аллергены (например, яйца, молоко, орехи) и включать в рацион больше овощей и фруктов. Кроме того, рекомендуется проконсультироваться с аллергологом или дерматологом для назначения индивидуального лечения и ухода.
Причины развития атопического дерматита
Атопический дерматит является заболеванием с наследственной предрасположенностью. У большинства детей с данным диагнозом хотя бы один из родителей также страдает или страдал от этого недуга. Между атопическим дерматитом и другими аллергическими заболеваниями, такими как астма и сезонный ринит, наблюдается связь. Пищевая аллергия не вызывает само заболевание, но может способствовать его обострениям.
Различные аллергены, включая перхоть животных, пыль, пыльцу и другие, могут служить триггерами для данного состояния. Проживание в морозных климатических зонах и в регионах с неблагоприятной экологией также может способствовать проявлению симптомов.


К другим возможным причинам появления атопического дерматита относятся:
- Неисправности в иммунной системе;
- Возраст матери на момент рождения ребенка — существует связь, согласно которой дети, рождённые от матерей в более старшем возрасте, чаще сталкиваются с атопическим дерматитом;
- Проблемы с гормонами, например, дисфункция щитовидной железы.
Атопический дерматит не является инфекционным заболеванием, и ребенок не может передать его окружающим.
Рекомендации для родителей по предотвращению обострений
Для длительного контроля симптомов атопического дерматита важно устранить потенциальные триггеры, способные стать причиной обострений, и верно ухаживать за чувствительной кожей.
Рекомендуется применять эмоленты — кремы, мази и лосьоны, предназначенные для детей с данными проблемами. Они мягко восстанавливают защитные свойства кожи, уменьшают её сухость и раздражение, а также помогают снизить риск обострений. Наносите их на все участки тела дважды в день и после каждого контакта с водой.
Защищайте кожу от внешних факторов, способных вызвать обострения:
- Обучите ребенка мыть руки теплой, но не слишком горячей или холодной водой;
- Контролируйте время купания — лучше не более 10 минут;
- Используйте мягкие очищающие средства без мыла, идеальные — специально разработанные для маленьких пациентов с атопическим дерматитом;
- Избегайте жестких мочалок;
- Сразу после душа аккуратно промокайте кожу мягким полотенцем и наносите эмолент;
- Предпочитайте одежду из мягких, дышащих тканей: хлопка, шелка, бамбука;
- Убедитесь, что шершавая и синтетическая одежда не касается кожи;
- Используйте гипоаллергенные моющие средства для стиральных машин;
- Тщательно поласкайте постельное белье;
- Откажитесь от использования кондиционеров для белья;
- Регулярно подстригайте ногти ребенка;
- На ночь надевайте малышу хлопковые варежки;
- Приобретите увлажнитель воздуха, особенно в отопительный сезон;
- Избегайте резких температурных изменений и пересушивания воздуха.
Если привычные средства ухода перестали действовать и у ребенка снова наблюдается обострение — не откладывайте визит к врачу.
Причины постоянных проявлений заболевания и возможность его прогрессирования
У 60% детей симптомы атопического дерматита исчезают с течением времени. У остальных заболевание продолжает проявляться с периодами ремиссий и обострений.
Почему одни дети «перерастают» атопический дерматит, а другие — нет? Исследования показывают, что в случае, если оба родителя страдают от атопии, вероятность, что ребенок столкнется с этой проблемой, значительно повышается.
Как повысить вероятность ремиссии?
- Регулярно используйте эмоленты;
- Применяйте лекарства по назначениям врача;
- Постарайтесь устранить все факторы, способные вызвать обострение.
- При надлежащем уходе у большинства детей симптомы со временем ослабевают.






