Если не лечить бронхит у ребенка, заболевание может перейти в хроническую форму, что приведет к частым обострениям и worsening состоянии здоровья. Острая форма бронхита, не подвергающаяся лечению, может увеличить риск развития серьезных осложнений, таких как пневмония, что особенно опасно для детей с ослабленным иммунитетом.
Кроме того, хронический бронхит может негативно сказаться на общем состоянии ребенка, ухудшая его физическую активность и выбросы жизненной энергии. Регулярные инфекции дыхательных путей могут привести к проблемам с дыханием и даже к необходимости более длительного и сложного лечения в будущем.
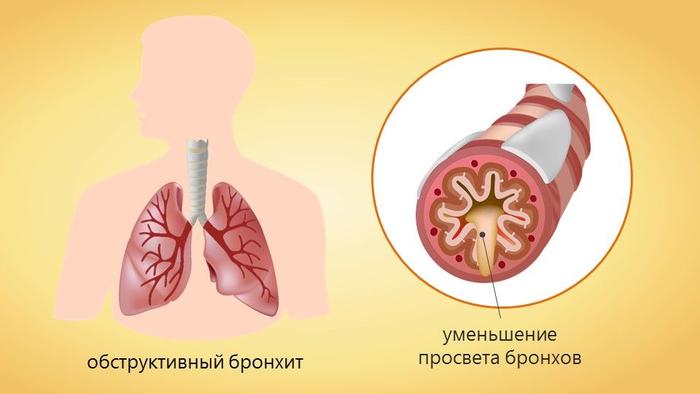
Что представляет собой обструктивный бронхит у детей?

Обструктивный бронхит у детей возникает в результате воспалительного процесса, который затрагивает бронхиальное дерево. Воспаление затрагивает слизистую бронхов, что приводит к отеку и сужению воздухоносных путей. Образование отека создаёт препятствия для нормального функционирования ресничного эпителия.
Данная патология сопровождается нарушением проходимости бронхов, что проявляется в виде сухого кашля, свиста и затрудненного, шумного дыхания. Хотя данной болезни могут быть подвержены люди любого возраста, наиболее уязвимыми являются дети младше пяти лет, а также лица с аллергией и сниженным иммунитетом.
Факторы, способствующие развитию обструктивного бронхита у детей
Чаще всего обструктивный бронхит у детей до трёх лет вызывается вирусными инфекциями. К числу вирусов, способных спровоцировать развитие данной патологии, относят:
- грипп;
- парагрипп;
- респираторно-синцитиальные вирусы;
- аденовирус;
- рино- вирус.
Также могут иметь значение бактериальные инфекции и аллергические реакции. У детей с атопическим дерматитом и пищевыми аллергиями риск заболевания значительно выше. К факторам устойчивого риска можно отнести:
- Анатомические особенности, такие как узкие дыхательные пути, низкая иммунная активность и слабость дыхательных мышц, а Вязкость бронхиального секрета.
- Беременные женщины, страдающие от гестоза, токсикоза или внутриутробных инфекций.
- Наличие вредных привычек, например, курение или употребление алкоголя во время беременности.
- Сложный аллергический анамнез.
- Аномальные развития дыхательных путей.
- Недоношенность, особенно у детей, родившихся на 22-30 неделе с недостатком веса и витамина D.
- Перенесённые дыхательные инфекции до шести месяцев.
- Различные формы диатеза, включая экссудативно-катаральный или лимфатический.
Обострения могут происходить из-за наличия глистов, синусита, кариеса или тонзиллита. Ухудшение состояния возможно в условиях:
- переохлаждения;
- переутомления;
- стресса;
- неблагоприятных климатических условий;
- ослабленной иммунной системы;
- недостатка витаминов.
Кроме того, обструктивный бронхит у детей может возникать в результате воздействия пассивного курения и нахождения в загрязнённых помещениях, насыщенных пылью и химикатами.
Бронхит у детей: основные характеристики
Бронхиальная система напоминает по своей структуре дерево, где трахея разветвляется на правый и левый бронхи, которые, в свою очередь, делятся на всё более мелкие ответвления, заканчивающиеся альвеолами.
Стена бронха в сечении состоит из трех слоев:
- Внутренний (слизистый);
- Промежуточный (мышечный);
- Внешний (фиброзно-хрящевой).
Бронхи не только проводят и согревают воздух, но и очищают его от пыли и микроорганизмов с помощью выделяемой слизистой. В ходе воспаления слизистая оболочка утолщается из-за отека и начинает выделять больше мокроты, которая содержит клетки разрушенной слизистой и токсичные вещества. В отличие от нормальной бронхиальной слизи, при воспалении мокрота становится более густой и затруднительно отходит.
Воспаление может затрагивать различные бронхи, и на его протекание влияет диаметр бронха. В крупных бронхах лучшая фиброзно-хрящевая структура, но в то же время они бедны гладкой мускулатурой. Воспаление в таких бронхах характерно только обострением и увеличением мокроты.
С уменьшением диаметра бронхов фиброзно-хрящевые волокна истончаются, а мышечный слой становится более выраженным. Таким образом, чем более узкие воспалённые бронхи, тем выше вероятность обструкции из-за отёка, наличия мокроты и мышечного спазма.
Поэтому воспалительный процесс в средних и мелких бронхах у детей часто протекает в форме обструктивного бронхита, что затрудняет поступление воздуха в альвеолы и нарушает обмен кислорода и углекислого газа.
Классификация бронхита у детей
Существует три основные формы бронхита в зависимости от характера течения:
- Острый бронхит. Характеризуется выраженными симптомами поражения бронхов и общими признаками интоксикации.
- Рецидивирующий бронхит. Этот тип отмечается несколькими приступами острого бронхита в течение года. Обычно такое проявление наблюдается у детей в возрасте 4-5 лет.
- Хронический бронхит. Воспалительный процесс продолжается на протяжении трех и более месяцев в течение двух и более лет. У детей хроническая форма встречается нечасто.
Острый бронхит может быть:
- Первичный, когда воспаление возникает только в бронхах;
- Вторичный, который предшествует воспалением в других частях дыхательной системы.
Бронхит также классифицируется на обструктивный и необструктивный в зависимости от возникновения сужения дыхательных путей.
Причины воспалительных процессов в бронхах у детей
Развитие заболеваний дыхательной системы обусловлено множеством факторов. К основным причинам можно отнести инфекции, вызванные вирусами, грибками или бактериями. Воспаление может быть следствием аллергических реакций, и их количество может варьироваться.
Выявление причины заболевания у ребенка — задача для врача, который может определить характер патологии и назначить соответствующее лечение. Профильным специалистом в сфере заболеваний дыхательных путей является пульмонолог.
Патогенез болезни
Как уже упоминалось, причины болезни могут быть как инфекционными, так и аллергическими. При инфекционных заболеваниях причинами могут быть различные вирусные, бактериальные или грибковые организмы. Наиболее частыми являются вирусные инфекции, сопровождающиеся яркими клиническими проявлениями. К основным возбудителям относят:
Также следует обратить внимание на риновирусы, аденовирусы и респираторно-синцитиальные вирусы, которые могут вызывать аналогичные проблемы. Бактериальные инфекции, вызываемые стафилококками, стрептококками или пневмококками, являются менее распространенными, но могут приводить к острым состояниям.
Воспаление бронхов может Возникнуть при грибковых инфекциях, связанных с проникновением кандид и прочих агентов. Грибковая инфекция, как правило, протекает сложнее и требует более серьезного подхода к лечению.
Существует и возможность возникновения аллергического бронхита. Это проявляется у детей с предрасположенностью к аутоиммунным реакциям из-за воздействия аллергенов. Как правило, такие проявления могут быть острыми и склонными к рецидивам.
Факторы, способствующие риску заболевания
Факторы риска разнообразны и часто действуют одновременно, увеличивая шансы на развитие заболевания. К ним относятся:
- недоношенность, при которой легкие и бронхи имеют меньшую зрелость;
- частые инфекции, которые ослабляют иммунный ответ;
- аномалии в развитии органов дыхания, что часто связано с застоем в дыхательных путях;
- проблемы с носовыми проходами, что затрудняет нормальное дыхание;
- периоды осени и зимы, когда активно распространяются вирусы;
- заболевания легких и бронхов любой природы;
- хронические инфекции органов дыхания и ротовой полости.
Бронхит у детей: клинические проявления, классификация и причины
Факторы риска обычно действуют совместно, и их количество влияет на вероятность возникновения заболевания. Причины воспалительных процессов в дыхательных путях у детей и взрослых зачастую схожи, однако у детей симптомы могут быть разнообразнее, что иногда приводит к осложнениям, таким как пневмония.
Согласно статистическим данным, различные формы бронхита у детей наблюдаются довольно часто. Примерно каждая вторая ребенок до трехлетнего возраста сталкивается с этой проблемой. Наиболее тяжело болеют младенцы. У них осложнения возникают значительно чаще.
Определение причин, приводящих к развитию бронхита у детей, является задачей для специалистов — педиатров и пульмонологов. Эти врачи осуществляют диагностику, выявляют факторы, способствующие возникновению заболевания, и назначают адекватное лечение.
Классификация и виды бронхита
Бронхит представляет собой обобщающее название для разнообразной группы болезненных состояний. В медицинской практике существует несколько критериев для их классификации. Разнообразие бронхитов проявляется в клинических признаках, течении и других аспектах заболевания.
В зависимости от характера течения различают:
- острый бронхит у детей, который появляется быстро, проявляется яркими клиническими признаками и проходит полностью при должном лечении;
- хронический бронхит у детей, возникающий при недостаточном лечении, склонный к повторным приступам и проявлению характерных симптомов.
Также бронхиты классифицируются по тем бронхам, которые подверглись воспалению:
- бронхиолит, при котором inflamed бронхи малых размеров;
- воспаление бронхов среднего диаметра;
- влияние на крупные бронхи.
Часто у пациента отмечаются комбинированные формы поражений.
Классификация также может основываться на степени распространенности воспалительного процесса. Выделяют одно- и двусторонние повреждения, но существует возможность более детального подхода к этой классификации. В соответствии с этим выделяют:
- очаговые бронхиты, которые распространены, при этом симптомы, такие как одышка и боли, могут не всегда проявляться и иногда болезнь может протекать бессимптомно;
- сегментарные или односторонние формы, которые проявляются более явно;
- диффузные формы, при которых воспалительный процесс охватывает обе стороны.
В последнем случае требуется более сложное и длительное лечение, требующее особого внимания и усилий. Обычно такие пациенты нуждаются в стационарном наблюдении.
Мнение специалиста
Острые бронхиты являются наиболее распространенными у детей. Главным возбудителем данного заболевания выступает вирус гриппа, который передается через воздух. Даже кратковременное близкое нахождение с инфицированным человеком может вызвать заболевание. При кашле или чихании в атмосферу попадают миллиарды вирусов вместе с каплями слюны.
Основной симптом данной болезни — кашель. В начальной стадии он, как правило, сухой (без мокроты), после чего могут проявляться и другие признаки, присущие респираторным инфекциям:
- повышение температуры;
- болезненные ощущения и покраснение в горле;
- насморк;
- потеря слезотечения;
- головная боль;
- утомляемость;
- снижение аппетита;
- сонливость;
- плаксивость (особенно у малышей);
- увеличение лимфатических узлов.
После нескольких дней кашель может перейти в продуктивный, что связано с образованием значительного объема мокроты. При вирусной инфекции она, как правило, прозрачная; при бактериальной или смешанной природе бронхита — становится мутной, может содержать гной с зеленым оттенком и иногда с кровяными вкраплениями. Кашель становится пароксизмальным, сопровождается хрипами.
Способы диагностики
При бронхите у детей симптомы и лечения тесно взаимосвязаны. На основании них определяется, как именно следует лечить различные формы болезни. В первую очередь врач выявляет наличие воспалительного процесса в бронхах, для чего:
- собирает анамнез, обращая внимание на основные симптомы;
- проводит физикальный осмотр, исследует горло и прослушивает дыхание;
- назначает инструментальные методы диагностики, такие как рентгенография легких для подтверждения воспалительного очага.
Для понимания природы заболевания врач использует дополнительные диагностические методы. На основе полученных результатов будет подобрано эффективное лечение. В зависимости от состояния могут быть назначены:
- измерение функции внешнего дыхания (ФВД), спирометрия;
- общий и биохимический анализ крови;
- анализ мокроты для определения микробного агента.
При затянувшемся кашле ребенку может быть рекомендована бронхоскопия — эндоскопическое исследование бронхов. Это малотравматичная процедура, проводимая под анестезией, которая может установить причину бронхита, если другие методики оказались недостаточно информативными.
Механизм возникновения бронхита
Когда инфекция попадает в бронхи, она вызывает повреждение слизистой оболочки. Иммунная система начинает реагировать на это воспалительным процессом, уничтожая пораженные клетки и патогенные микроорганизмы.
Слизистая бронхов отекает, раздражается, а для защиты выделяет больше слизи. Это приводит к формированию мокроты, которая вызывает продуктивный кашель. При вирусной инфекции мокрота обычно прозрачная, в то время как при бактериальной она может стать мутной с желтым или зеленым оттенком.
Симптоматика бронхита
Вирусный бронхит чаще всего начинается с общих симптомов острого респираторного инфекции. У ребенка отмечается общее недомогание и повышение температуры до 37–38 °C.
На 2–3 день инфекция проникает в бронхи, начинается воспалительный процесс, и появляется кашель, возможно отхаркивающая мокрота. У маленьких детей этот кашель иногда приводит к рвоте. В грудной клетке слышны хрипы, как сухие, так и влажные. При отсутствии осложнений вирусный бронхит продолжается примерно 7 дней, после чего ребенок выздоравливает.
Бронхит: симптомы, терапия и профилактирование
Если бронхит приводит к проблемам с дыханием и одышке, а в груди слышны свистящие хрипы, то речь идет об остром обструктивном бронхите. В зависимости от причин он может длиться до 3 недель.
Бактериальный бронхит обычно возникает после проявления симптомов острого респираторного заболевания: появляется боль в горле, отечность век, насморк, головная боль и повышенная температура до 38–39 °C. Сначала наблюдается легкий сухой кашель, который позже становится продуктивным, а иногда — довольно болезненным. Без терапии такой бронхит может продолжаться несколько недель и привести к воспалению легких (пневмонии).
Основные признаки острого бронхита:
- повышенная температура до 38–39 °C;
- влажный кашель;
- хрипы в грудной клетке;
- при обструктивной форме — одышка с свистками;
- иногда проявления острого респираторного заболевания — общее недомогание, головная боль.
Хронический бронхит обычно проявляется только кашлем с выработкой мокроты. Симптомы могут появляться и исчезать, но в целом они должны сохраняться как минимум 3 месяца в году и наблюдаться на протяжении 2 лет подряд.
Реабилитация при легочных заболеваниях
В период реабилитации могут быть назначены физиотерапевтические процедуры:
- УВЧ-терапия — метод физио-, при котором на тело пациента воздействует электромагнитное поле высокой частоты;
- ингаляции;
- УФ-терапия — использование ультрафиолетовых лучей;
- электрофорез — метод введения медикаментов через кожу с помощью электрического тока;
- магнитотерапия — воздействие на организм низкочастотным магнитным полем.
На этапе реабилитации рекомендуется избегать сквозняков, переохлаждения и физических нагрузок.
Превентивные меры и рекомендации
Прогноз при остром бронхите, как правило, благоприятный. Заболевание обычно проходит на протяжении 1–2 недель.
Течение обструктивного или хронического бронхита предсказуемо зависит от индивидуальных обстоятельств. При этом стоит учитывать возможные причины развития осложнений, сопутствующие заболевания и ранее перенесенные болезни.
Для профилактики бронхита рекомендуется своевременно прививать ребенка от коклюша, гриппа и пневмококковой инфекции.
Необходимо ограничивать контакт ребенка с заболевшими, избегать переохлаждений, поддерживать полноценное питание, а также обучать ребенка правилам личной гигиены (не брать в рот игрушки, мыть руки).
При появлении первых симптомов бронхита важно обратиться за медицинской помощью.






