Молочница и стоматит у детей — это два разных заболевания, хотя оба могут возникать в сфере полости рта. Молочница, или кандидоз, вызывается грибами рода Candida и проявляется белым налётом на языке и слизистых оболочках рта. Она чаще развивается у младенцев и детей с ослабленным иммунитетом.
Стоматит, в свою очередь, представляет собой воспаление слизистой оболочки рта, которое может быть вызвано различными факторами, включая вирусные или бактериальные инфекции, травмы и аллергические реакции. Симптомы стоматита включают боль, язвы и покраснение, что делает его отличным от молочницы, где основным признаком является именно налёт.
Наиболее частые виды стоматита у infantов: признаки молочницы и герпеса
Стоматит у младенцев — это очень серьезная и неприятная проблема. В данной статье мы рассмотрим основные типы заболевания: кандидозный стоматит, более известный как молочница, и герпетический стоматит. Такие воспаления особенно часто возникают у недоношенных детей или тех, кто родился с низким весом, а также у малышей с частыми заболеваниями. В некоторых случаях причиной вирусного и грибкового стоматита может стать применение медикаментов или несоблюдение норм гигиены полости рта.
Симптомы стоматита у детей младше одного года
Как проявляется стоматит у малышей до годовалого возраста?
Сначала молочница сопровождается появлением покраснений на слизистой оболочке, что приводит к беспокойству малыша, отказу от сосания и частому плачу. Температура тела может повыситься. Если интенсивное лечение не будет начато вовремя, стоматит может перейти в язвенную стадию, в ходе которой образуются белесые налеты на языке и других участках ротовой полости. Налет легко снимается, а под ним видны ярко-красные язвы. Этот этап вызывает сильную боль и зуд, а Высокую температуру.
Другой распространённый тип — герпетический стоматит. Он проявляется выраженным покраснением, высокой температурой и образованием пузырьков. Покраснение может охватывать глотку, что затрудняет глотание. Это состояние чрезвычайно опасно для младенцев, и необходимо срочно обратиться за медицинской помощью.
Температура при стоматите — частый симптом, также могут увеличиваться подчелюстные лимфатические узлы, возникать рвота и понос. Если стоматит протекает без осложнений, лечение можно проводить в домашних условиях, но под наблюдением врача.
Важно помнить, что диагностика стоматита осуществляется врачом, и самолечение может усугубить состояние ребенка. Для предотвращения стоматита следите за гигиеной полости рта малыша, ежедневно очищая десны и язык специальными ортостоматологическими средствами или чистой марлевой салфеткой. Если у вашего малыша наблюдаются симптомы стоматита, рекомендуется не откладывать визит к врачу, так как ранняя диагностика и лечение помогут избежать серьезных осложнений.
Не забывайте также о важности поддержания иммунитета ребенка с помощью правильного питания, достаточного количества витаминов и минералов, а также закаливающих процедур. Кроме того, избегайте контакта малыша с больными людьми, чтобы снизить риск вирусной инфекции.
Типы стоматита
Воспаление затрагивает слизистую оболочку рта: десны, внутреннюю поверхность щек, нёбо, язык и губы. Наиболее подвержены стоматиту дети до трех лет, поскольку у них иммунная система менее способна сопротивляться инфекциям. Слизистые оболочки рта у малышей более тонкие и чувствительные.
В зависимости от типа стоматита различаются и раны. Обычно, во время болезни, слизистая оболочка рта воспаляется и покрывается пузырьками и язвами.
Причины стоматита у детей
Воспаление слизистой ротовой полости в первую очередь является проблемой для детей от года до пяти лет. Новорожденные, находящиеся на грудном вскармливании, реже заболевают благодаря антителам, которые они получают с молоком матери.
Детский стоматит может возникнуть по множеству причин:
- вирусные инфекции;
- бактериальные инфекции;
- грибковые заболевания.
Одним из факторов, способствующих развитию болезни, является вирус простого герпеса первого типа. Грибок Candida albicans также может вызывать стоматит: он обычно присутствует в небольших количествах, но при ослаблении иммунной системы может размножаться.
Существуют формы стоматита, которые не передаются от одного человека к другому:
- воспаление десен;
- механические травмы;
- плохая или чрезмерная гигиена ротовой полости;
- недостаточное питание;
- слишком горячие, кислые или острые продукты;
- аллергические реакции на медикаменты;
- хронические заболевания;
- ослабленный иммунитет;
- гормональные изменения.
Стоматит
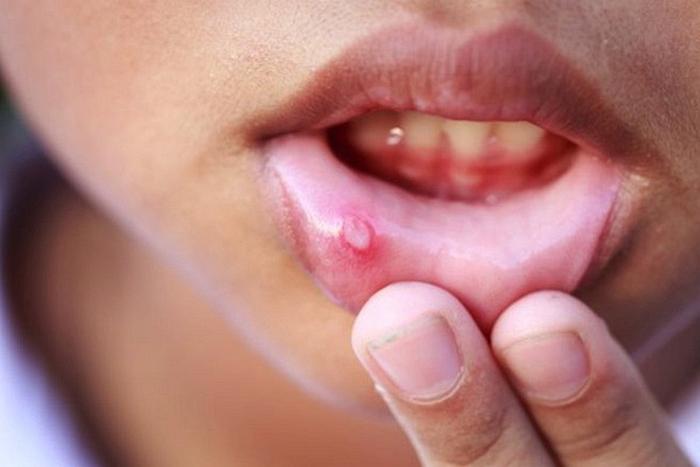
Существует несколько видов стоматита, наиболее распространённые среди них герпетический и афтозный. Дети в детских учреждениях часто контактируют друг с другом, что увеличивает риск передачи инфекции. Снижение иммунной защиты может спровоцировать развитие стоматита и его рецидивы.
Процедуры лечения
Назначение процедур осуществляется педиатром и стоматологом. Обычно в терапию включаются обработки афт с облепиховым маслом, использование обезболивающих гелей и полоскания рта. Обычно стоматит проходит самостоятельно.
Кандидозный стоматит
Кандидозный стоматит, или молочница, представляет собой воспалительный процесс в ротовой полости, который чаще встречается у детей в возрасте от трех до десяти лет. Причиной заболевания становятся грибы рода Candida, которые могут заселять слизистые оболочки.
Рисковыми факторами являются наличие зубного камня, диабет и СПИД. Классификация кандидозного стоматита включает острое и хроническое течение, что варьируется по степени тяжести и локализации процесса.
Кандидозный стоматит: проявления, диагностика и лечение
Легкая форма кандидоза часто начинается бессимптомно. У человека может появиться неприятный вкус во рту, после чего возникают жжение и боль при приеме острой, кислой или соленой пищи. При легком кандидозе налет локализуется на ограниченных участках слизистой рта – чаще на языке или щеках.
При правильном лечении заболевание обычно проходит в течение 7-8 дней.
Среднетяжелая форма псевдомембранозного кандидоза сопровождается образованием налета на больших поверхностях языка, щек, твердого неба и губ. Грибы Candida проникают в более глубокие слои эпителия, что делает налет практически не снимаемым. На слизистой оболочке образуются язвы, иногда с кровотечением. Региональные лимфоузлы могут немного увеличиваться и вызывать болезненные ощущения.
При правильном подходе к лечению болезнь продолжается около двух недель.
Тяжелая форма заболевания характеризуется появлением плотного, грязно-серого налета, охватывающего всю слизистую рта (язык, щеки, мягкое небо, губы, миндалины, заднюю стенку глотки), причем при попытке его удалить получается лишь небольшое количество. Также могут появиться трещины в углах рта. Наблюдается лимфаденит подчелюстных узлов.
Температура пациента повышается. Грибы Candida могут распространиться из рта в пищеварительный тракт и дыхательные пути. У маленьких детей нередки поражения кожи в области гениталий и других участках, что важно учитывать, так как это может способствовать повторному заражению.
Заболевание может иметь длительное течение с частыми рецидивами.
Острый атрофический кандидоз проявляется яркими красными пятнами на языке, слизистой щек, губ и глотки. Пациенты отмечают болезненность, жжение и сухость во рту. Налет может отсутствовать или обнаруживаться в складках, его трудно снять. При локализации на спинке языка иногда наблюдается атрофия нитевидных сосочков.
При хроническом гиперпластическом кандидозе на гиперемированной слизистой образуются плотные бляшки белого цвета. После удаления налета можно увидеть воспаленную и кровоточащую слизистую.
Хронический атрофический кандидоз возникает у людей с съемными протезами. Пациенты испытывают сухость, жжение, боль при использовании протезов, а также липкий налет. Слизистая в области краев протезов может отекать. Хотя эта форма кандидозного стоматита характерна для пожилых людей, она может Встречаться у детей, использующих ортодонтические аппараты.
Пациенты с хроническим гиперпластическим стоматитом (глосситом) жалуются на боль при приеме кислой и острой пищи, сухость во рту и изменение вкусовых ощущений. Кандидозный глоссит может проявляться в разных формах: эрозивной, инфильтративной, эритематозной, десквамативной, гиперпластической.
К основным симптомам эрозивной формы относятся гиперемия и отек слизистой спинки языка, покрытой рыхлым, легко снимающимся серовато-белым налетом, и образованием язв. При инфильтративной форме язык выглядит гиперемированным и отечным, его боковые части покрыты трудно снимаемым налетом, напоминающим пленку. Атрофия сосочков языка наблюдается также. Эритематозная форма характеризуется отечным и гиперемированным языком с пенистым, вязким, легко снимаемым налетом. В десквамативной форме на спинке языка можно увидеть серовато-белый или темно-желтый налет, а также отслаивание верхних слоев кожи, что делает язык чувствительным к различным раздражителям.
Гипертрофическая форма сопровождается выраженной гипертрофией и пигментацией нитевидных сосочков, что называется «черным волосатым языком».
Кандидозный хейлит может проявляться как трещины в углах рта, так и поразить всю красную кайму губ. При данной форме заболевания красная кайма становится гиперемированной, инфильтрированной и сухой; появляются мелкие трещины и желтовато-серо-чешуйки, где затем формируются легко снимающиеся пленки и более плотные бляшки с приподнятыми краями, после удаления которых становятся заметными язвы.
Кандидозная заеда может развиться как в рамках имеющегося кандидоза слизистой рта, так и самостоятельно у людей с аномалиями прикуса, привычкой сосать палец или часто облизывать губы. Для ангулярного хейлита характерны болезненные трещины, которые покрыты легко снимающимся налетом.
Заеды могут приобретать хроническое течение.
Диагностика кандидозного стоматита
Диагностика основана на визуальном осмотре ротовой полости, выявлении характерных симптомов и лабораторных исследованиях.
- Сбор образцов из пораженных участков для последующей микроскопии и посева для определения типа грибка и его чувствительности к антимикотическим препаратам.
Процесс диагностики
Для назначения лечения необходимо установить диагноз и выявить причины заболевания. Обследование включает:
Изучение жалоб пациента и даты появления первых симптомов. Выяснение наличия хронических заболеваний и аллергий.
Осмотр ротовой полости, оценка состояния слизистой, зубов, пломб и протезов. Пальпация лимфатических узлов.
Соскоб со слизистой и протеза направляется на микроскопическое исследование. Назначение анализов крови для определения уровня глюкозы и ВИЧ.
Консультация у специалистов.
Грибковый стоматит может быть связан с различными общими недугами. В таких случаях пациента могут направить на консультацию к микологу, эндокринологу или гинекологу.
Необходимо разобраться, какие именно грибы вызывают проблему.
В процессе диагностики определяются типы грибков и их восприимчивость к противогрибковым препаратам. Также исключаются заболевания с аналогичными признаками, такие как аллергический или медикаментозный стоматит, лейкоплакия.
Методы лечения грибкового стоматита у взрослых
Если симптомы возникли на фоне общего заболевания, терапия начинается с лечения основного недуга. Стоматолог назначает медикаменты, которые комбинируются с системной терапией.
Рекомендуемые процедуры для восстановления состояния мягких тканей ротовой полости:
- Обучение правильной технике чистки зубов, а также подбор средств для ежедневной гигиенической обработки.
- Удаление зубного камня и диагноз разрушенных зубов.
- Замена некачественных протезов на новые ортопедические конструкции.
Медикаментозная терапия длится от 7 до 14 дней:
- Применение антимикотических препаратов — «Кетоконазол» или «Флуконазол».
- Применение обезболивающего средства «Лидокаина гидрохлорида» в виде аппликаций перед приемом пищи.
- Нанесение противогрибковых средств, таких как «Нистатин» или «Клотримазол», на пораженные участки дважды в день.
- Полоскание рта 0,05% раствором хлоргексидина два-три раза в день после пищи.
Разница между молочницей и стоматитом у детей
Афтозный стоматит характеризуется появлением афт на слизистых, представляющих собой очаги некроза с воспалительными процессами. Эти образования могут заживать в течение 7-10 дней без следа. Причины их появления до конца не выяснены, однако среди факторов риска выделяются нехватка витаминов и генетическая предрасположенность.
Некоторые системные болезни органов ЖКТ, иммунные недостаточности и заболевания крови также могут способствовать возникновению афт. Травмы и психоэмоциональные нагрузки тоже могут играть роль в развитии недуга. Лечение должно осуществляться с учетом мнения узких специалистов.
Полное избавление от афтозного стоматита встречается редко, однако возможно достичь длительных ремиссий. Обострения заболевания часто происходят после переохлаждений или в условиях стресса.






