Миотонический синдром – это расстройство, характеризующееся нарушением расслабления скелетной мускулатуры после её сокращения. Данный синдром может проявляться у взрослых в различных формах и является интересным и иногда сложным для диагностики состоянием.
Один из самых распространенных типов миотонического синдрома – это миотония Дюшена, которая часто сопровождает мышечную дистрофию. У взрослых встречаются и другие формы, такие как миотония на фоне других неврологических заболеваний.
Основным симптомом миотонического синдрома является миотония – задержка расслабления мышцы. Человек может испытывать трудности с выполнением движений, особенно после длительного удержания одной позиции. Например, после подъёма тяжести или длинной ходьбы нижние конечности могут «застревать» в определённых позах.
Причины миотонического синдрома могут быть разнообразными и включать в себя генетические факторы, травмы, инфекционные заболевания и нарушения обмена веществ. Важно отметить, что это состояние может быть как первичным, так и вторичным, связанное с другими заболеваниями.
Диагностика миотонического синдрома включает в себя анализ симптоматики пациента, генетическое тестирование и клинические исследования. Ключевыми методами диагностики являются электромиография и различные функциональные тесты, позволяющие оценить мышечную активность.
Лечение миотонического синдрома обычно включает в себя медикаментозную терапию, направленную на облегчение симптомов, а также физическую терапию для поддержания мышечной силы и координации движений. В некоторых случаях может потребоваться дополнительная помощь со стороны неврологов или других специалистов.
Важно помнить, что при подозрении на миотонический синдром необходимо обратиться к врачу для получения квалифицированной помощи и назначения соответствующего лечения.
Миотонический синдром: причины и терапия
Разнообразие генетических нарушений может приводить к множеству различных заболеваний. Одним из наследственных заболеваний является миотонический синдром, который влияет на мышечную систему человека, вызывая общую слабость и изменения в мышечном тонусе. Это редкое заболевание, имеющее наследственный характер, проявляется с раннего детства и сопровождает пациента на протяжении всей жизни. Для таких людей необходимо постоянное наблюдение и терапия у специалиста-невролога.
Миотонический синдром включает в себя несколько подтипов, наиболее известным из которых является миотония Дюшенна. Причиной данного состояния служат мутации в специфических генах, отвечающих за регуляцию мышечного сокращения и расслабления. Важно отметить, что эти нарушения могут быть как аутосомно-доминантными, так и аутосомно-рецессивными, что влияет на вероятность передачи заболевания потомству.
Симптомы миотонического синдрома могут варьироваться от легкой мышечной слабости и затрудненного расслабления мышц после сокращения до сердечно-сосудистых и дыхательных заболеваний, которые могут развиваться у пациентов с течением времени. Иногда у пациентов наблюдаются также проблемы с обменом веществ и эндокринные расстройства, что требует комплексного подхода к терапии.
Лечение миотонического синдрома основывается на индивидуальном подходе и может включать как медикаментозную, так и немедикаментозную терапию. Из медикаментов пациенты часто получают антиконвульсанты, которые помогают облегчить симптомы миотонии. Кроме того, важное значение имеет реабилитация, которая может включать физиотерапию и занятия с логопедом, чтобы улучшить физическое состояние и качество жизни пациента.
Поскольку миотонический синдром имеет наследственный характер, генетическое консультирование для больных и их семей может помочь в понимании рисков передачи заболевания следующим поколениям и в поиске проблем на ранних стадиях. Это поможет осуществлять более качественное медицинское наблюдение и соответствующую терапию.
Причины миотонического синдрома
- Данная форма синдрома вызвана мутациями в генах, ответственных за синтез белка DMPK.
- Дефекты в производстве этого белка приводят к изменениям в мышечной ткани и отвлечению ее функций.
- Передача миотонического синдрома осуществляется по доминантному типу, что подразумевает наследование от одного из родителей.
Симптоматика миотонического синдрома заключается в мышечной слабости, затрагивающей как отдельные группы мышц, так и всё тело в общем. Ключевыми симптомами являются:
- Миотония (нарушение тонуса мышц).
- Деформации скелета.
- Нарушения работы сердечно-сосудистой системы.
- Затрудненное дыхание.
- Проблемы со зрением.
Определение мышечно-тонического синдрома
Это патология нервно-мышечной системы, возникающая из-за спазмов нескольких групп мышц шеи, головы и грудной клетки. Синдром проявляется слабостью мышечного тонуса, нарушенной способностью к нормальному расслаблению после сокращения, а также болями и спазмами. Проявления мышечно-тонического синдрома могут принимать форму миотонической атаки — резкой скованности мышц с различной интенсивностью: от легкого дискомфорта до серьезного расстройства движений.
Симптомы и признаки этого заболевания
Основной признак — «стягивающие» боли, которые в первую очередь локализуются в околопозвоночных мышцах. Интенсивность боли уменьшается после отдыха, разминания или массажа пораженных мышц. Под воздействием мышечного спазма амплитуда движений может снижаться. Если затронутые мышцы оказывают давление на сосуды или нервы, то болевые ощущения могут иррадиировать в конечности. Это приводит к нарушениям кровообращения, сложностям в движении и онемению рук или ног.
В хронической форме мышечно-тонического болевого синдрома боли, как правило, имеют умеренную или слабую интенсивность. Они появляются в результате физической нагрузки или тренировок и купируются простым разминанием или теплом.
Признаки мышечно-тонического синдрома
- Мышечная слабость;
- Энурез (обычно ночной);
- Постоянные запоры;
- Проблемы со зрением;
- Кишечные колики;
- Нарушения речи и интеллекта;
- Безобидные головные боли;
- Сутулость;
- Проблемы с координацией;
- Апатия;
- Повышенная утомляемость;
- Снижение работоспособности и общей активности;
- Эмоциональная лабильность — резкие изменения настроения.
Проявления болезни могут варьироваться в зависимости от локализации. Например, при поражении мышечно-тонического синдрома шейных и лицевых мышц могут наблюдаться изменения мимики и речи, изменение тембра голоса. Кроме того, может возникать головокружение и шум в ушах.
Причины возникновения мышечно-тонического синдрома
Механизмы возникновения этого синдрома разнообразны. В некоторых случаях они связаны с травмами головного мозга, инфекционными заболеваниями, метаболическими нарушениями или наследственностью. В других ситуациях причины остаются неясными. Стресс, недостаток физической активности и неправильная осанка также могут способствовать развитию данного синдрома.
Для диагностики необходим сбор анамнеза, клинический осмотр и дополнительные исследования, такие как электроэнцефалография и магнитно-резонансная томография. Также полезными могут быть тесты на оценку функций нервной системы и психометрические исследования для оценки когнитивных функций.
Подходы к лечению мышечно-тонического синдрома
Методы лечения варьируют в зависимости от степени тяжести синдрома и причин его появления. Чаще всего это использование антиконвульсантов, физиотерапевтических процедур и психотерапии. В редких случаях может понадобиться оперативное вмешательство. Важным компонентом терапии является лечебная физкультура, которая направлена на укрепление мышечного корсета и улучшение осанки. Также может быть рекомендовано использование эргономичной мебели и корректировка рабочего места для предотвращения повторного появления симптомов.
Дополнительно пациентам может быть предложена диета, богатая витаминами и минералами, а также прием добавок, способствующих восстановлению мышечной функции и снижению воспалительных процессов.
Разновидности синдрома
Существуют несколько типов мышечно-тонических синдромов:
Нижней косой мышцы головы
Пациенты чувствуют дискомфорт в затылочной области, усиливающийся при повороте головы. Важно отметить, что этот синдром может быть связан с неправильной осанкой и длительным пребыванием в статических позах.
Передней лестничной мышцы
Проявляется туннельным синдромом, сопровождаемым болью, отдающей в руку, и нарушением чувствительности. Лечение может включать физические упражнения и массаж для снятия напряжения.
Лопаточно-реберный синдром
Характеризуется болями в верхнем углу лопатки и хрустом при движениях. Для улучшения состояния могут использоваться растяжки и укрепляющие упражнения для мышц спины.
Малой грудной мышцы
Признаки этого синдрома — онемение и слабость в руке, вызванные пережатием плечевого нервного пучка. Постоянное применение правильной техники выполнения физических упражнений может помочь в профилактике.
Грушевидной мышцы
Состояние, при котором происходит сжатие седалищного нерва, вызывающее боли и онемение ноги. Разминка и растяжка мышц ягодиц могут помочь снизить давление на нерв.
Передней стенки грудной клетки
Необходима тщательная диагностика для исключения заболеваний сердечно-сосудистой системы. Боли в этой области могут быть также связаны с напряжением грудных мышц и стрессом.
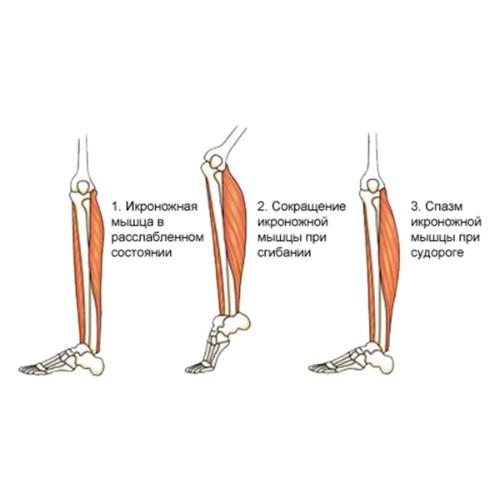
Судороги икроножной мышцы
Судороги могут возникать вследствие травм или недостатка кровоснабжения. Регулярное увлажнение и пополнение электролитов может помочь предотвратить данный синдром.
Мышечно-тонический синдром мышц-разгибателей спины
Боль, подобная стенокардии, может длиться несколько минут. Для улучшения состояния рекомендуется укрепление мышц спины и соблюдение режима отдыха.
Подвздошно-поясничной мышцы
Дискомфорт может быть спровоцирован заболеваниями поясничной области. Важно следить за осанкой и включать в повседневную практику упражнения, направленные на улучшение гибкости и силы этой области.
Я добавил информацию о потенциальных причинах и методах лечения для каждого синдрома, что может помочь читателям лучше понять и справиться с их симптомами.
Диагностика
Диагностика начинается с подробного сбора анамнеза и физического осмотра с пальпацией мышц. Дополнительными методами являются магнитно-резонансная томография и электромиография для оценки работы мышц и нервов.
Проявления миотонического синдрома
Главный симптом — замедленное расслабление мышц. Другие проявления варьируются от быстрой усталости мышц, нарушений стула и пищеварительной системы до недержания мочи, внезапных головных болей и неустойчивости при стоянии или движении.
Искривление позвоночника
У новорожденных это может проявляться в неспособности держать голову и спину, в замедленном разжимании пальцев, слабых сосательных рефлексах и коликах. В более взрослом возрасте дети становятся менее активными, быстро утомляются.
Диагностические мероприятия
Лечением и диагностикой занимаются неврологи, а в случае ранних проявлений — детские неврологи. Проверка включает:
- неврологическое обследование;
- сбор анамнеза и данных о семейной предрасположенности;
- функциональные тестирования (в том числе сжатие и разжатие кулака);
- лабораторные тесты на наличие антител к кальциевым каналам;
- игольчатая электромиография, биопсия мышечной ткани, биохимические и генетические анализы крови.
Важно исключить условия, имеющие схожую симптоматику: синдром ригидного человека, различные миопатии или расстройства функции щитовидной железы.
Профилактика миотонического синдрома
Регулярные физические нагрузки для поддержания мышечного тонуса снижают риск возникновения миотонического синдрома. Рекомендуется применять курс специфических упражнений, ориентированных на растяжение и укрепление мышц. Включение в режим тренировок элементов аэробной активности значительно увеличивает общую выносливость.
Коррекция питания направлена на улучшение обмена веществ. Оптимально включить в рацион магний и калий, которые способствуют нормализации мышечной функции. Это могут быть бананы, орехи, листовая зелень и бобовые.
Избегание стрессовых ситуаций критично, так как психоэмоциональные нагрузки могут способствовать обострению синдрома. Практиковать релаксацию и дыхательные техники, такие как йога или медитация, рекомендуется не реже 2-3 раз в неделю.
Контроль общего состояния здоровья путем регулярного медицинского обследования Важен для своевременного выявления и предотвращения нарушений в работе нервной системы. Специализированные тесты на уровень мышечного кислорода могут помочь в мониторинге состояния.
Социальная активность способствует улучшению психоэмоционального здоровья. Участие в групповых занятиях, клубах или общественных мероприятиях укрепляет не только психологическое состояние, но и общую физическую форму.
Соблюдение режима дня с акцентом на достаточный сон, что способствует восстановлению мышц и нервной системы. Рекомендуется спать не менее 7-8 часов в сутки и придерживаться расписания.
Роль физической терапии в лечении миотонического синдрома
Миотонический синдром требует индивидуального подхода в реабилитации. Физическая терапия играет центральную роль в восстановлении функций мышц и улучшении качества жизни пациента. Включение программы физических упражнений, разработанных специалистом, необходимо для достижения максимальных результатов.
Упражнения на растяжку помогают снизить мышечную напряженность и улучшить эластичность. Рекомендуется выполнять статические растяжки на основные группы мышц как минимум два раза в неделю. Это способствует уменьшению миотонии и повышению объема движений.
Силовые тренировки должны быть включены для укрепления мышечного корсета. Использование легких весов с высоким количеством повторений помогает улучшить тонус мышц и предотвратить их атрофию. Необходимо контролировать нагрузку и избегать резких движений, что минимизирует риск травм.
Элементы функциональной тренировки способствуют улучшению баланса и координации. Это важно для предотвращения падений и повышения общей физической активности. Работа с фитболами, степ-платформами и тренажерами значительно увеличивает эффективность итоговых результатов терапии.
Сеансы массажа могут быть полезны для расслабления мышц и улучшения кровообращения. При этом важно обратиться к квалифицированному специалисту, который учитывает специфику вашего состояния. Частота сеансов зависит от индивидуального состояния пациента.
Использование термотерапии также может оказаться полезным. Тепловые процедуры помогают снять спазмы и улучшают кровообращение в мышцах, что способствует их восстановлению.
Консультации с физиатром об актуальности применения различных методов очень важны. Каждый метод должен быть адаптирован к состоянию пациента и подбираться с учетом всех противопоказаний.
Регулярный мониторинг прогресса и корректировка программ упражнений крайне необходимы для достижения положительных результатов. Терапия должна быть системной и последовательной для обеспечения максимальной эффективности.
Современные методы диагностики миотонического синдрома
Для точной диагностики миотонического синдрома необходимо проводить ряд специфических исследований. Прежде всего, важным шагом является электромиография (ЭМГ), которая позволяет выявить мышечные потенциалы и оценить их характеристики. Этот метод помогает идентифицировать миотонические изменения в мышцах, такие как высокочастотные разряды и замедленную релаксацию после сокращения.
На этапе диагностики также применяются молекулярно-генетические тесты. Эти исследования позволяют обнаружить мутации в генах, связанных с миотоническим синдромом, таких как гены DMPK или CNBP. Метод ПЦР (полимеразная цепная реакция) используется для анализа образцов ДНК, что позволяет с высокой точностью подтвердить или опровергнуть генетическую предрасположенность к заболеванию.
Кроме того, стоит обратить внимание на такие тесты, как ультразвуковое исследование (УЗИ) мышц. Этот метод позволяет визуализировать состояние мышечной ткани, выявляя изменения, характерные для миопатий. УЗИ помогает вовремя выявить структурные патологии.
Немаловажной частью диагностики является оценка функций дыхательных путей и сердечно-сосудистой системы. Спирометрия и ЭКГ позволяют исключить возможные осложнения, связанные с миотоническим синдромом. Наконец, точная диагностика требует комплексного подхода, включающего анализ медицинской истории, клинические оценки и результаты лабораторных исследований.
- Электромиография (ЭМГ)
- Молекулярно-генетические тесты (ПЦР)
- Ультразвуковое исследование (УЗИ) мышц
- Спирометрия
- Электрокардиограмма (ЭКГ)
Применение комбинации перечисленных методов повышает точность диагностики и позволяет эффективно дифференцировать миотонический синдром от других миопатий. Это, в свою очередь, открывает путь к более целенаправленной терапии и значительному улучшению качества жизни пациентов.
Осложнения миотонического синдрома
Одним из наиболее серьезных осложнений миотонического синдрома становится кардиомиопатия, которая часто проявляется аритмиями и может привести к внезапной сердечной недостаточности. Рекомендуется регулярно проводить ЭКГ и кардиологические обследования для контроля состояния сердечно-сосудистой системы.
Нарушения дыхательной функции также имеют место у пациентов с миотоническим синдромом. Это может способствовать развитию гиповентиляции, что требует мониторинга легочной функции и, при необходимости, использования вспомогательных средств для дыхания.
Монотонные или повторяющиеся движения могут приводить к развитию мышечной атрофии и контрактур. Рекомендуется интеграция специальных упражнений для поддержания мышечного тонуса, а также регулярная физическая активность под контролем физиотерапевта.
Эндокринные расстройства, такие как гипотиреоз или нарушения в работе надпочечников, наблюдаются относительно часто. Необходим регулярный контроль уровня гормонов и их коррекцию при выявлении отклонений.
Психоэмоциональные расстройства, такие как депрессия и тревожные состояния, также могут проявляться у пациентов. Рекомендуем консультации специалистов в области психического здоровья для обеспечения комплексного подхода к терапии.
Влияние миотонического синдрома на качество жизни
Корректировка образа жизни и соблюдение режима помогают уменьшить влияние миотонического синдрома на привычные виды активности. Рекомендуется регулярное выполнение упражнений для поддержания подвижности и уменьшения мышечного дискомфорта. Включение аэробных нагрузок, таких как плавание или ходьба, способствует улучшению общей физической формы и увеличению выносливости.
Психологическая поддержка помогает справляться с эмоциональным состоянием, которое может ухудшаться из-за симптомов миотонии. Группы поддержки и встречи со специалистами, такими как психологи, способствуют адаптации и формированию позитивного мировосприятия. Индивидуальное консультирование улучшает понимание болезни и снижает уровень стресса.
Правильное питание может играть значимую роль в смягчении симптомов. Употребление пищи, богатой магнием и витаминами группы B, способствует улучшению функций нервной системы и снижению миотонических проявлений. Избегание аллергенов и высококалорийных продуктов тоже является полезным шагом.
Мониторинг состояния здоровья, включая регулярные медицинские осмотры и анализы, позволяет вовремя реагировать на изменения и соответствующим образом корректировать лечение. Поддержание открытого диалога с лечащим врачом обеспечивает индивидуальный подход к терапии и оптимальному контролю над состоянием.
Рекомендации по реабилитации при миотоническом синдроме
Упражнения на растяжку должны стать ключевым элементом в программе реабилитации. Рекомендуется выполнять их ежедневно, чтобы увеличить гибкость мышц и предотвратить их укорочение. Начните с мягких статичных растяжек, постепенно увеличивая интенсивность и продолжительность.
Силовые тренировки также играют важную роль. Используйте легкие весовые нагрузки для восстановления мышечной силы. Подбирайте упражнения, которые активируют группы мышц, подверженных миотоническому синдрому, постепенно увеличивая нагрузку по мере улучшения состояния.
Физиотерапевтические методы, такие как электростимуляция, могут помочь в облегчении симптомов. Они способствуют улучшению циркуляции крови и укреплению мышц. Курсы физиотерапии лучше проводить под контролем специалиста.
Рекомендована работа с психологом или участие в группах поддержки. Это способствует улучшению эмоционального состояния и снижению стресса, что особенно важно при хронических заболеваниях.
Разработка индивидуальной программы реабилитации должна учитывать особенности состояния каждого пациента. Обязательно проконсультируйтесь с неврологом или реабилитологом для составления оптимального плана.
| Рекомендация | Описание |
|---|---|
| Растяжка | Ежедневные занятия, начинайте с мягких упражнений. |
| Силовые тренировки | Легкие нагрузки для восстановления мышечной силы. |
| Физиотерапия | Электростимуляция для облегчения симптомов. |
| Психологическая поддержка | Работа с психологом или участие в группах поддержки. |
| Индивидуальная программа | Консультация с врачом для планирования реабилитации. |
Связь миотонического синдрома с другими заболеваниями
Миотонический синдром тесно связан с рядом миопатий и неврологических расстройств. Например, в случае миотонической дистрофии пациенты могут одновременно испытывать симптомы сердечно-сосудистых заболеваний, таких как аритмии и кардиомиопатии, что требует комплексного подхода к диагностике и лечению.
Одной из основных ассоциаций миотонического синдрома является его связь с диабетом, особенно у пациентов с миотонической дистрофией. Наблюдается увеличенная предрасположенность к инсулинорезистентности, что требует мониторинга уровня глюкозы и адекватного лечения метаболических нарушений.
Кроме того, миотонический синдром может быть сочетан с заболеваниями щитовидной железы. Гипотиреоз способен усугублять симптомы миотонии, поэтому важно контролировать гормональный фон и при необходимости проводить заместительную терапию.
Клинические наблюдения показывают, что пациенты с миотоническими расстройствами подвержены также повышенному риску нарушений сна, включая обструктивное апноэ. Наличие этих состояний может существенно ухудшить общий прогноз и качество жизни, что требует многопрофильного подхода к лечению.
Не стоит забывать о связи миотонического синдрома с некоторыми неврологическими заболеваниями, такими как рассеянный склероз и миастения. При которых возможно кальцификация миомиоцитов, что может приводить к миотоническим симптомам. Важно учитывать эту связь при проведении диагностики и назначении лечения.
Таким образом, мультидисциплинарный подход, учитывающий все сопутствующие заболевания, поможет улучшить прогноз и качество жизни пациентов с миотоническим синдромом. Рекомендуется регулярное наблюдение у специалистов различных профилей для своевременной коррекции лечения и управления сопутствующими заболеваниями.






