Остроконечные кондиломы, или папилломы, представляют собой небольшие наросты на коже и слизистых, имеющие форму бугорков или сосочков. Они могут иметь сосцевидный или цветной вид, часто образуя группы, которые напоминают цветную капусту.
Чаще всего такие образования появляются в области половых органов, ануса и реже в ротовой полости. Остроконечные кондиломы могут вызывать дискомфорт, зуд и, в некоторых случаях, могут быть связаны с риском развития более серьезных заболеваний, поэтому важно обращаться к врачу для диагностики и лечения.
Остроконечные кондиломы

Остроконечные кондиломы представляют собой кожные образования, которые возникают в результате инфицирования различными видами вируса папилломы человека (ВПЧ). Эти наросты чаще всего формируются в области аногенитального тракта и известны как генитальные бородавки. Они выглядят как небольшие выросты, размеры и формы которых могут варьироваться.
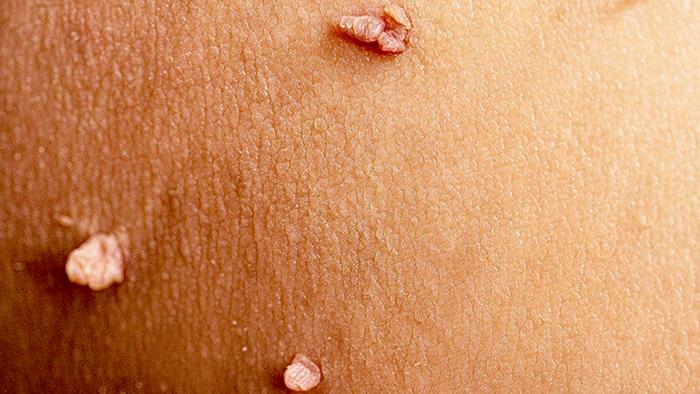
Как правило, эти наросты имеют сосочковую структуру. Патология встречается как у мужчин, так и у женщин. Инфекция ВПЧ передается через половые контакты, что увеличивает риск заражения при наличии нескольких партнеров и использовании безбарьерных методов контрацепции.
Остроконечные кондиломы вызывают не только моральные страдания, но также могут быть травмированы во время интимной близости или из-за расчесывания, что приводит к болевым ощущениям. Эти бородавки также могут располагаться внутри мочеиспускательного канала, что затрудняет процесс мочеиспускания.
Важно отметить, что остроконечные кондиломы могут не проявляться сразу, и их симптомы могут быть незаметны в начальной стадии. Поэтому регулярные медицинские осмотры и консультации с врачом являются необходимыми для своевременного выявления и лечения данного заболевания.
Лечение остроконечных кондилом может включать в себя местное применение лекарственных средств, таких как кремы и гели, а также физиотерапевтические методы. В некоторых случаях может потребоваться хирургическое вмешательство для удаления наростов. Подбор подходящего метода лечения должен осуществляться квалифицированным специалистом, принимая во внимание индивидуальные особенности пациента.
Также следует помнить о важности профилактики инфекции ВПЧ. Использование презервативов, ограничение числа половых партнеров и вакцинация против ВПЧ могут значительно снизить риск инфицирования и развития остроконечных кондилом.
Причины
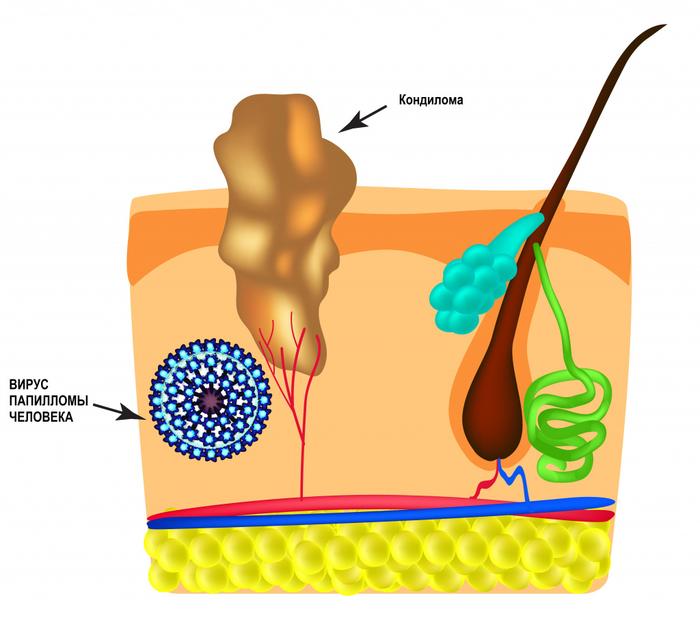
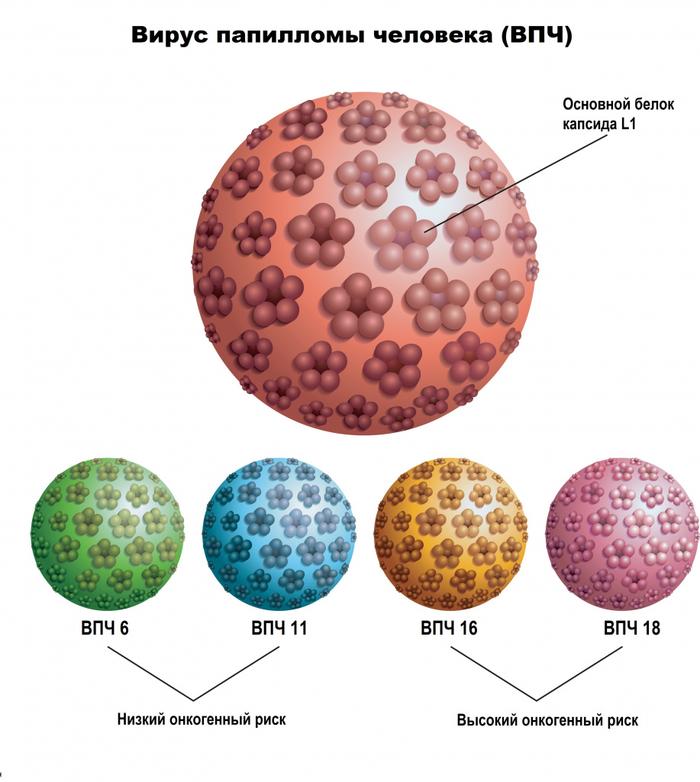
Основной причиной образования остроконечных кондилом является вирус папилломы человека. ВПЧ является одной из самых распространенных инфекций, передающихся половым путем. На сегодняшний день выделено более 600 типов ВПЧ, среди которых существуют высокоонкогенные. Например, ВПЧ 16 и 18 типов могут провоцировать рак шейки матки, поэтому определение ДНК ВПЧ особенно важно для прогнозирования. Остроконечные кондиломы наиболее часто вызваны низкоонкогенными штаммами, такими как типы 6 и 11.
Вирус проникает в организм через микроповреждения на коже и слизистых. После его внедрения и репликации появляются новые вирусные частицы, которые инфицируют здоровые клетки, нарушая их регуляцию роста и деления. В результате формируются разрастания.
- Отсутствие защиты при половых контактах: Наличие множества партнеров и отсутствие барьерной контрацепции значительно увеличивают вероятность передачи вируса.
- Иммунные нарушения: Хронические болезни, стрессы и прием наркотиков, подавляющих иммунную систему, угнетают защитные силы организма.
- Сопутствующие венерические инфекции: Наличие других заболеваний, передающихся половым путем, может повысить риск заражения ВПЧ.
- Повреждения кожи: Механические травмы в области половых органов повышают вероятность инфицирования ВПЧ.
Исследования показывают, что генетические факторы также могут влиять на предрасположенность к ВПЧ.
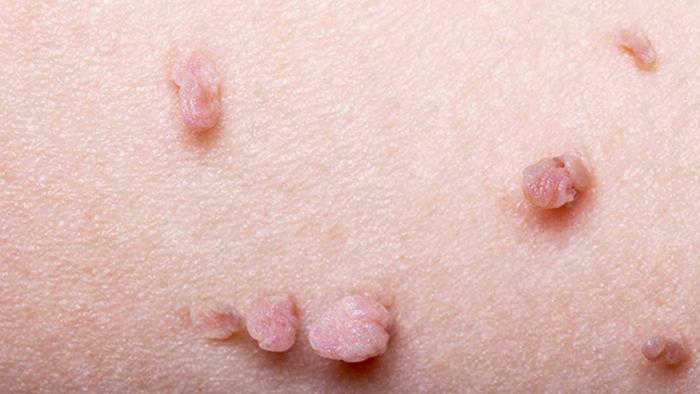
Кондиломы
Кондиломы — это выступающие наросты в аногенитальной области, которые могут различаться по внешнему виду и размерам.
Разновидности кондилом:
- Единичные: мелкие образования;
- Множественные: занимают обширную площадь;
- Конгломераты: соединенные несколько наростов, напоминающие цветную капусту.
В зависимости от местоположения, кондиломы могут быть анальными или вагинальными. Клинически различают остроконечные кондиломы по следующим категориям:
- Остроконечные с экзофитным ростом;
- Кондиломы в форме папул;
- Кондиломы в виде пятен;
- Плоские;
- Широкие.
Множественные наросты могут вызывать зуд, дискомфорт, а также болезненные ощущения при дефекации и мочеиспускании.
Гигантская кондилома Бушке–Левенштейна — это редкое образование, связанное с ВПЧ, которое считается предраковым состоянием.
Плоские и широкие кондиломы могут проявляться по-разному, а их потенциальная опасность варьируется. Некоторые исследования показывают, что наличие плоских кондилом может указывать на хроническую инфекцию.
Причина появления этих образований заключается в инфицировании различными типами ВПЧ, среди которых есть и высокоонкогенные.
Вирус передается через интимные отношения и через предметы личной гигиены. Инкубационный период варьируется от 3 недель до года, а заболевание чаще всего наблюдается у людей в возрасте от 20 до 40 лет.
Обращение к врачу является необходимым при наличии любых наростов в аногенитальной области. Специалист может провести диагностику, в том числе провести анализы на наличие вируса папилломы человека и оценить риск онкологических заболеваний.
Для профилактики кондилом рекомендуется использовать средства защиты при интимных отношениях, а также соблюдать правила личной гигиены. Вакцинация против ВПЧ может существенно снизить риск возникновения кондилом и связанных с ними заболеваний.
Методы лечения кондилом могут включать наружные препараты, криотерапию, лазерное удаление и хирургическое иссечение. Выбор метода зависит от размера, количества наростов и их локализации.
Важно помнить, что ранняя диагностика и лечение кондилом играют ключевую роль в предотвращении возможных осложнений, включая рак шейки матки и другие онкологические заболевания.
Кондиломы: диагностика, причины, классификация и лечение
При появлении кондилом важно обратиться к врачу-дерматовенерологу. Если возникает дисфункция мочеполовой системы, потребуется консультация уролога. Для кондилом в перианальной области может понадобиться помощь проктолога или хирурга, а при наличии наростов на женских половых органах — консультация гинеколога. При подозрении на малигнизацию (перерождение доброкачественных клеток в злокачественные) может потребоваться консультация онколога и радиолога. Пациенты с иммунодефицитом и рецидивами заболевания также должны обратиться к иммунологу.
Диагностика и обследования при кондиломах
Выявление остроконечных кондилом, как правило, не вызывает затруднений. Диагноз устанавливается на основе анамнеза, клинической картины и инструментальных методов исследования.
- аноскопия – осмотр области аноректальной линии и нижней ампулы прямой кишки;
- ректороманоскопия – осмотр слизистой оболочки прямой кишки и дистального отдела сигмовидной кишки;
- кольпоскопия у женщин – осмотр стенок влагалища и шейки матки.
- Определение ДНК вируса папилломы человека с высоким онкогенным риском, скрининг 14 типов (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68) + КВМ в пробы эпителиальных клеток слизистой прямой кишки;
Причины развития кондиломатоза
Возникновение этой патологии вызывается вирусом папилломы человека. Он составляет до 65% случаев заболеваний, передающихся половым путем. Основной путь передачи инфекции — контактный (как в бытовых условиях, так и в половой сфере). Развитию заболевания способствуют условия, приводящие к снижению местного и общего иммунитета: нарушение гигиенических норм, постоянные травмы тканей, наличие других урогенитальных заболеваний.
Особенно подвержены кондиломатозу молодые люди в возрасте от 18 до 29 лет, ведущие активную половую жизнь.
Патогенез
Вирус папилломы человека представляет собой ДНК-содержащий вирус, способный вызывать трансформацию нормальных клеток и формирование опухолей. Известны около 100 типов вируса, которые вызывают различные заболевания. Основные типы, приводящие к кондиломатозу, это 1, 2, 6, 11, 16, 18.
Эпителиальные клетки становятся мишенью для вируса. После заражения эпителий начинает активно делиться, при этом образуются доброкачественные разрастания (продуктивные кондиломы). В случае, если вирусная ДНК проникает в клетку, то помимо разрастания эпителия может произойти клеточная трансформация, что приводит к образованию микроскопических образований с возможностью перерождения в рак (непродуктивные кондиломы). Риск онкогенности зависит от конкретного типа вируса.
Теоретически, при отсутствии иммунных нарушений возможно спонтанное выздоровление. Однако сниженный иммунитет создает благоприятные условия для развития инфекции.
Классификация и стадии развития кондилом
Специалисты различают несколько категорий кондилом. Генитальные кондиломы, как правило, развиваются в области половых органов, тогда как анальные могут возникать вокруг заднего прохода или внутри прямой кишки. Такое разделение важно для выбора метода лечения и оценки рисков.
По внешнему виду выделяют три типа кондилом:
- Остроконечные — наиболее распространенная форма. Эти образования развиваются быстро, имеют вид бородавок на тонкой ножке с неровной, мягкой поверхностью. Они обычно вызываются вирусом с низкой онкогенной способностью. При наличии крепкой иммунной защиты такие образование могут долго оставаться неизменными.
- Плоские кондиломы расположены внутри шейки матки и могут не проявляться никаких симптомов. Женщина может не подозревать о наличии кондилом до того момента, пока их не обнаружит врач. Эта форма вызывается другими типами вируса папилломы, чаще всего связанными с высоким онкогенным риском.
- Папулезные (широкие) представляют собой плотные узелки с блестящей поверхностью. Их возникновение ассоциируется не с ВПЧ, а с сифилисом второй стадии. Эти образования нуждаются в дополнительной диагностике.
Развитие остроконечных кондилом проходит поэтапно.
Осложнения остроконечных кондилом
Если интимные кондиломы быстро увеличиваются, это может вызывать трудности в поддержании гигиены. Пациенты могут ощущать жжение, а также испытывать дискомфорт при сидении и во время половой близости. Даже незначительное механическое воздействие может травмировать ткань, образуя ранки с выделением крови или другого биологического материала.
Через такие микроповреждения в кожу могут проникнуть бактерии, вызывая воспалительные процессы. Поверхность может размягчаться, делаться воспаленной, возможны гнойные выделения. В отсутствие должного ухода, болезненные ощущения могут возникать даже в состоянии покоя.
В наиболее тяжелых случаях изменения внутри клеток могут повлечь за собой злокачественную трансформацию. Если вирус присутствует в организме продолжительное время и тип инфекционного агента относится к высоконкогенным, начинается перерождение клеток. Врачи особенно внимательно относятся к гигантским разрастаниям. Одной из таких форм является кондилома Левенштейна — Бушке, которая растет очень быстро.
Это образование выходит за границы кожи, разрушая окружающие ткани и потенциально преобразуясь в рак.
Профилактика
Профилактика остроконечных кондилом довольно проста. Существует специальная вакцина, которая защищает женщин от заражения вирусом папилломы человека. Важно, чтобы вакцинация проводилась до начала половой жизни.
К другим мерам профилактики можно отнести следующие рекомендации:
- Во время половых актов следует применять барьерные средства контрацепции, особенно презервативы. Эта рекомендация применима даже при наличии одного полового партнера, поскольку он может быть носителем вируса папилломы человека;
- Соблюдать здоровый образ жизни и избегать вредных привычек;
- Снижать уровень хронического стресса, а при наличии такой проблемы стоит обратиться за профессиональной поддержкой к психологу или психотерапевту;
- Лечить сопутствующие гинекологические заболевания. Патологии, такие как эрозия шейки матки, вагиниты, цервициты и подобные недуги могут ухудшить течение болезни;
- Следить за сбалансированным питанием и качественным ночным сном.
Наилучший способ защититься от ВПЧ-инфекции — сделать прививку до начала половой жизни.
Удаление остроконечных кондилом у женщин в Москве
Если вы заметили наросты или возвышенные образования на половых органах, а В области ануса и промежности, необходимо сразу обратиться к гинекологу. Опытный врач проведет профессиональное обследование, поставит точный диагноз и предложит оптимальный метод удаления генитальных кондилом.
В нашей гинекологической клинике КСТ процедуры по удалению кондилом у женщин осуществляются с использованием аппарата Сургитрон или СО2 лазера. Эти технологии позволяют быстро и эффективно устранять генитальные кондиломы, независимо от их локализации. Оба метода являются бесконтактными и безкровными, что исключает повреждение и обугливание здоровых тканей. В результате восстановление тканей происходит быстро, без образования рубцов и шрамов.
Если не удалить кондиломы на половых органах своевременно, они будут расти и могут вызвать не только физический дискомфорт, но и негативное влияние на здоровье и самооценку женщины. Поэтому перед началом лечения мы обязательно проводим обследование на наличие вируса папилломы человека.






