Левая полушарие головного мозга отвечает за логическое мышление, анализ, язык и математические способности. Это связано с тем, что в нем локализованы центры, отвечающие за речевые функции и способность к решению задач, требующих последовательного подхода.
Чтобы расшифровать активность левой половины мозга, можно использовать функциональную магнитно-резонансную томографию (фМРТ) или электроэнцефалографию (ЭЭГ). Эти методы позволяют визуализировать участки мозга, отвечающие за определённые действия и функции, что помогает понять, как левая сторона мозга влияет на поведение и когнитивные процессы человека.
Судинные заболевания головного мозга
Проблема заболеваний сосудов головного мозга является актуальной для общества. Основными факторами, вызывающими цереброваскулярные расстройства (от легких признаков недостаточности мозгового кровообращения до инсультов), остаются высокое артериальное давление и атеросклероз.
Специалисты-неврологи Юсуповской больницы осуществляют диагностику церебральной ишемии, гипоплазии передней мозговой артерии и асимметрии мозгового кровотока, используя современное оборудование. Врачи клиники неврологии применяют высокоэффективные препараты для лечения.
При ишемии в области бассейна передней мозговой артерии восстановление зависит от степени нарушения кровоснабжения мозга и эффективности реабилитационных мероприятий. Профессионалы клиники реабилитации используют физиотерапевтические процедуры, массаж, акупунктуру и альтернативные методы восстановительного лечения.
Асимметрия кровотока по системе средней и передней мозговых артерий может привести к ишемическому инсульту. В клинике проводится комплексный подход к лечению данной патологии, что способствует нормализации кровоснабжения и обеспечивает мозговую ткань необходимыми питательными веществами и кислородом. Сложные случаи ишемии бассейна передней мозговой артерии обсуждаются на встречах с участием профессоров и врачей высокого уровня.

Анатомические сегменты
Что такое передняя мозговая артерия? ПМA обозначает переднюю мозговую артерию. Структура кровоснабжения головного мозга довольно сложна. Кровь поступает в мозг по двум внутренним сонным и двум позвоночным артериям.
Сонные артерии образуют каротидный бассейн. Они начинаются в области грудной клетки: правая артерия исходит от плечеголовного ствола, а левая — от аорты. Позвоночные артерии формируют вертебробазиллярный бассейн, который отвечает за питание продолговатого мозга и мозжечка.
Передняя мозговая артерия начинается от разветвления внутренней сонной артерии на ее конечные ветви. В начале своего пути она отходят несколько мелких веточек, которые проникают в мозг. Частой причиной внезапного закупоривания мозговой артерии является гипоплазия сосуда — патологическое сужение, наблюдаемое у 80% пожилых людей.
Гипоплазия передней мозговой артерии выражается в недостаточном развитии правой мозговой артерии и может нарушать структуру сосудов, которые обеспечивают кровоснабжение внутри черепных элементов. Риск возникновения аневризмы или инсульта при гипоплазии существенно повышается.
Клинические проявления заболевания
При ишемическом инсульте в бассейне правой средней мозговой артерии можно наблюдать симптомы, связанные с нарушениями в среднем мозге и полушарии. Клинические признаки могут включать нарушения зрения, нейропсихологические расстройства и гемипарезы.
Компьютерная томография не всегда позволяет выявить ишемические изменения в тканях мозга. Магнитно-резонансная томография (МРТ) более точно позволяет оценить наличие ишемии в мозге.
Предоставляемые услуги клиники:
- консультации нейрохирургов
- лечение межпозвоночных грыж
- хирургические операции на головном мозге
- операции на позвоночнике
Процесс восстановления после ишемического инсульта
Восстановление требует времени и терпения. Сначала необходимо улучшить образ жизни и регулярно проходить реабилитационные процедуры. Реабилитация включает в себя восстановление силы и координации в конечностях, навыков самообслуживания, а также занятия с логопедами и нейропсихологами.
Врачи назначают терапию антидепрессантами, подбираемыми индивидуально для каждого пациента. Верный выбор препаратов необходим для предупреждения возможных осложнений. Применение антиагрегантов помогает снизить вероятность повторного инсульта.
Ишемический инфаркт
Ишемический инфаркт — это повреждение центральной нервной системы, вызванное острым нарушением мозгового кровоснабжения с дальнейшим развитием гипоксии нервной ткани.
Этапы ишемического инфаркта
- острая фаза (первые 6 часов – возможны вмешательства)
- острое течение (с 6 до 24 часов – инфаркт виден на КТ и МРТ)
- подострая фаза (с 24 часов до 6 недель – накопление контрастного вещества)
- хроническая стадия (резорбция и рубцевание – после 6 недель)
Механизмы возникновения ишемического инсульта
Классификация ишемического инсульта по системе TOAST выделяет пять патогенетических типов:
- атеротромбоэмболический
- кардиоэмболический
- лакунарный
- инсульт с установленной этиологией
- инсульт с неопределённой этиологией
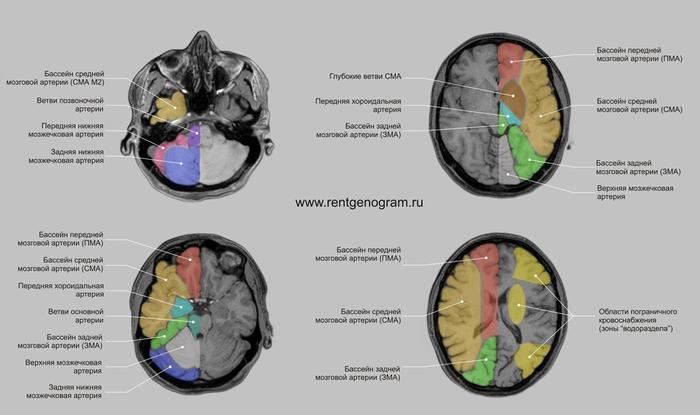
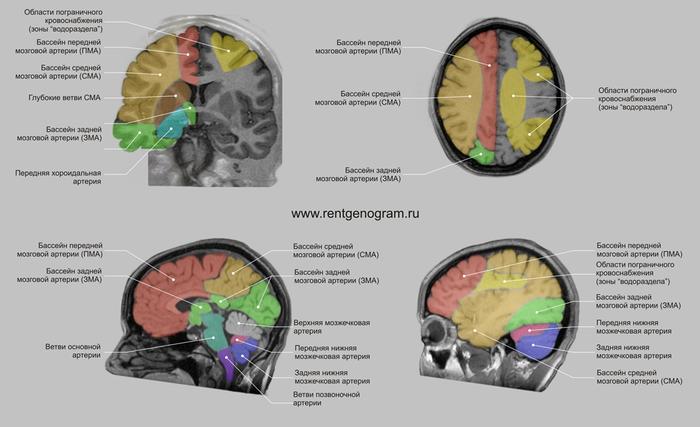
Сосудистые артериальные бассейны мозга
Территориальные инфаркты развиваются в пределах сосудистых бассейнов головного мозга.
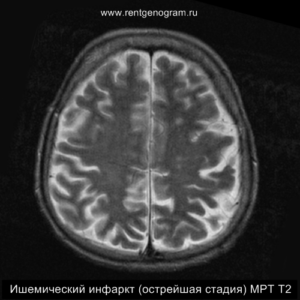
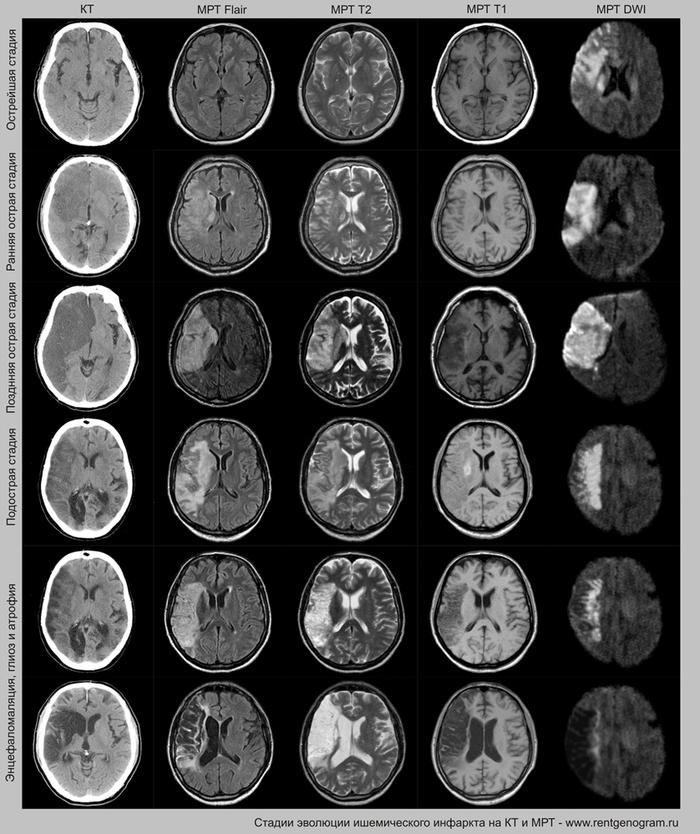
Острая фаза (первые 6 часов)
На МРТ и КТ изменения могут отсутствовать. На МРТ у некоторых пациентов могут быть первые признаки ишемии. На DWI область ишемического повреждения может быть видна через 2,5 часа после появления первых симптомов.
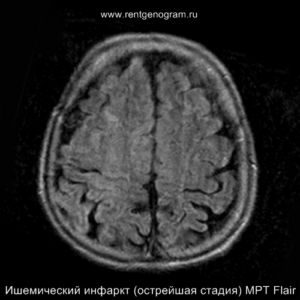
С 4-5 часов на DWI должны быть заметны признаки ишемического поражения, которые представляют собой «ядро» инфаркта.
Диагностика ишемического инсульта: КТ и МРТ
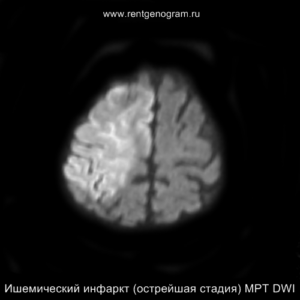
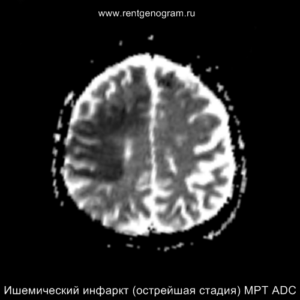
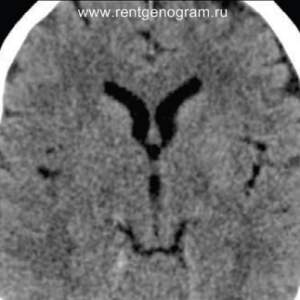
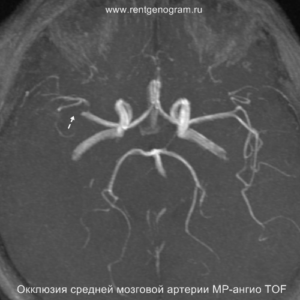
На остром этапе (Т2, Т1 и Flair могут сохранять нормальные результаты), на МРА можно обнаружить окклюзию артерии (при атеротромбоэмболическом и кардиоэмболическом механизмах), что будет выглядеть как отсутствие МР-сигнала от ведущей артерии (ВСА или СМА). Контрастное усиление на МРТ в остром этапе не приводит к накоплению контраста в области повреждения.
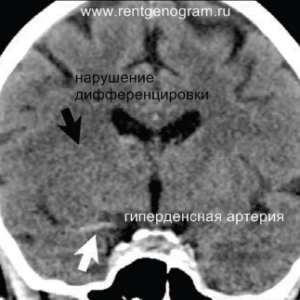
Ранние признаки ишемического инфаркта на КТ:
- уменьшение дифференциации серого и белого вещества;
- фокальная гипоплотность (включая островки, подкорковые ядра и кору);
- утолщение коры и сужение борозд;
- сглаживание контуров извилин и борозд;
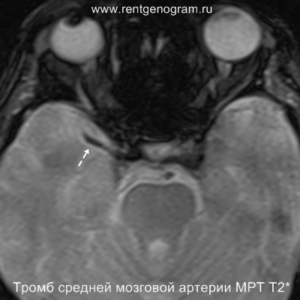
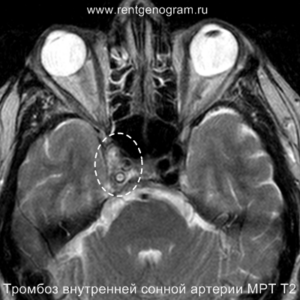
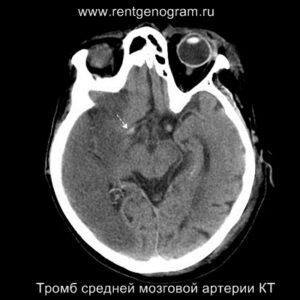
- повышенная плотность в артерии (может быть выявлен гиперденсный тромб, обычно в СМА или ВСА);
- незначительная асимметрия мозговых структур в базальных ядрах;
- через 4-5 часов могут появиться признаки уменьшения плотности поврежденных структур мозга.
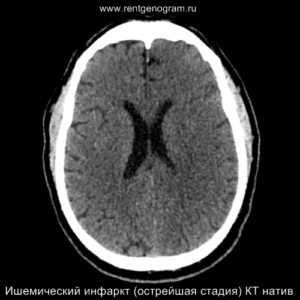
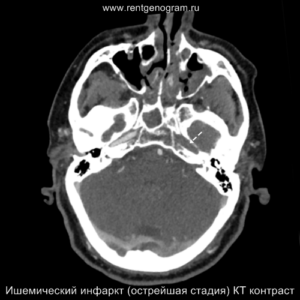
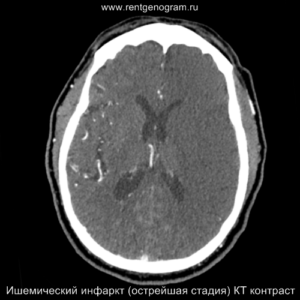
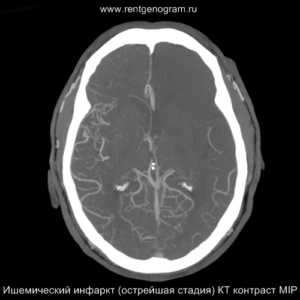
Острая фаза (6 — 24 часа)
В течение острого этапа на МРТ и КТ выявляются все морфологические признаки ишемического инсульта. Область острого ишемического инфаркта визуализируется как зона ↑Т2, ↑Flair, ↑DWI и ↓Т1 ↓ADC. Можно обнаружить тромб в артерии. На КТ в остром этапе также чётко дифференцируется поражённая область, представляющая собой участок с потерей дифференциации мозговых структур и снижением их плотности. Контрастирование в остром периоде не показывает патологических участков с накоплением контраста.
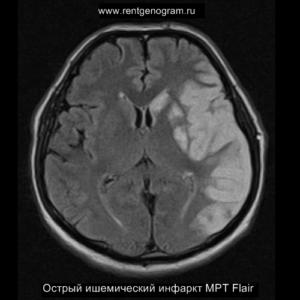
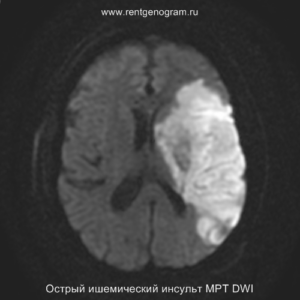
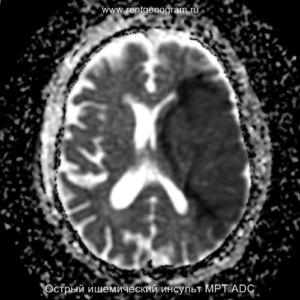
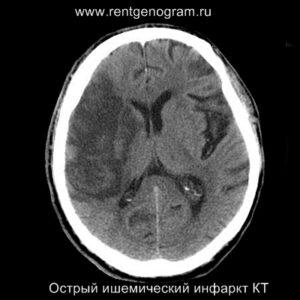
Подострая фаза (24 часа — 6 недель)
На подостром этапе происходит разрушение гематоэнцефалического барьера, что приводит к вазогенному отеку, увеличивая объем ишемического инфаркта, возникновение масс-эффекта и возможного вклинения в случае обширного поражения (например, вклинение поясной извилины под фалькс или миндалин мозжечка в большое затылочное отверстие).
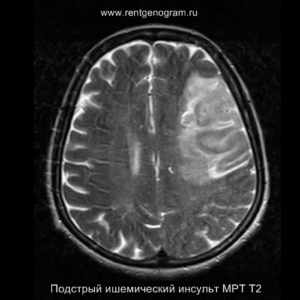
При наличии обширных ишемических инфарктов целесообразно проводить костно-резекционную трепанацию с удалением части костей свода черепа, что помогает снизить риск вклинения и осложнений, связанных с повышением внутричерепного давления.
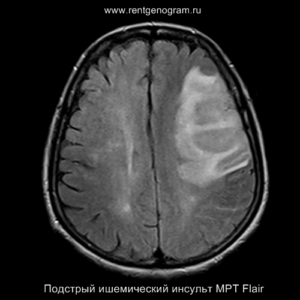
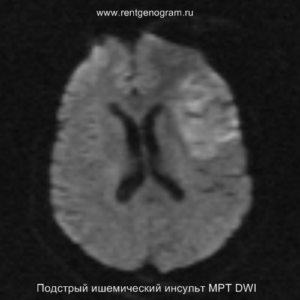
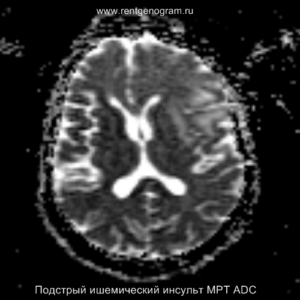
Разрушение гематоэнцефалического барьера (ГЭБ) приводит к накоплению контрастного вещества в области ишемического инсульта, используя технику контрастирования по «гиральному типу».
Когда в мозговых артериях происходит реканализация кровотока, это может привести к образованию геморрагических пропитываний и кровоизлияний («красный компонент» ишемического инфаркта), что будет отображаться на МРТ как ↑ на Т1 и Т2*, а на КТ — как участки с гетерогенной повышенной плотностью. На более поздних этапах подострой стадии наблюдается нормализация ранее повышенных показателей DWI и ADC, известная как «псевдонормализация» диффузии.
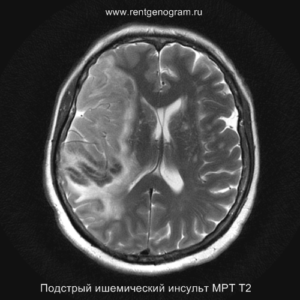
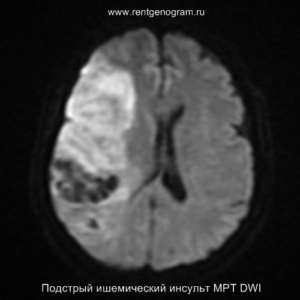
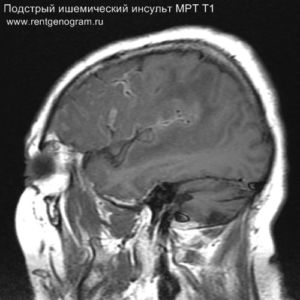
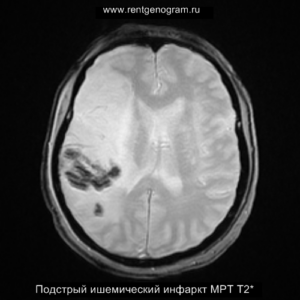
Хроническая фаза (более 6 недель)
В хроническом периоде наблюдаются процессы репарации и пролиферации, что ведет к обратному развитию вазогенного отека и восстановлению ГЭБ, что проявляется полным отсутствием контрастного усиления в зоне поражения. В местах энцефаломаляции формируются ликворные кисты (лакунарный инсульт) или происходят кистозно-глиозные изменения. Также фиксируется снижение кровотока или полная окклюзия артерии в области инфаркта.
Может начать происходить гибель аксонов нейронов, входящих в пирамидный тракт (дегенерация Тюрка-Валлера), создавая выраженную зону глиоза, которая повторяет ход пирамидного тракта. Высокий МР-сигнал на DWI полностью исчезает. Зона кистозно-глиозных изменений может приводить к тракционной дилатации полостей, что вызывает асимметричное растяжение желудка, прилегающего к зоне глиоза (гидроцефалия ex-vacuo).
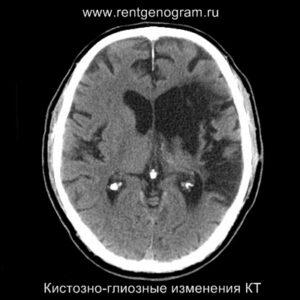
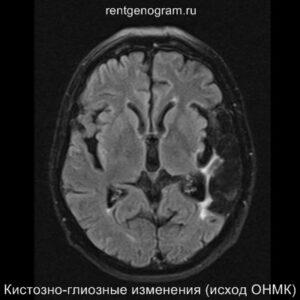
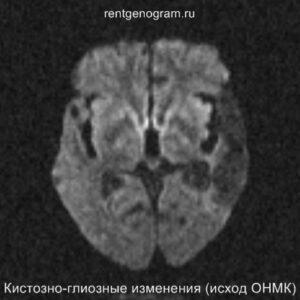
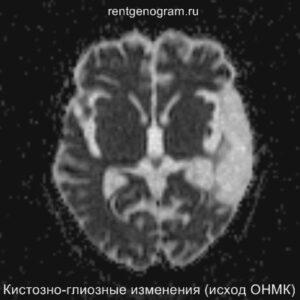
Сравнительный анализ ишемического инфаркта на КТ и МРТ
Риск повторного ишемического инсульта
У людей, перенесших ишемический инсульт, вероятность повторного инсульта в следующие полгода увеличивается в 2-4 раза. Новая ишемия может возникнуть вблизи ранее существовавшего очага (в том же сосудистом бассейне — это характерно для атеротромботических инфарктов) или в другой области мозга (что часто наблюдается при инсультах на фоне сахарного диабета, гипотонии или артериальной гипертонии).
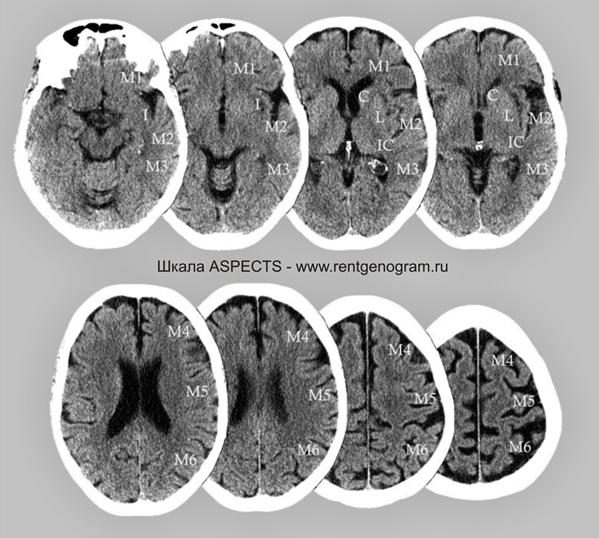
Оценка по шкале ASPECTS
При наличии симптомов ОНМК в первые часы болезни проводилось КТ головного мозга. Для количественной оценки ранних ишемических изменений использовалась шкала ASPECTS (Alberta Stroke Programme Early CT Scale).
Сосудистая зона средней мозговой артерии (СМА) делилась на 10 участков: лентикулярное ядро (L), хвостатое ядро (C), внутренняя капсула (IС), кора островка (I) и 6 зон бассейна СМА – М1, М2, М3, М4, М5, М6. Каждая зона оценивалась в 1 балл (всего 10 баллов). Для оценки учитывались такие проявления, как локальная гиподенсивность мозга. Полное отсутствие изменений на КТ в бассейне СМА соответствовало 10 баллам, в то время как тотальное поражение — 0 баллов.
Методы лечения и прогноз
Объемы инфарктной зоны и ишемической полутени при поступлении могут служить важными предсказателями клинического исхода. Несовпадение этих объемов может помочь в отборе пациентов для внутривенного тромболитического лечения, даже если прошло более трех часов. Этот подход в сочетании с сосудистыми визуализационными методами может быть полезен для оценки возможности применения других лечебных мероприятий, таких как механическое разрушение тромба и внутриартериальный тромболизис, а также для оценки эффективности терапии.
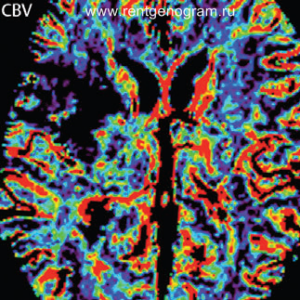
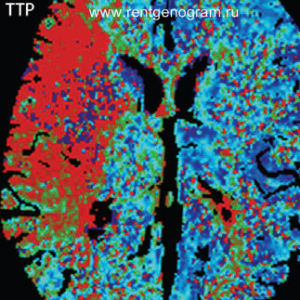
- При совпадении показателей CBV и CBF тромболизис не требуется, вне зависимости от размеров очага.
- При наличии крупной зоны CBV и даже большей зоны CBF возможно применение тромболизиса, в зависимости от времени, прошедшего с момента инсульта и размера очага.
- Если CBV мал, а CBF велик, это создает условия для тромболизиса, но требуется осторожность, если прошло более 3 часов после инсульта.
- При CBV >100 мл тромболизис, скорее всего, не показан.
Авторские права
Разрешается использование содержания статьи с обязательной ссылкой на источник (данную интернет-страницу).
06.2024г.
Методы лечения

С каждой минутой после появления инсульта снижается эффективность последующего лечения. Именно поэтому терапию начинают еще в машине скорой помощи.
Санитары выполняют базовую терапию, которая включает в себя:
Инсульт: факторы, последствия и подходы к лечению
Лечение инсульта
- Снятие головной боли с помощью лекарственных средств, таких как парацетамол, трамадол, кетапрофен и другие;
- Купирование приступов судорог;
- Внутривенное введение 0,9% раствора натрия хлора для поддержания водно-электролитного баланса;
- Контроль и коррекция артериального давления и функции сердечно-сосудистой системы;
- Мониторинг и снижение температуры при необходимости, как медикаментозно, так и физически;
- Кислородотерапия в крайних случаях.
После оказания первой помощи пациенту назначаются тромболитическая и антикоагулянтная терапия, которые способствуют восстановлению кровотока и предотвращают образование тромбов в будущем.
Существуют различные методы тромболитической терапии, выбор которых зависит от времени, прошедшего с момента ишемии:
- Системный тромболизис. Эффективен в первые три часа после инсульта. Принцип заключается во внутривенном введении 10% «Альтеплазы» по 0,9 мг на килограмм массы тела, после чего в течение следующего часа продолжается вливание оставшегося препарата. «Альтеплаза» не вызывает антигенного ответа и считается гипоаллергенной;
- Интраартериальный тромболизис. Показан, если прошло до 6 часов после инсульта или если системный тромболизис не дал позитивных результатов. Это процедура, в ходе которой вводится препарат сначала вблизи тромба, затем в его толщу, а затем ближе к краю, по 1 мг за раз, с последующей часовой инъекцией 17 мг «Альтеплазы»;
- Механический тромболизис. Этот метод является экспериментальным и используется только при неэффективности предыдущих методов или в случае, если прошло 8-12 часов после начала инсульта.
Антикоагулянтная терапия включает выбор и внутривенное введение препаратов, разжижающих кровь. В некоторых случаях такое лечение продолжается 3-6 месяцев после выписки.
Чаще всего препараты принимаются орально и необходимы для помощи организму в стрессовой ситуации, а также для предотвращения повторных случаев.
Последствия инсульта
Паралич и проблемы с восприятием пространства

Поскольку левая сторона мозга отвечает за восприятие внешнего мира и его анализ, пациентам сложнее восстанавливаться после паралича.
Это связано с тем, что человек не осознает своего тела и не замечает двигательные дисфункции.
Не понимая проблемы, невозможно ее решить, поэтому для восстановления после левостороннего инсульта иногда требуется работа с психотерапевтом.
Лечение включает в себя физиотерапию, занятия гимнастикой, массажи и прием медицинских препаратов.
Изменения в поведении
В некоторых случаях могут наблюдаться атипичные поведенческие реакции, такие как:
- апатия;
- необоснованный гнев;
- истерический смех или плач;
- бессонница и нарушения сна;
- приступы чрезмерного психомоторного возбуждения и прочее.
Для их коррекции необходимо обратиться к психиатру. В зависимости от ситуации пациенту могут быть назначены психотерапия и курс антидепрессантов.
Нарушения памяти и снижение когнитивных функций
После инсульта могут возникать:
- Гипомнезия — снижение способности запоминать;
- Гипермнезия — невозможность отсева незначительной информации, которая полностью попадает в долгосрочную память;
- Парамнезия — искажение воспоминаний или замена их ложными;
- Амнезия — полная утрата некоторых воспоминаний.
Для реабилитации требуется постоянная работа с специалистами как в реабилитационных центрах, так и на дому.
Проблемы со зрением
Ключевой момент в лечении офтальмологических проблем после инсульта заключается в том, что медикаментозная терапия часто не приносит результатов без комплексного подхода к восстановлению. Кроме приема лекарств необходимо:
- следовать диетическому режиму, богатому витамином A;
- регулярно увлажнять слизистые оболочки с помощью гелей и капель;
- выполнять специальные упражнения для укрепления глазных мышц;
- проходить курс витаминных препаратов для поддержания зрения.
Что приводит к инсульту?
Ишемический инсульт, который представляет собой уменьшение кровотока, возникает в результате блокировки кровеносного сосуда, который подает кровь в определенный участок головного мозга. Наиболее распространенной причиной такой блокировки является тромб, который может образоваться на месте или быть перенесен струей крови из другого органа. Тромб — это сгусток крови, который формируется системой свертывания в ответ на повреждение стенки сосуда.
Для образования тромба необходимы определённые условия, такие как атеросклероз, диабет, венозная недостаточность, гипертония и другие состояния, приводящие к повреждению внутренней оболочки сосудов. Тромбообразование начинается только на тех участках сосудов, которые утрачили гладкость и имеют язвы. Чаще всего тромбы появляются в артериях мозга, особенно в средней мозговой артерии, а В сердечно-сосудистой системе. Кроме тромба, может оторваться фрагмент атеросклеротической бляшки (микроэмболия). В сосудах, которые не повреждены, тромбы не возникают.
Классификация инсульта основывается на клинических признаках и времени их проявления. Неврологи выделяют несколько периодов развития инсульта:
- острейший — это первые три дня. Если симптомы уменьшаются в течение 24 часов, ставится диагноз транзиторной ишемической атаки (ТИА). В этом критическом периоде внимание уделяется первым трем часам после начала инсульта — так называемому терапевтическому окну;
- острый — до 28 дней. Если неврологический дефицит регрессирует в течение 21 дня, такое состояние называется малым инсультом;
- ранний восстановительный — до полугода;
- поздний восстановительный — до двух лет;
- период остаточных явлений — более двух лет.
В зависимости от механизмов возникновения и развития заболевания выделяют следующие виды инсульта:
- Атеротромботический инсульт, который происходит в 34% случаев и, как правило, развивается на фоне атеросклероза.
- Кардиоэмболический инсульт встречается в 22% случаев, когда тромб частично или полностью закрывает артерию мозга.
- Лакунарный инсульт обычно возникает из-за повреждения мелких артерий, часто на фоне гипертонии, и составляет 20% от общего числа случаев.
- Гемодинамический инсульт происходит в результате снижения артериального давления или уменьшения минутного объёма сердца, и его частота составляет 15%.
- Реологический инсульт, обусловленный серьезными нарушениями текучести крови, встречается в 9% случаев.
Как проявляется инсульт?
Многие люди могут испытывать предшествующие симптомы инсульта, такие как головные боли, онемение в конечностях, головокружение и «туман» в голове, за день до сосудистой катастрофы. Эти признаки быстро исчезают и зачастую длятся всего несколько минут. Это указывает на ухудшение проходимости сосудов мозга.
Природа стремится защитить мозг, как главный регулятор жизнедеятельности, от повреждений. В основании мозга находится Виллизиев круг, описанный более трехсот лет назад. Он представляет собой соединение двух сонных и двух позвоночных артерий, обеспечивающих мозг кровью. Его основная функция — компенсация кровотока.
Когда временные симптомы появляются и исчезают, это свидетельствует о неполной блокировке, при которой кровоснабжение осуществляется через коллатеральные или обходные пути. К сожалению, многие люди не обращают внимания на подобные предвестники, полагая, что если симптомы прошли, значит, ничего страшного. Однако в случае предвестников инсульта это мнение ошибочно.
Если бы медики смогли за короткий промежуток времени «регулировать» кровообращение и снизить вязкость крови и отечность мозговой ткани, это могло бы значительно уменьшить риск инсульта. В противном случае через несколько дней может произойти полная блокировка крупного сосуда.
Тромбоз или эмболия может проявляться резко: человек может упасть в обморок или проснуться с уже неподвижной рукой или ногой, а также с нарушением речи и ощущением слабости, не понимая, что происходит вокруг.






