Если прыщ посинел, это может свидетельствовать о воспалительном процессе или нарушении кровообращения в поражённой области. В таком случае важно не заниматься самолечением, а лучше обратиться к дерматологу, который сможет точно диагностировать проблему и предложить эффективное лечение.
Тем временем старайтесь не трогать и не выдавливать прыщ, чтобы избежать ухудшения состояния и инфекции. Убедитесь, что ваша кожа получает надлежащий уход, используйте деликатные средства и поддерживайте гигиену. Если вы наблюдаете ухудшение состояния, обязательно обратитесь к врачу как можно скорее.
Лечение и удаление подкожных прыщей
Закупорка волосяного фолликула может стать причиной появления подкожного прыща — затвердевшего образования под кожей, давление на которое вызывает боль. Внутри такой прыщ наполнен гнойным содержимым, которое категорически нельзя выдавливать самостоятельно — это может привести к инфекции. Присутствие многочисленных подкожных прыщей может указывать на нарушения в организме.
Для лечения подкожных прыщей рекомендуется использовать антибактериальные препараты, такие как бензоил пероксид или салициловая кислота. Эти средства помогают уменьшить воспаление и предотвратить развитие новых высыпаний. Кроме того, важно поддерживать кожу в чистоте, используя мягкие очищающие средства, которые не пересушивают кожу.
Если у вас часто появляются подкожные прыщи, возможно, вам следует обратить внимание на свой рацион. Исключение из питания жирной, острой и сладкой пищи, а также увеличение употребления свежих овощей и фруктов могут помочь улучшить состояние кожи.
При значительных проблемах с кожей обязательно стоит обратиться к дерматологу, который сможет назначить индивидуальное лечение. В некоторых случаях может быть показан курс антибактериальной терапии или использование препаратов на основе ретиноидов.
Также, важно не забывать об увлажнении кожи, поскольку недостаток влаги может усугубить состояние. Используйте некомедогенные увлажняющие кремы, которые не забивают поры.
Физические процедуры, такие как химические пилинги или криотерапия, могут быть полезны в борьбе с подкожными прыщами. Однако они должны проводиться только квалифицированным специалистом.
Как выдают подкожные прыщи?
Первым этапом формирования подкожного прыща является уплотнение кожи в области, где он образуется. Затем данный участок начинает зудеть и становится болезненным при прикосновении. С течением времени прыщ увеличивается в размерах, а в его центре на поздних стадиях «вызревания» появляется видно гнойное содержимое.
Особое внимание необходимо уделить подкожным прыщам, вызванным подкожными клещами: такие образования характеризуются специфическими признаками, включая шелушение кожи.
Петехиальная сыпь
Петехиальная сыпь возникает из-за разрыва сосудов в коже и может быть вызвана различными нарушениями в организме (в частности, в иммунной или кроветворной системах), длительным приемом определенных медикаментов, инфекционными заболеваниями (сепсис, тиф, скарлатина и т. д.) или механическими повреждениями кожи.
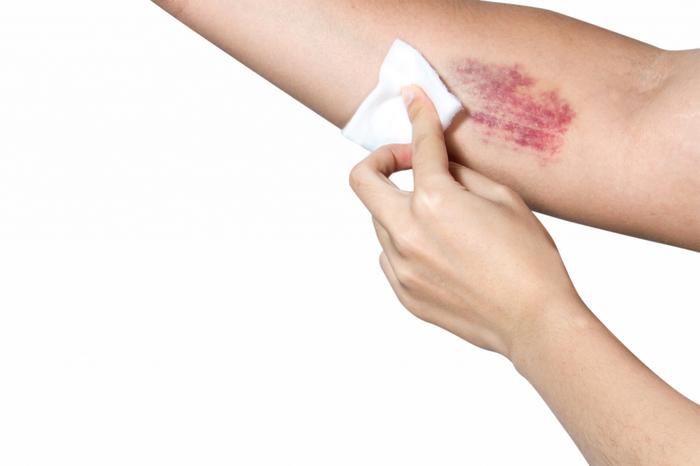
Петехии — это кровоизлияния из капилляров под кожей, возникающие в результате травм или изменений свойств крови.
Определяющими характеристиками петехий являются плоская форма, размер не более 3 мм, цвет — фиолетовый, пурпурный или красный. Они не возвышаются над кожей, не прощупываются и не исчезают при нажатии или растягивании дермы, могут встречаться как поодиночке, так и в больших количествах.
К физиологическим причинам появления петехиальной сыпи можно отнести:
- Травмы кожи (удары) — главная причина появления петехий у здоровых людей.
- Сильное воздействие на дерму (например, при наложении жгута).
- Формирование петехий у матерей и новорожденных в послеродовом периоде.
- Интенсивный плач, частая рвота или кашель.
Эти причины, как правило, не требуют специализированного вмешательства и лечения.
Патологические факторы, вызывающие петехиальную сыпь, связаны с состояниями, которые приводят к уменьшению числа тромбоцитов или снижению свертываемости крови.
Прием антикоагулянтов может изменять реологические свойства крови, следовательно, контроль за свертываемостью должен проводиться под наблюдением врача.

Некоторые аутоиммунные расстройства также могут вызывать петехиальную сыпь.
Инфекционные болезни, такие как тиф и скарлатина, также способны приводить к появлению петехий.
При возникновении обширных кожных высыпаний необходимо срочно обратиться к врачу.
Первичный визит можно осуществить к терапевту, дерматологу или врачу общей практики.
Диагностика петехий подразумевает оценку функций системы свертывания крови.
Методы борьбы с постакне
Современная косметология предлагает широкий выбор услуг для лечения постакне.
ХИМИЧЕСКИЕ ПИЛИНГИ
Пилинги — это процедуры, которые обеспечивают удаление омертвевших клеток кожи и способствуют ее обновлению.
Существуют три категории пилингов в зависимости от глубины воздействия:
Поверхностные пилинги с использованием кислот проникают в верхние слои эпидермиса, регулируя деятельность сальных желез и улучшая общий тон кожи.
Срединные пилинги проникают глубже, помогая убрать пигментацию и следы от акне.
Глубокие пилинги — это интенсивные процедуры, которые назначаются для коррекции шрамов и глубоких морщин.
В современной эстетической практике глубокие химические пилинги применяются крайне редко.
ИНЪЕКЦИОННАЯ ТЕРАПИЯ
Инъекционные методы включают плазмолифтинг, мезотерапию и введение филлеров.
Мезотерапия обеспечивает доставку биологически активных веществ в слои эпидермиса для питания, увлажнения и регенерации тканей.
Показания к мезотерапии — это пигментация, широкие поры, угревая сыпь и рубцы после акне.
Филлеры предназначены для исправления эстетических недостатков, таких как следы от акне.
АППАРАТНЫЕ МЕТОДЫ ЛЕЧЕНИЯ
Аппаратные подходы включают дермабразию, лазерную шлифовку и фототермолиз.
Дермабразия
Дермабразия — это процедура, основанная на механическом шлифовании кожи, в ходе которой удаляются один или несколько слоев эпидермиса.
Этот метод применяется для выравнивания поверхности и устранения эстетических недостатков, таких как шрамы, рубцы, морщины или пигментные пятна.
Данная процедура считается травматичной и выполняется только в специализированных центрах.
Это один из наиболее эффективных способов решения эстетических проблем, связанных с угревой сыпью. Она проводится с помощью лазерной установки, настроенной на определенную длину волны, позволяя воздействовать на нужные слои кожи.
Воздействие на пораженные участки кожи приводит к их прижиганию, что вызывает отшелушивание кожи в обработанных областях.
Результат: активизируется образование коллагена и регенерация тканей, благодаря чему появляются новые здоровые клетки, а шрамы и прочие следы от акне становятся менее заметными.
Фототермолиз — метод лазерного воздействия, при котором тепловая обработка лазером разрушает волокна, поврежденные постакне.
Лучи воздействуют на клетки кожи очень точно и аккуратно, что минимизирует повреждение, а значит, процессы регенерации ускоряются и становятся менее болезненными.
Как избавиться от постакне в домашних условиях
Для выравнивания шрамов и устранения других проявлений постакне необходимо разрушение поврежденных тканей.
Безопасно проводить такие процедуры в домашних условиях без медицинских знаний и нет опыта невозможно.
Также стоит отметить, что самолечение может привести к осложнениям, усугубляя проблему и затрудняя процесс восстановления тканей.
Тем не менее, существуют некоторые методы, которые могут помочь улучшить состояние кожи в домашних условиях:
- Использование натуральных масок: Маски на основе меда, алоэ вера, или масла чайного дерева могут способствовать заживлению кожи и уменьшению воспалений.
- Экфолиация: Мягкие скрабы с натуральными ингредиентами, такими как овсяные хлопья или сахар, могут помочь удалить мертвые клетки кожи и улучшить ее текстуру.
- Увлажнение: Предпочтение следует отдавать некомедогенным увлажняющим кремам, чтобы избежать закупорки пор.
- Солнцезащитные средства: Используйте солнцезащитный крем с высоким SPF, чтобы защитить поврежденную кожу от UV-излучения, что предотвратит дальнейшее ухудшение состояния шрамов.
- Правильное питание: Включите в рацион продукты, богатые витаминами А, С и Е, а также омега-3 жирными кислотами, которые способствуют заживлению кожи.
Помните, что прежде чем начинать любое лечение, стоит проконсультироваться с дерматологом, чтобы избежать нежелательных последствий и выбрать наиболее подходящие методы.
Почему нельзя давить подкожные прыщи
Привычка выдавливать прыщи способствует распространению бактерий. Во время выдавливания часть кожного сала и гноя выходит наружу, но другая часть оказывается глубже в коже, что продолжает воспалительный процесс.
Выдавливание подкожного прыща может привести к разрыву кожи и повреждению сосудов, что чревато образованием поствоспалительных следов и рубцов, а также риском занесения инфекции.

Важно осознавать, что выдавливание комедонов — это лишь временное решение. Подкожные прыщи являются одним из проявлений акне.
Как справиться с подкожными прыщами
Если вас постоянно беспокоят подкожные прыщи, не стоит ожидать, что проблема решится сама собой. Обратитесь к специалисту. Он назначит необходимые обследования и лечение.
Безрецептурные средства. Гели и кремы с салициловой кислотой, бензоилпероксидом или ретиноидами помогают уменьшить воспалительные процессы и предотвращают забивание пор.
Рецептурные препараты. Доктор может назначить ретиноиды или антибиотики в зависимости от тяжести заболевания.
Пробиотики. Они способствуют восстановлению микробиоты кишечника и, соответственно, улучшают состояние кожи.
Гормональная терапия. Врач может рекомендовать препарат для женщин для корректировки гормонов.
Пациенту важно следовать рекомендациям врача по уходу за кожей в домашних условиях и не прекращать лечение после появления положительных результатов.
Лечение фурункула в носу

На этапе инфильтрации специалист назначит консервативное лечение с использованием лекарственных средств. По определенной схеме следует принимать:
- антибиотики;
- антигистаминные препараты для уменьшения отека и предупреждения возможных аллергических реакций;
- обезболивающие и жаропонижающие средства;
- мазь с противовоспалительным и антимикробным действием;
- антикоагулянты, направленные на предотвращение внутричерепных осложнений;
- витаминные комплексы для укрепления иммунной системы.
Врач разработает план питания и предложит физиотерапевтические процедуры, например, УВЧ-терапию или сухое тепло.
Когда у фурункула формируется плотный гнойный стержень, врач может решить провести хирургическое вскрытие абсцесса с удалением гноя. В процессе вмешательства устанавливается дренаж, а затем накладывается антисептическая повязка. Дренаж остается на некоторое время, пока прекращается выделение гноя и полость фурункула не очищается. После этого дренаж убирается, но продолжается наложение повязок с антисептическими мазями для ускорения процесса выздоровления.
Если некротический стержень трудно отделяется, пациенту могут быть показаны протеолитические ферменты, которые помогают расщеплять связи между аминокислотами в белках.
Если врач принимает решение о хирургическом вскрытии фурункула, не стоит переживать: область процедуры будет обез болена местными анестетиками или кратковременным наркозом.
После вскрытия абсцесса пациент должен продолжать делать назначения врача и принимать все необходимые препараты согласно установленной схеме.
При повторном возникновении болезни терапия направлена на усиление иммунной системы. Для этого используются следующие методы:
- Аутогемотерапия — это процедура, при которой пациенту подкожно или внутримышечно вводят его собственную кровь.
- Лазерное или ультрафиолетовое облучение крови.
- Введение специфических вакцин, обладающих иммуномодулирующими свойствами, таких как гамма-глобулин и стафилококковый анатоксин. Данная терапия может быть назначена только после проведения иммунограммы, основанной на анализе артериальной или венозной крови.
- Системное применение антибиотиков. Это назначение связано со специальными показателями, когда болезнь протекает в тяжелой форме или фурункул локализуется в особенно опасной зоне, например, в области носогубного треугольника.
- Коррекция существующих хронических заболеваний и сопутствующих патологий.
Лечение фурункула у беременных
В организме женщины, ожидающей малыша, происходит изменение гормонального фона, что может приводить к снижению иммунитета. Неправильное соблюдение правил личной гигиены может вызвать образование фурункула в носу.
Такой воспалительный процесс представляет угрозу как для здоровья матери, так и для ребенка. Поэтому крайне важно обратиться к специалисту, чтобы подобрать безопасные для беременности препараты. Это могут быть антибиотики, мази и антисептики.
Если фурункул переходит в стадию абсцесса, врач может предложить провести хирургическое вскрытие образовавшегося гнойника.
В период беременности крайне рисковано заниматься самолечением или пытаться выдавить фурункул самостоятельно. Изменения гормонального фона могут привести к быстрому развитию осложнений.






