Снять спазм желчного пузыря можно с помощью применения теплых компресса на область живота, а также расслабляющих медикаментов, таких как спазмолитики. Важно обеспечить организму покой, избегать стрессов и придерживаться диеты, исключающей жирную и острую пищу.
Кроме того, подойдет употребление отваров трав, таких как мята и ромашка, которые обладают расслабляющим действием. Не забывайте, что перед применением любых средств необходимо проконсультироваться с врачом, чтобы избежать осложнений и правильно определить причины спазмов.
Печеночная колика
Печеночная (или желчная) колика: причины возникновения, сопутствующие заболевания, методы диагностики и способы терапии.
Определение
Печеночная колика – это состояние, при котором возникает сильная, приступообразная спастическая боль, локализующаяся под правым ребром.
Гепатобилиарная система включает печень, желчный пузырь и желчные пути. Желчный пузырь накапливает желчь, выработанную печенью, и направляет ее в кишечник для переваривания пищи при необходимости.
Сначала желчь поступает в желчные капилляры, которые объединяются в правый и левый желчные протоки, формируя общий печеночный и затем общий желчный проток (холедох). В течение суток печень человека вырабатывает от 1 до 1,5 литров желчи, основным компонентом которой являются желчные кислоты. Если соотношение компонентов желчи нарушается, например, наблюдается уменьшение количества желчных кислот, она становится густой, что способствует образованию камней.
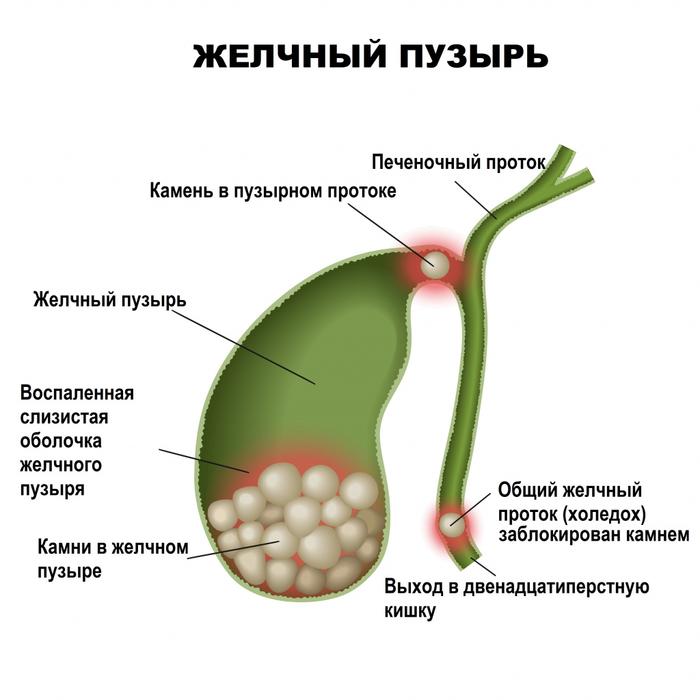
При спазмах или закупорке желчных протоков желчь не скапливается в пузыре, а остается в печени, что приводит к спазму и выраженной боли в области печени.
Спазм возникает внезапно, а длительность приступа может варьироваться от нескольких минут до нескольких часов. Печеночная колика является признаком нарушения работы гепатобилиарной системы, играющей ключевую роль в образовании и оттоке желчи.
Ошибки в функционировании системы могут привести к серьезным осложнениям, включая воспаление желчных путей, стенок желчного пузыря и другие заболевания, такие как холецистит, холангит, острый панкреатит или перфорация желчного пузыря. В редких случаях спазм может привести к некрозу клеток печени и вторичному циррозу.
Разновидности печеночной колики
Хотя данное состояние наиболее часто наблюдается при желчнокаменной болезни, Международная классификация болезней не связывает его с этой категорией, относит печеночную колику к неуточненным болям в желудке. В классификаторе она обозначается кодом R10.4.
Характеристика боли при печеночной колике:
- острая, приступообразная;
- ноющая или тянущая;
- локализуется в верхней части живота, отдавая в правую сторону;
- может иррадиировать в правое плечо, руку, под лопатку, за грудину из-за раздражения нервных окончаний спинномозговых нервов, отвечающих за иннервацию связки в области желчных протоков.
Могут возникать тошнота и рвота, но после рвоты облегчения не наступает, в рвотных массах может быть присутствие желчи зеленоватого оттенка.
При закупорке холедоха камнями перекрывается путь для оттока желчи из желчного пузыря в двенадцатиперстную кишку, что приводит к желтухе, так как желчные пигменты попадают в кровь, придавая коже желтоватый оттенок.
Возможные причины возникновения печеночной колики
Основной причиной печеночной колики является калькулезный холецистит, характеризующийся воспалением желчного пузыря и образованием камней. Когда камни и песок попадают в желчные протоки, они препятствуют нормальному оттоку желчи и создают повышенное давление на стенки пузыря. Это вызывает спазм желчевыводящих путей, вызванный либо движением камня, либо его закупоркой. Мышечные волокна спазмируются вокруг камня, и это, вместе с повышением давления в пузыре, приводит к возникновению сильной боли.
Дисфункция сфинктера Одди может Вызывать желчную колику. Это хронически протекающее заболевание с некоординированными сокращениями желчного пузыря и желчевыводящих путей, нарушающее моторику и отток желчи. Спастический приступ при дискинезии, как правило, кратковременный.
К другим причинам относятся заболевания печени, желчевыводящих путей или желчного пузыря. Обычно колику вызывают застой желчи (холестаз) и воспалительные процессы (холангит). Спазмы могут быть спровоцированы бескаменным холециститом, гепатитом, фиброзом или циррозом печени.
Инфекционные процессы также могут быть источником острой печеночной колики. Например, лямблиоз может привести к спазму желчевыводящих путей из-за токсинов, выделяемых паразитами.
Врожденные анатомические аномалии желчевыводящих путей могут также стать причиной возникновения болей. Сужение или деформация холедоха или желчных протоков могут требовать хирургического вмешательства для их коррекции и предотвращения повторения проблем.
Другие заболевания, такие как панкреатит или метаболические расстройства, также могут оказывать влияние на отток желчи. При некоторых формах анемии, сопровождаемой распадом эритроцитов, могут образовываться пигментные камни.
Факторы риска, способствующие спазмированию протоков, включают использование оральных контрацептивов, избыточный вес, внезапное снижение массы тела, неправильное питание, злоупотребление алкоголем и газировкой, тяжелые физические нагрузки и стресс.
Острая печеночная колика в 75% случаев становится первым простым симптомом «безболевой» желчнокаменной болезни. У 10% пациентов печеночная колика имеет рецидивирующий характер.
К каким специалистам обращаться при печеночной колике
Если печеночная колика прошла самостоятельно, рекомендуется обратиться к терапевту для полного обследования. Лечение и диагностика желчной колики у взрослых осуществляется гастроэнтерологами и гепатологами, а иногда и хирургами.
Диагностика и обследование при печеночной колике
Симптомы печеночной колики схожи с проявлениями панкреатита, аппендицита, язвы желудка и других заболеваний, что требует дифференциальной диагностики.
- Сбор анамнеза, акцент на неспецифические жалобы (диспепсия, ощущение тяжести или дискомфорта в области печени) и наличие хронических заболеваний.
- Физикальное обследование, направленное на выявление симптомов напряженности желчного пузыря:
- симптом Кера – усиливающаяся боль при пальпации в правом подреберье;
- симптом Мюсси-Георгиевского – болезненность при надавливании на правую надключичную область;
- симптом Ортнера-Грекова – боль при постукивании по правой реберной дуге;
- симптом Захарьина – болезненность при перкуссии проекции желчного пузыря.
Клинический анализ крови
Клинический анализ крови позволяет выявить наличие воспалительного процесса и анемии, что может свидетельствовать о серьезности состояния пациента. Исследуются уровни билирубина, печеночных ферментов (АЛТ, АСТ) и других показателей, относящихся к функции печени.
Дополнительно могут использоваться методы визуализации, такие как УЗИ органов брюшной полости, чтобы выявить наличие камней в желчных протоках, а также компьтерная томография и магнитно-резонансная холангиография для более детального обследования.
Лечение печеночной колики обычно включает антиспазматические препараты для снятия боли и облегчения спазма желчевыводящих путей. В некоторых случаях может потребоваться хирургическое вмешательство для удаления камней или устранения причин закупорки.
Важно помнить, что при появлении симптомов, схожих с печеночной коликой, необходимо немедленно обратиться к врачу для исключения более серьезных заболеваний и получения своевременной медицинской помощи.
Когда необходимо немедленно обратиться к врачу
- Сильная острая боль под правыми рёбрами, которая неожиданно усиливается и становится нестерпимой. Это может указывать на закупорку желчных протоков камнями или острое воспаление.
- Боль сопровождается повышением температуры выше 38 °C, что указывает на инфекцию и воспаление.
- Желтушность склер глаз и кожи, свидетельствующая о нарушении оттока желчи, требует срочной госпитализации.
- Опоясывающая боль, отдающая в правую сторону, может указывать на воспаление поджелудочной железы (острый панкреатит) и являться серьезным осложнением желчнокаменной болезни.
Даже при менее выраженной боли, проявляющейся регулярно, следует незамедлительно обратиться к врачу, поскольку это может быть признаком хронического воспаления или образования камней в желчном пузыре. Раннее обращение способствует предотвращению ухудшения состояния и развития осложнений.
Причины болей в желчном пузыре
Боль в правом подреберье может сигнализировать о нарушениях в работе желчевыводящей системы. Некоторые анальгетики способны вызывать спазмы сфинктера Одди, что усугубляет состояние.
Желчнокаменная болезнь (ЖКБ)
Одной из частых причин болей являются камни в желчном пузыре. Перемещение камней вызывает приступы боли, известные как желчные колики. Камни могут долгое время не проявляться, но определенные факторы (например, жирная пища) могут вызвать сильный приступ.
Холецистит
Воспаление стенок желчного пузыря часто приводит к постоянным ноющим болям в правом подреберье. При остром холецистите боль появляется внезапно, имеет интенсивный характер и может сопровождаться повышением температуры. Хронический холецистит проявляется периодическими обострениями, когда болевой синдром усиливается при нагрузках или после еды.
Дискинезии желчевыводящих путей
Боли в желчном пузыре: причины и лечение
Функциональные расстройства приводят к болям в желчном пузыре из-за нарушений его моторики. Пациенты часто жалуются на тупые, ноющие боли и ощущение распирания справа под ребрами, которые усиливаются при стрессовых ситуациях. В отличие от ЖКБ, эти боли менее интенсивные и не имеют четкой связи с приемом пищи.
Постхолецистэктомический синдром
Существует ситуация, когда после удаления желчного пузыря необходимо учитывать боль в правом подреберье. Это связано с нарушениями оттока желчи, спазмами сфинктера Одди или образованием камней в протоках.
Опухоли и полипы
Боли могут быть вызваны доброкачественными полипами или злокачественными опухолями, в особенности когда они достигают значительных размеров, сдавливают окружающие ткани и создают препятствия для нормального оттока желчи.
Другие причины
Болезненные ощущения в зоне жёлчного пузыря могут быть вызваны не только заболеваниями самого органа, но и болезнями, расположенными рядом, такими как панкреатиты, язвы двенадцатиперстной кишки и патологии печени. Проведение тщательной диагностики помогает установить причину возникновения болей.
Как распознать приступ боли в жёлчном пузыре
Тип боли и её локализация имеют важное значение для диагностики. Понимание того, где и как именно возникают болезненные ощущения, способствует более быстрому выявлению причины дискомфорта и назначению эффективного лечения.
Локализация боли по анатомии
Жёлчный пузырь находится под печенью, в правом подреберье. При заболеваниях этого органа боль зачастую концентрируется в верхней части правого живота. Для наглядности можно представить себе условную линию, идущую от соска к рёбрам — там чаще всего и возникает дискомфорт. При пальпации этой области медик может заметить болезненность в так называемой «точке жёлчного пузыря» (точка Кера). В зависимости от причин болей, они могут проявляться разнообразно.
Острая колющая боль
Такие боли часто сигнализируют о коликах. Они появляются резко, имеют интенсивный характер и могут длиться от нескольких минут до нескольких часов. Основной признак — такая сильная боль, что пациент не может найти удобную позу.
Тупая ноющая боль
Эти боли обычно возникают при хроническом воспалении. При холецистите они усиливаются после употребления жирной пищи или физической активности. Пациенты часто описывают это состояние как постоянное ощущение тяжести или давления.
Главные признаковые особенности
Следует обращать внимание на сопутствующие симптомы и характер болевого синдрома.
- Связь с приёмом пищи. Боли усиливаются после жирных, острых и жареных блюд, так как это провоцирует сокращение жёлчного пузыря.
- Время появления. Боль зачастую проявляется через 30-40 минут после еды.
- Иррадиация. Боль может отдавать в правую лопатку, плечо или поясницу. Этот характерный признак помогает отличить заболевания жёлчного пузыря от других патологий органов брюшной полости.
Наши специалисты внимательно анализируют особенности болевого синдрома.
Методы лечения холецистита
Тактика лечения определяется состоянием пациента и наличием осложнений. Обычно терапия холецистита начинается с назначения медикаментов или капельниц. Рассмотрим основные группы препаратов, которые может назначить врач.
Антибактериальные средства
Что делают: борются с бактериальной инфекцией.
Показания: инфекционные процессы в жёлчном пузыре.
Противопоказания: серьезные нарушения работы печени или почек.
Желчегонные препараты
Что делают: активизируют выработку желчи организмом.
Показания: застой желчи.
Противопоказания: острое обострение желчнокаменной болезни, панкреатит в острой форме.
Спазмолитические препараты
Что делают: расслабляют спазмы гладкой мускулатуры жёлчного пузыря и желчных ходов.
Показания: острые болевые ощущения в животе.
Противопоказания: сердечная недостаточность, пониженное артериальное давление.
Показания для операции
Хирургическое вмешательство, известное как холецистэктомия, может понадобиться при частых или сильных обострениях, а также если в жёлчном пузыре обнаружены крупные камни, которые могут блокировать отток желчи.
Как правило, операцию выполняют лапароскопически — хирург делает несколько небольших разрезов на животе и вводит инструменты с миниатюрной камерой. Картинка с камеры показывается на экране во время операции. Открытые операции с большим разрезом проводятся реже.
После операции желчь напрямую будет поступать в тонкий кишечник из печени, минуя жёлчный пузырь, что позволит организму усваивать пищу без этого органа.
Билиарный сладж
Состояние, называемое билиарным сладжем, характеризуется образованием осадка в желчи из кристаллов холестерина и других веществ. Это может быть предвестником желчнокаменной болезни и приводить к осложнениям, таким как холецистит и панкреатит. Чаще всего диагностика билиарного сладжа выполняется с помощью ультразвукового исследования желчевыводящих путей.
Лечение этого состояния зависит от наличия симптомов. При их отсутствии специальная терапия не требуется, но необходимо придерживаться диеты, способствующей разжижению желчи и улучшению её оттока. Диета подразумевает ограничение жирной, жареной и острой пищи, а также алкоголя, кофе и шоколада. Рекомендуется употреблять достаточно воды, фруктовых соков, овощей и зелени, а также регулярно заниматься физической активностью.
Если билиарный сладж вызывает боли в правом подреберье, тошноту, рвоту или повышенную температуру, нужно обратиться к врачу для назначения соответствующих медикаментов. Обычно это препараты урсодезоксихолевой кислоты (УДХК), которые способствуют растворению кристаллов в желчи и предотвращают образование камней. Также могут быть рекомендованы спазмолитики, холеретики, холекинетики и гепатопротекторы.
В некоторых случаях билиарный сладж может привести к полной или частичной блокаде желчевыводящих путей, что может спровоцировать острый панкреатит или механическую желтуху. Это угрожающее состояние требует неотложного хирургического вмешательства, заключающегося в удалении жёлчного пузыря (холецистэктомия) или расширении жёлчных ходов (бужирование).
Билиарный сладж — это серьёзная проблема, которая может негативно сказаться на здоровье. Поэтому важно вовремя обращаться к врачу при появлении подозрительных симптомов и следовать всем рекомендациям по лечению и профилактике.






