Усиленная васкуляризация щитовидной железы означает увеличенное кровоснабжение этого органа. Это может быть связано с различными заболеваниями, такими как гипертиреоз, тиреоидит или опухоли, что в свою очередь может приводить к изменению функции щитовидной железы.
При диагностике усиленной васкуляризации часто используется ультразвуковое исследование с допплерографией, которое позволяет оценить кровоток в железе. Такие изменения требуют внимательного наблюдения и, в некоторых случаях, лечения для предотвращения возможных осложнений.
Допплеровское УЗИ щитовидной железы
Цветная допплеровская картография позволяет ультразвуковому аппарату отображать направления движения частиц с помощью цвета. Частицы, движущиеся в одну сторону, окрашиваются в красный цвет, а в противоположную – в синий. Этот метод допплеровского исследования помогает, во-первых, отличить сосуды от кистозных образований или других тёмных участков, во-вторых, определить направление кровотока в сосудах, в-третьих, выявить ткани с повышенной сосудистой активностью (например, при аутоиммунном тиреоидите или диффузном токсическом зобе) и узлы с показателями избыточной функции или онкологических поражений (таких как токсические аденомы или злокачественные узлы щитовидной железы). Регистрация повышенного кровотока в лимфатических узлах на шее может указывать на метастазы рака щитовидной железы.
Причины и диагностика заболеваний щитовидной железы
Энергетическая допплерография демонстрирует общее количество движущихся частиц, отражая интенсивность кровотока в исследуемом участке. На энергетическом допплеровском исследовании интенсивность покажется разными оттенками красного — от оранжевого до коричневого. Этот метод используется для уточнения результатов в случае неясности после цветного допплера.
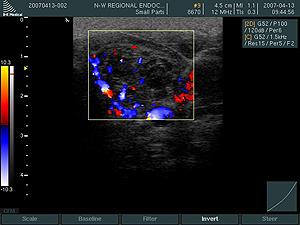
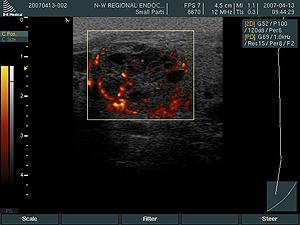
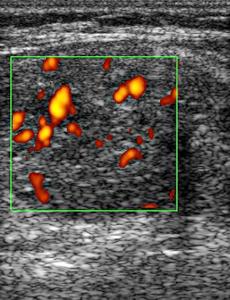
При анализе кровоснабжения узлов щитовидной железы можно выделить четыре варианта кровотока:
- отсутствие кровотока в узле (васкуляризация не наблюдается);
- кровоток определяется только по краю узла в области ободка «хало» (перинодулярная васкуляризация);
- кровоток фиксируется только в ткани узла без его окружения (интранодулярная васкуляризация);
- кровоток наблюдается как в ткани узла, так и по его краю (пери-интранодулярная васкуляризация, смешанный тип).
Отсутствие васкуляризации при УЗИ обычно характерно для кистозных образований или для длительно существующих плотных узлов.
Перинодулярная васкуляризация чаще встречается у доброкачественных (коллоидных) узлов.
Интранодулярная васкуляризация может указывать на активное кровоснабжение узла и отсутствие его капсулы, что чаще всего наблюдается у злокачественных образований.
Смешанная васкуляризация (кровоток как в центре узла, так и по его краям) характерна для узлов, которые активно вырабатывают гормоны – так называемых автономно функционирующих узлов.
Само кровоснабжение щитовидной железы может быть усилено. Существует термин – thyroid inferno («щитовидный ад»), который описывает резкое увеличение кровотока во всей ткани щитовидной железы. Это проявление чаще всего наблюдается при аутоиммунных заболеваниях, таких как диффузный токсический зоб и иногда при тиреоидите Хашимото.
Роль допплерографического УЗИ щитовидной железы
Допплерография щитовидной железы является важным методом для оценки ее функционального состояния, в частности, выделяет напряжение отдельных ее частей – долей, перешейка, крупных и средних сегментов, а также узлов. Это исследование проводится в двух режимах – ЦДК и ЭДК, а также двумя взаимодополняющими способами: 1) измерением внутреннего кровотока и 2) скоростью кровотока (пиковой систолической скорости в артериях щитовидной железы).
Анализ состояния лишь по серой шкале (В-режим) позволяет выявить структурные особенности (анатомическую и гистологическую организацию) щитовидной железы. Однако допплерографическое исследование значительно расширяет диагностику, позволяя оценить функциональное состояние измененных участков Всего органа.
Общая информация о допплерографическом УЗИ щитовидной железы
• Все современные ультразвуковые приборы располагают возможностью осуществления допплерографического УЗИ.
• УЗИ щитовидной железы всегда должно включать допплерографию кровотока. Отсутствие данного элемента исследования снижает его информативность.
• Специалист при УЗИ должен определять и фиксировать интенсивность кровотока, а также максимальную пиковую скорость в щитовидных артериях.
Допплерография считается обязательной при каждом исследовании щитовидной железы. Преимущества допплерографии заключаются в:
• Оценке функционального состояния всей железы и её частей (включая узлы),
• Выявлении признаков рака в узлах щитовидной железы.
Дифференциальная диагностика тиреотоксикоза по данным УЗИ
- Тиреоидит Хашимото: округлые контуры и неоднородная гипоэхогенная структура с выраженными фиброзными полосами в паренхиме при атрофической железе на последних стадиях болезни.
- Тиреоидит де Кервена: нечеткие, очаговые гипоэхогенные области в щитовидной железе с возможным усилением сосудистой сети на ЦДК.
- Узловой зоб: множественные гетерогенные узлы, кистозные изменения, перегородки, артефакты, затенение и кальцификация.
Патология. Общие характеристики. Этиология. Аутоиммунное расстройство; LATS или аутоантитела, активирующие щитовидную железу (TSAb).
Генетика. Пациенты с болезнью Грейвса (БГ) имеют генетическую предрасположенность к заболеванию и повышенную корреляцию с определенными гаплотипами HLA.
Ассоциированные аномалии: одновременное проявление болезни Хашимото и БГ называется хашитоксикозом.
Общие патофизиологические и хирургические аспекты. Обычно диффузное и симметричное увеличение щитовидной железы. Масса: 50-150 г.
Микроскопические особенности: локальные скопления лимфоцитов, иногда с появлением лимфоидных центров. Значительная сосудистая сеть с признаком стаза.
Клинические проявления и жалобы. Пациенты часто жалуются на учащенное сердцебиение, потерю веса при сохраненном аппетите, потливость и влажные ладони.
Кардиомегалия, отеки легких и конечностей, тахикардия, пролапс митрального клапана и повышенный сердечный выброс
Проявления кардиомегалии, легочного и периферического отека, тахикардии, пролапса митрального клапана, а также увеличение сердечного выброса часто связаны с офтальмопатией, вызванной заболеванием щитовидной железы, включая периорбитальный отек, ретракцию глазных яблок, офтальмоплегию и экзофтальм. Воспаление и отек соединительных тканей орбиты, возникающие в ответ на аутоиммунный процесс. Общие жалобы: мышечная слабость и усталость; редко наблюдается мышечная атрофия.
Дополнительные признаки и симптомы при тиреотоксикозе: дермопатия; преципиальный микседема (5%), генерализованный воспалительный процесс соединительных тканей и мышц. Возможно временное подавление функции околощитовидных желез; увеличенная резорбция и формирование костной ткани (резорбция больше формирования).
Лабораторные данные. Повышение уровней T₃ и T₄, снижение ТТГ. Частота антитиропероксидазных антител (циркулирующие антитела к щитовидной железе) составляет 80% при болезни Грейвса. Общее наличие неспецифических антител; антиядерные (АНА), антитела к гладким мышцам и к митохондриям.
Демография. Возраст. Средний возраст пациентов 30-40 лет. Пол. Соотношение мужчин к женщинам составляет 1:7.
Естественное течение и прогноз. Возможно спонтанная ремиссия. Осложнения: у 10-30% пациентов может развиться гипотиреоз в течение первого года и 3% каждый год после. При тиреотоксикозе возможны случаи рака щитовидной железы.
Методы лечения
- Первоначальный выбор лечения включает медикаменты в качестве первой линии, после чего может рассматриваться радиоактивная абляция или хирургическая процедура для пациентов, не ответивших на медикаментозное лечение.
- Основные лечебные подходы должны сосредоточиться на быстром контроле симптоматики и устранении избыточного синтеза гормонов щитовидной железы.
- β-блокаторы эффективно контролируют тиреотоксические симптомы.
- Антитиреоидные препараты, радиоактивная абляция или операции на щитовидной железе нацелены на купирование гипертиреоза.
- В случае ювенильной формы болезни Грейвса первичная терапия включает медикаменты (тионамиды, йод и β-адреноблокаторы).
- Для беременных женщин и кормящих матерей медикаментозное лечение (тионамиды) также является первой линией терапии.
- Хирургическая интервенция (тиреоидэктомия) является надежным методом с низким риском рецидива гипертиреоза; предполагается для пациентов с крупными зобами, выраженными местными симптомами или аллергией на тионамиды.
- В большинстве случаев, кроме УЗИ, дополнительные методы не требуются для пациентов с клиническими и лабораторными признаками болезни Грейвса.
- Ультразвуковое исследование щитовидной железы может быть показано в случаях узлового зоба или при подозрении на другие формы тиреоидита.
Центральный и периферический кровоток в узле щитовидной железы
Термины «центральный» и «периферический» кровоток используются для описания изменений в щитовидной железе, где центральный соответствует интранодулярному кровотоку, а периферический – перинодулярному. Эти определения являются альтернативными способами обозначения одних и тех же нарушений, выявленных врачами.
По наблюдениям, на ранних стадиях опухоли имеют низкую васкуляризацию, которая увеличивается по мере роста образования. Кровоток в щитовидной железе служит индикатором её гормональной активности. При диффузном токсическом зобе, по мере прогрессирования состояния, наблюдается рост кровоснабжения. При наличии выраженных изменений на УЗИ с цветным доплером железа выглядит как пылающее пламя.

На ультразвуковом исследовании представлено изображение диффузно-токсического зоба.
В начальной стадии хронического аутоиммунного тиреоидита наблюдается повышенное кровоснабжение, после чего оно постепенно снижается. В более поздних этапах фиксируется как нормальное кровообращение, так и пониженное. При остром и подостром тиреоидите расширение артерий указывает на активность воспалительного процесса, а по мере выздоровления скорость кровотока снижается.
Признаки усиленного кровотока в узле щитовидной железы
Усиленный кровоток в узле щитовидной железы может быть проявлением тиреоидита, токсического зоба, аденомы или функциональной автономии.
Данные признаки обусловлены повышением уровня гормонов и могут проявляться:
- учащенным сердцебиением;
- дрожанием рук;
- возрастанием возбудимости;
- потерей веса на фоне нормального аппетита;
- устойчивым повышением температуры до 37,1-37,3 градуса;
- усиленной потливостью;
- непереносимостью тепла;
- ощущением давления в шейной области и затруднением глотания;
- отечностью вокруг глаз.

Что означает заключение о «диффузно неоднородной, зернистой структуре щитовидной железы»?
В сонографическом заключении представляется информация о наличии однородности или неоднородности железистой паренхимы, а также о характере её зернистости. Эти сведения отражают структуру паренхимы.
Нормальная паренхима щитовидной железы характеризуется однородностью, то есть равномерностью в экосистемах. В случае различных заболеваний может наблюдаться неоднородность, как диффузная, так и локальная, а также размер зерен, варьирующий от мелких до крупных.
Одной из важных характеристик ультразвуковых исследований является эхогенность железистой паренхимы, которая несколько превосходит эхогенность прилегающих тканей. В медицинских заключениях пациенты чаще всего сталкиваются с информацией о вторичной эхогенности. При наличии избытка соединительной ткани, фиброзных изменений и усиленной кальцификации эхогенность железы увеличивается, тогда как при воспалительных процессах она, как правило, снижается. Однако этот признак остаётся относительным.
Что такое узловой зоб? Можно ли исключительно на основании ультразвуковых данных определить, является ли узел доброкачественным или злокачественным?
Узловой зоб представляет собой локализованное заболевание щитовидной железы, проявляющееся образованием узлов различной величины, формы и структуры, как одиночные, так и множественные. Основной задачей ультразвукового обследования является выявление подозрительных узлов.
Узел щитовидной железы может быть как доброкачественным, так и злокачественным. Большинство узелков имеют доброкачественную природу (коллоидные образования, кисты, аденомы, т.н. псевдокисты), в то время как в 1-15% случаев выявляются злокачественные новообразования — такие как папиллярный, фолликулярный, медуллярный и анапластический рак.
Размеры опухолей могут варьироваться. Нередко встречаются малые (до 1 см) злокачественные узлы, которые невозможно определить при пальпации (непальпируемые узелки). Папиллярный рак признается наиболее распространенным злокачественным процессом (50-80%).
К сожалению, определить природу узлового образования исключительно по ультразвуковым данным невозможно. Можно лишь предположить вероятность злокачественного процесса. Подозрения обычно возникают при наличии следующих признаков:
- нечеткие, неправильные контуры узла;
- измененная эхогенность;
- микрокальцификации — точечная кальцификация в узле (хотя иногда это может свидетельствовать о возрасте узла, а не о его злокачественности).
Специфичность этих признаков не является высокой, поэтому при обнаружении двух или более из них необходимо провести пункционную биопсию узла с последующим цитологическим анализом.
Одним из важных аспектов опухоли является уровень васкуляризации или кровоснабжения узла. Большинство злокачественных узлов характеризуются выраженной васкуляризацией, хотя существуют также и аваскулярные (бескровные) образования. Более того, активная васкуляризация встречается и в функционирующих (токсических) узлах, которые часто оказываются коллоидными, а не злокачественными. Таким образом, данное ультразвуковое исследование недостаточно для окончательного постановления диагноза, и выявление потенциально опасных узлов должно осуществляться лишь врачом-сонографистом.






