Пристеночное утолщение слизистой верхнечелюстной пазухи — это медицинский термин, описывающий увеличение толщины слизистой оболочки, которая выстилает данную пазуху. Оно может быть связано с различными факторами, такими как воспаление, аллергическая реакция или инфекционные процессы, например, синусит.
Такое утолщение может проявляться различными симптомами, включая заложенность носа, боль в области лица или головы. Для диагностики и выбора дальнейшей тактики лечения обычно требуется проведение инструментальных исследований, таких как старая или КТ, а также консультация врача-отоларинголога.
Что такое пристеночное утолщение слизистой верхнечелюстной пазухи
В данной статье обсуждается проблема выявления объемных образований в гайморовых пазухах, обнаруживаемых на стоматологических консультациях. С ростом доступности современных рентгенологических аппаратов наблюдается увеличение случаев диагностики данной патологии, связанной с различными заболеваниями носовой полости и околоносовых пазух.
В ходе исследования была установлена частота встречаемости объемных образований в гайморовых пазухах — 14,4%. При анализе томограмм челюстей исследовались такие характеристики образований, как их локализация, форма и размеры. Наиболее часто образования были обнаружены с двухсторонней локализацией, особенно в области дна пазух. В основном они представлены в виде пристеночного утолщения слизистой, размеры которых варьировались от 5 до 20 мм.

Патологии полости носа и околоносовых пазух являются наиболее распространенными заболеваниями верхних дыхательных путей. По данным отечественных ученых, частота этих заболеваний в России ежегодно увеличивается на 1,5-2%.
Среди заболеваний верхнечелюстных пазух наибольшее распространение имеют воспалительные процессы (55%): острые синуситы — 32,0%, хронические синуситы — 25,0%. Реже встречаются кисты, кистоподобные образования, а также доброкачественные и злокачественные новообразования.
Как показывают клинические наблюдения, процессы озлокачествления могут развиваться стремительно при отсутствии своевременной диагностики. При хроническом синусите наблюдается округлое утолщение слизистой оболочки с частичным или полным затемнением верхнечелюстной пазухи. Острый синусит проявляется уровнями жидкости в пазухе.
Одонтогенные кисты и псевдокисты встречаются в 5,75-28,2% случаев, а доброкачественные и злокачественные новообразования обнаруживаются лишь в 2,03% случаев.
Методы и материалы исследования: были проанализированы ортопантомограммы и компьютерные томограммы пациентов, обратившихся в стоматологическую клинику ВолгГМУ. Все пациенты с обнаруженными объемными образованиями были направлены к оториноларингологу для дальнейшего обследования.
Из 90 изученных ортопантомограмм было выявлено 13 случаев патологии. При этом пациенты были разделены на группы: I группа — с пристеночным утолщением слизистой (69,2%), II группа — с округлыми новообразованиями (15,4%), III группа — с патологическим содержимым (15,4%).
В первой группе у шести пациентов объемные образования были обнаружены в обеих верхнечелюстных пазухах, при этом дно пазух составило 44,4% случаев.
Объемные образования в основном были представителями подушкообразного утолщения слизистой или без четкой формы. Размеры варьировались от 5 до 15 мм.
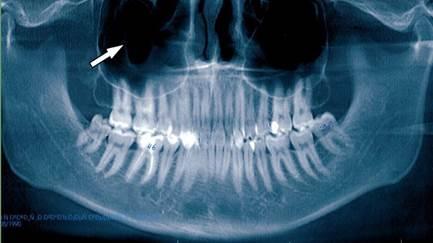
Рис. 1. Ортопантомограмма верхней и нижней челюстей. Стрелкой указано на пристеночное утолщение слизистой оболочки в правой верхнечелюстной пазухе.
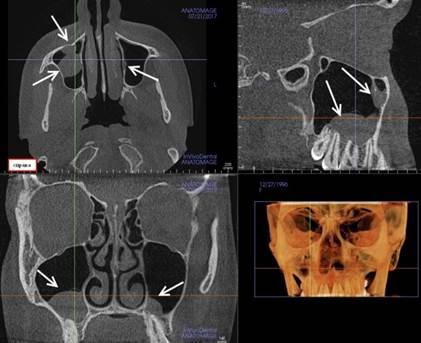
Рис. 2. Компьютерная томограмма пациента. Стрелками указаны объемные образования в обеих верхнечелюстных пазухах.
Обнаружение объемных образований в гайморовых пазухах: диагностика и патологические аспекты
Во второй группе в одном клиническом случае новообразование находилось в области дна и медиальной стенки правой верхнечелюстной пазухи, а в другом — в той же области, но уже с обеих сторон. Первое округлое образование имело мягкотканную плотность, с ровными контурами и диаметром 17 мм, во втором случае размер превышал 20 мм.
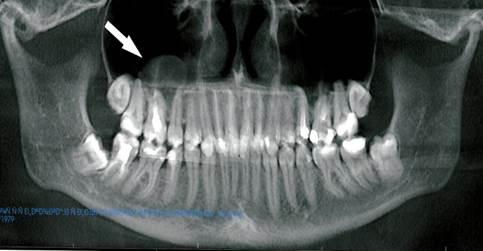
Рис. 3. Ортопантомограмма верхней и нижней челюстей. Стрелкой указано округлое новообразование мягкотканной плотности в правой гайморовой пазухе.
Таким образом, наиболее частой локализацией объемных образований во второй группе было дно верхнечелюстных пазух (50%). В остальных случаях наблюдались образования в медиальной (33,3%) и заднелатеральной (16,7%) стенках.
При искривлении носовой перегородки вбок у пациентов с объемными образованиями в гайморовых пазухах с обеих сторон были выявлены большие воздушные буллы средней носовой раковины.
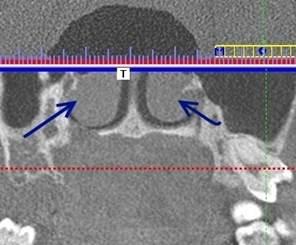
Рис. 4. Компьютерная томограмма пациента. Стрелками указаны большие воздушные буллы средних носовых раковин.
В третий группе у двух пациентов одна из верхнечелюстных пазух была заполнена патологическим содержимым почти полностью, что также определялось и в решетчатом лабиринте. Наблюдался синдром «молчащего синуса».
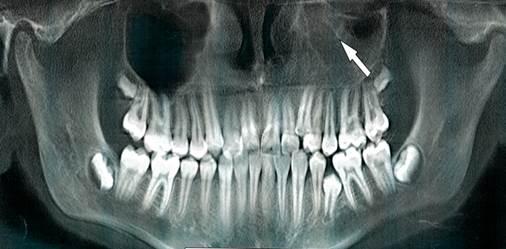
Рис. 5. Ортопантомограмма верхней и нижней челюстей. Стрелкой указана левая гайморова пазуха, почти полностью заполненная патологическим содержимым.
В результате исследования было установлено, что частота проявления объемных образований в гайморовых пазухах составляет 14,4%. В 69,2% случаев это были пристеночные утолщения слизистой, что характерно для хронического риносинусита.
В 15,4% случаев были выявлены округлые образования мягкотканной плотности, являющиеся кистозными разрастаниями. В 15,4% случаев отмечалось почти полное заполнение гайморовой пазухи патологическим содержимым, что сигнализировало о рецидиве хронического синусита. Большинство объемных образований имели двухстороннюю локализацию, преимущественно в области дна гайморовых пазух. Размеры варьировались от 5 до 20 мм.
Таким образом, на основании полученных данных можно сделать вывод о высокой распространенности данной патологии, вызванной различными заболеваниями полости носа и околоносовых пазух. Поскольку объемные образования в гайморовых пазухах могут проявляться различными формами, компьютерная томография должна стать обязательной диагностической процедурой на стоматологических приемах. Полученные результаты могут быть использованы в практиках ортопедической, терапевтической и детской стоматологии.
Определение и причины патологии
Гайморова пазуха, известная также как верхнечелюстной синус или гайморовая полость, представляет собой крупнейшую придаточную пазуху, располагающуюся в теле верхней челюсти. Внутри она покрыта тонкой слизистой оболочкой, выполненной из мерцательного эпителия, и заполнена воздухом. Поскольку эпителий практически не содержит бокаловидных клеток, сосудов и нервных волокон, многие заболевания протекают без выраженных симптомов.
Здоровая слизистая оболочка пазухи не видна при обычном обследовании. Увеличение ее объема может указывать на наличие воспалительных процессов в синусах. К причинам, способствующим утолщению гайморовой полости, относятся:

- гайморит — воспаление синуса, часто возникающее как осложнение простуды, гриппа и других инфекционных заболеваний;
- разрастание эпителиальной ткани — хронический процесс, вызывающий тканевые изменения;
- аллергическая реакция на внешние раздражители, такие как пыльца, пыль, что приводит к отеку;
- нейровегетативные расстройства — способствующие снижению тонуса сосудов и увеличению кавернозных тел.
Основной причиной является инфекция, проникающая через носовую полость. Также на утолщение слизистой влияют травмы, искривление перегородки, полипы, загрязненный и сухой воздух, курение.
- затрудненное дыхание;
- выделения в виде слизи, зачастую с гнойным запахом;
- гнусавость;
- потеря обоняния;
- головные боли;
- болевые ощущения, которые могут распространяться на щеки, создавая иллюзию боли в верхних зубах.
Симптоматика гипертрофии варьируется в зависимости от степени разрастания. При отеке в 3 мм пациент может испытывать небольшую затруднённость дыхания и заложенность носа. В случаях значительного разрастания отечность может затрагивать веки, приводя к сильным головным и зубным болям.
УЗИ в режиме серой шкалы: диагностика и оценка эффективности лечения верхнечелюстного синусита
Заболеваемость острым бактериальным риносинуситом в нашей стране имеет тенденцию к возрастанию. Согласно данным Департамента здравоохранения Москвы, с 2012 по 2017 год число пациентов увеличилось в 1,9 раза по сравнению с прошлыми 15 годами, при этом растет число случаев с тяжелыми формами заболевания. Острый риносинусит является одним из самых распространенных заболеваний в амбулаторной практике.
Наиболее распространенными симптомами синусита являются лицевые боли, затруднение дыхания, гнойные выделения из носа, расстройства обоняния и неприятный запах в носу. Неверная или недостаточная терапия часто приводит к переходу острого синусита в хроническую стадию. Существуют различные методики диагностики, включая переднюю риноскопию, эндоскопию, ультразвуковое исследование и компьютерную томографию.
Ультразвуковое исследование верхнечелюстных пазух
Для иллюстрации потенциала ультразвукового исследования (УЗИ) верхнечелюстных пазух в градации серого приведем несколько клинических примеров. Исследования проводились с использованием современного ультразвукового устройства экспертного класса. УЗИ выполняли, когда пациент сидел лицом к специалисту, с использованием линейного датчика с частотой 7,5 МГц, в сагиттальном и горизонтальном сечениях. Нижняя стенка орбиты служила ориентиром для определения расположения верхнечелюстной (гайморовой) пазухи, считаясь ее верхней границей.
Рентгенографические методы для исследования носа и околоносовых пазух
В некоторых случаях околоносовые полости включают воздушные карманы, которые редко встречаются у пациентов и располагаются внутри носовой перегородки или носовых раковин (буллы раковин). Эти полости, выстланные эпителием, почти никогда не соединяются с полостью носа, и поэтому их нельзя считать настоящими пазухами носа.
У новорожденных ребенка развиты только верхнечелюстные и решетчатые пазухи, представляющие собой небольшие полости объемом менее миллилитра. К 2-3 годам начинает развиваться клиновидная пазуха, а к 5-6 годам – лобная. Полное развитие носовых пазух завершается к 20 годам.
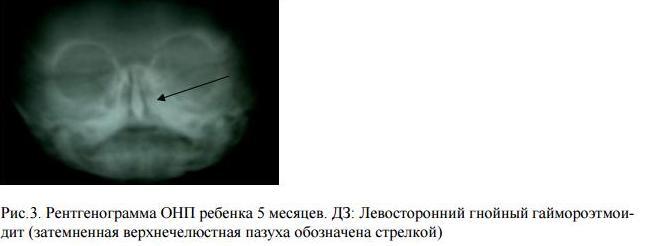
Гипоплазия лобных пазух наблюдается примерно у 10% населения. Недоразвитие других пазух встречается гораздо реже. Возможны односторонние гипоплазии или аплазии верхнечелюстных, клиновидных и лобных пазух, что обязательно должно быть указано в описании рентгенографий. Это может затруднить диагностику синусита и проведение пункции таких пазух.
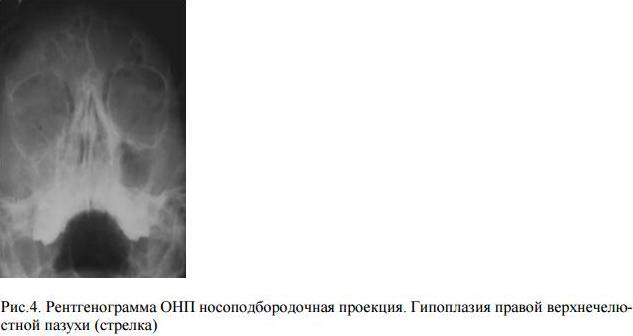
Рентгенограмма черепа не позволяет полноценно оценить состояние всех околоносовых пазух. Чтобы получить качественное изображение, необходимо проводить исследование в специализированной проекции.
Существуют несколько типа проекций:
- носоподбородочная;
- носолобная;
- подбородочная или аксиальная.
Эти проекции необходимы для того, чтобы переместить изображение пирамид височных костей и основания черепа ниже уровня дна верхнечелюстных пазух либо выше них в область орбиты. При отсутствии соблюдения этого условия пирамиды височных костей могут создать иллюзию наличия жидкости в верхнечелюстных пазухах.
Носоподбородочная проекция выполняется, когда пациент находится в вертикальном положении (сидя или стоя). Пациента просят открыть рот и прижать его к экрану. Центральный луч направляется перпендикулярно к кассете и проходит в сагиттальной оси на уровне наружных углов глазниц. Все передние пазухи (лобные, решетчатые, верхнечелюстные) видны достаточно четко.
В проекции с открытым ртом можно визуализировать клиновидную пазуху.

Иногда даже в таком положении пирамиды височных костей могут перекрываться с нижними отделами верхнечелюстных пазух, поэтому может потребоваться подбородочная проекция, при которой сидящий пациент прикасается подбородком к кассете.
Для изучения лобной и решетчатой пазух используют носолобную проекцию. Пациент прижимается лбом и кончиком носа к кассете. Центральный луч проходит перпендикулярно кассете через затылок.
В современное время чаще всего используется носоподбородочная проекция.
Общий рентген черепа в боковой проекции позволяет оценить состояние стенок лобных, клиновидных пазух и верхнечелюстных пазух, а также носоглотки.
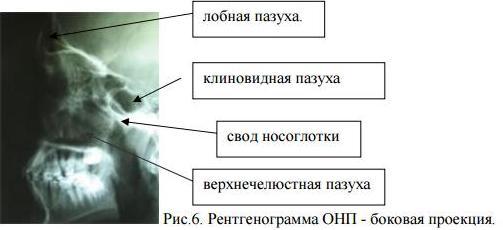
Иногда применяются специальные укладки для точечного обследования определенной пазухи: рентгенограмма по Г. М. Земцову используется для выявления клиновидной пазухи в проекции с открытым ртом, по Я. А. Фастовскому – для специфического обследования решетчатого лабиринта и других.
Существует ряд сложностей, связанных с проведением рентгенологических исследований на подвижных и возбудимых пациентах, а также маленьких детях. Необходимо удерживать их в нужном положении или проводить исследование под анестезией. В таком случае лечащий врач обязан определить, насколько целесообразно проведение рентгеновского исследования для постановки диагноза.
В норме при рентгенографическом исследовании воздухсодержащие околоносовые пазухи выглядят как светлые участки с четкими темными контурами, соответствующими их костным границам. Обычно описываются негативные рентгеновские снимки, где темные области означают большее присутствие белого цвета. Пневматизированные околоносовые пазухи признаются прозрачными, как и орбиты.
Если содержимое пазухи выглядит темнее, чем содержимое орбит, это свидетельствует о затемнении, указывающем на наличие патологического процесса. Определение размера или степени заполнения пазухи патологическим процессом является первым важным параметром.
Существует несколько типов затемнений:
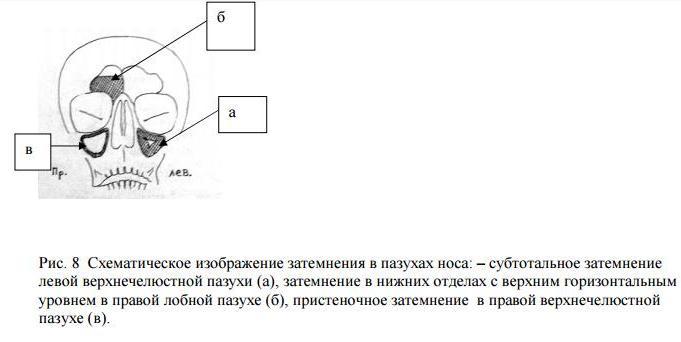
- полное затемнение пазухи (тотальное) или почти полное (субтотальное), что соответствует полному заполнению содержимым, таким как экссудат или отекшие мягкие ткани;
- затемнение в нижних отделах с верхним горизонтальным уровнем указывает на наличие жидкости или экссудата;
- пристаночное затемнение, повторяющее контур стенок пазухи, соответствует утолщению слизистой оболочки.
При нормальном значении, толщина слизистой оболочки в околоносовых пазухах составляет 120-1000 мкм и не видна на рентгенограмме, в то время как воспаление и аллергические отеки могут привести к увеличению толщины в десятки и даже сотни раз, вызывая пристеночное затемнение.
- В пазухах может наблюдаться ограниченное затемнение, исходящее от одной или нескольких стенок. В таком случае нужно указать его форму (округлую, овальную, неправильной формы), размер (в сантиметрах или миллиметрах) и границы (гладкие или неровные). Подобные ограниченные процессы могут соответствовать полипам, кистам, опухолям.
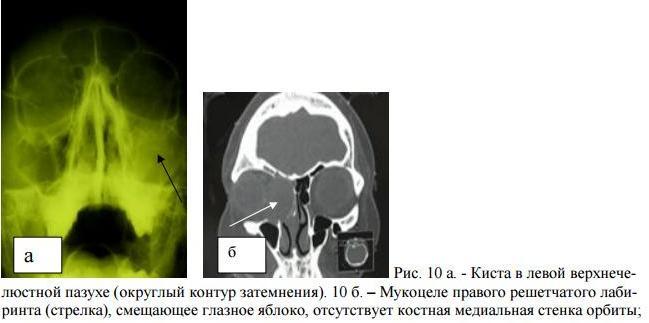
Вторая важнейшая характеристика затемнения – его интенсивность, которая определяет, насколько сильно задерживается рентгеновский луч при прохождении через пазуху. Существует три степени интенсивности: низкая, средняя и высокая.
Высокая интенсивность указывает на полное поглощение рентгеновских лучей в мягких тканях и соответствует костным образованиям и рентгеноконтрастным инородным телам. В этом случае интенсивность затемнения в пазухах сравнивается с соседними костными структурами: зубами или носовыми костями. Высокая интенсивность затемнения может наблюдаться при наличии добавочных зубов, остеом, фрагментов костей и инородных тел.
Затемнение низкой интенсивности указывает на серозный экссудат, отек слизистой оболочки и на рентгенограмме выглядит лишь немного темнее орбит.
Затемнение умеренной интенсивности менее эффективно задерживает рентгеновские лучи, чем окружающие костные структуры, и соответствует образованиям из мягких тканей (опухолям, кистам, полипам) или густому экссудату (гнойному или мукозному).
Разные пазухи могут содержать разные патологические процессы с различной степенью выраженности. Например, возможно наличие левостороннего гнойного верхнечелюстного синусита и кисты правой лобной пазухи.
Синусит проявляется утолщением слизистой оболочки пазухи и появлением экссудата, что определяет тип воспаления (гнойный, катаральный или серозный). При катаральном процессе наблюдается пристеночное затемнение, а усиление отека может вызвать равномерное полное затемнение. В экссудативной форме синусита наблюдается затемнение в нижних отделах с верхним горизонтальным уровнем, который не доходит до костных стенок пазухи при заметном отеке слизистой оболочки.

Интенсивность затемнения может помочь в дифференциации характера экссудата: средняя интенсивность соответствует гнойному процессу, а низкая – серозному. При наличии значительного количества экссудата уровень может быть неопределенным – затемнение будет тотальным и однородным, что может свидетельствовать о формировании эмпиемы пазухи. Тотальное однородное затемнение низкой и средней интенсивности может указывать на выраженный отек слизистой оболочки.
Для корректного толкования рентгеновских снимков важно учитывать результаты клинического обследования: наличие гнойного секрета в полости носа, высокая температура тела, выраженность болей. Болевой синдром может быть более острым при отеке в пазухе, чем при эмпиеме, когда происходит сжатие и гибель нервных окончаний. В таких сложных случаях может потребоваться компьютерная томография или диагностическая пункция пазух.
Рентгенологическое проявление дренирования экссудата восстанавливается через прозрачность
Дренирование экссудата рентгенологически проявляется восстановлением прозрачности, начинающейся в верхнем медиальном углу верхнечелюстной пазухи и верхних отделах лобной и клиновидной пазух. После рассасывания или удаления экссудата наблюдается утолщение слизистой оболочки, создающее остаточные наслоения, которые могут сохраняться несколько недель. Это особенно актуально для верхнечелюстных пазух, где уровень жидкости может меняться за счет введенного лекарства во время дренирования.
В клинической практике целесообразно проводить контрольные рентгенологические исследования сразу после завершения лечения, чтобы оценить состояние лобных пазух.
Хронический синусит может не проявляться ярко, но чаще всего отмечаются продуктивные формы, представленные затемнениями округлой формы, исходящими с разных стенок пазух и соответствующими полипам, кистам или гранулемам, которые могут иметь одонтогенную (зубную) природу.
Крупные кисты могут вызвать полное затемнение слизистой оболочки пазухи, что может быть ошибочно интерпретировано как эмпиэма. Важно различать кисту и мукоцеле пазухи, последнее не имеет собственного контура и приводит к деформации стенок пазухи из-за закупорки естественного соустья. Когда пазуха наполняется воздухом по клапанному принципу, отмечается ее растяжение и истончение стенок, что при этом сопровождается увеличением пневматизации. Также, если в пазуху проникают инородные предметы, такие как пломбировочные материалы, это может привести к образованию грибковых тел — мицетом, которые имеют округлые очертания на рентгеновском снимке.
Изучение пневматизации околоносовых пазух: утолщение слизистой в левой верхнечелюстной пазухе
Результаты компьютерной томографии показывают: пневматизация околоносовых пазух, в частности в левой верхнечелюстной пазухе наблюдается утолщение слизистой оболочки. Что это значит? Насколько это критично и какие меры следует предпринимать?
Здравствуйте. Важным аспектом является толщина утолщенной слизистой. Если толщина составляет до 6 мм, то никаких действий не требуется.