Правосторонний гайморит — это воспаление слизистой оболочки правой гайморовой пазухи, которое сопровождается болевыми ощущениями и затруднением носового дыхания. Этот тип гайморита может быть вызван инфекциями, аллергическими реакциями или анатомическими особенностями структуры пазух.
Симптомы правостороннего гайморита включают головную боль, отек и болезненность в области правой щеки или лба, а также выделения из носа. Важно обратиться к врачу для диагностики и назначения адекватного лечения, так как запущенное состояние может привести к серьезным осложнениям.
Гайморит: признаки и подходы к лечению
Гайморит представляет собой воспалительный процесс, относящийся к гайморовым пазухам, которые находятся в толще черепа над верхней челюстью, слева и справа. Это заболевание является одной из форм синусита, что является общим термином для воспалений в области придаточных пазух: лобной, гайморовой, клиновидной и решетчатой. Воспаление в первую очередь затрагивает слизистые оболочки, покрывающие внутреннюю поверхность пазух, реже процесс распространяется на более глубокие слои ткани, доходя до костных структур. Обычно гайморит развивается как следствие вирусных или бактериальных инфекций в носоглотке и верхних дыхательных путях.
Среди основных признаков гайморита можно выделить:
- Боль и давление в области лицевых структур, особенно в области щек и надбровных арок;
- Нарушение носового дыхания, затрудненное дыхание через один или оба носовых прохода;
- Выделения из носа, которые могут быть слизистыми или гнойными;
- Общее недомогание, в том числе повышение температуры тела, головная боль и усталость;
- Кашель, который может усиливаться ночью;
- Потеря обоняния.
Лечение гайморита может включать следующие методы:
- Промывание носа солевыми растворами для удаления выделений;
- Применение деконгестантов для облегчения носового дыхания;
- Нестероидные противовоспалительные препараты для снижения боли и воспаления;
- Антибиотики, если гайморит вызван бактериальной инфекцией;
- Физиотерапия, такая как УВЧ-терапия или ингаляции;
- В редких случаях может потребоваться хирургическое вмешательство для дренажа синусов.
Важно обратиться за медицинской помощью при первых симптомах гайморита, чтобы предотвратить возможные осложнения и выбрать наиболее эффективное лечение.
Типы гайморита
Гайморит можно классифицировать по различным параметрам, включая его причины, симптомы и механизмы развития. Каждую категорию следует выделять для правильного выбора методов лечения, прогнозирования и профилактических действий.
- Острый – быстро прогрессирует и проявляется как последствия ОРВИ, ринита, простудных заболеваний или воспалительных процессов в области корней верхних зубов.
- Хронический – длится более 4 недель с периодическими рецидивами. Часто требует комплексного подхода к лечению, включая физиопроцедуры и иммуностимуляторы.
- Гнойный – может развиться как осложнение острого или хронического гайморита, если заболевание не получает должного лечения. Характеризуется повышенной температурой, сильной болью в области лица и выделениями с неприятным запахом.
- Двусторонний – затрагивает обе боковые пазухи, чаще всего возникает на фоне инфекционных заболеваний. Может привести к ухудшению общего состояния пациента и требует срочного медицинского вмешательства.
- Аллергический – обусловлен чрезмерной реакцией иммунной системы на аллергены. Симптомы могут включать зуд, чихание и обильные выделения из носа, требующие использования антигистаминов и избегания контакта с аллергенами.
- Катаральный – легкая форма гайморита, которая обычно проходит при адекватной терапии. Обычно вызывает незначительное отекание слизистой оболочки и небольшой дискомфорт.
- Полипозный – возникает при образовании полипов в результате избыточного деления клеток. Может потребовать хирургического вмешательства для удаления полипов, если они препятствуют дыханию.
- Одонтогенный – развивается на фоне воспалительных процессов в области корней зубов. Лечение требует устранения первопричины, связанной с зубными заболеваниями.
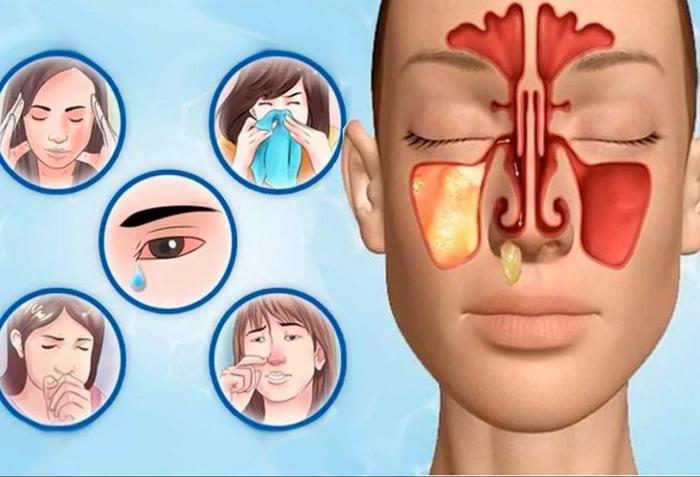
Признаки гайморита
На первых стадиях гайморита симптомы довольно неясны: это может быть повышение температуры, заложенность носа и болезненные ощущения в области пазух. Боль может быть как тупой, так и резкой, локализуясь под глазами и отдавая в лоб или верхние зубы. У взрослых основной симптом – это выраженные болевые ощущения, головная боль, а также нарушение обоняния.
Методы лечения гайморита
Лечение гайморита должно быть комплексным и направлено на устранение инфекции и снятие воспаления. В некоторых случаях возможно лечение на дому под наблюдением врача, а в тяжелых ситуациях может потребоваться стационарное лечение.
Терапия включает в себя применение противовоспалительных и антибактериальных средств, а также пунктирования для удаления гнойного содержимого. Главная цель медикаментозного лечения – восстановление нормального оттока слизи из пазух и улучшение носового дыхания.
Кроме того, для облегчения состояния пациента могут быть использованы физиотерапевтические процедуры, такие как ультразвуковая терапия и ингаляции. Эти методы помогают уменьшить отек слизистой оболочки и улучшить дренирование гайморовых пазух.
Важную роль в комплексе терапии также играет соблюдение режима и питания. Рекомендуется пить много жидкости, чтобы разжижать слизь, а также избегать аллергенов и раздражителей, которые могут усугубить состояние.
В случае хронического гайморита может понадобиться хирургическое вмешательство, например, синусотомия, для удаления полипов или других препятствий, мешающих нормальному оттоку слизи.
Важно помнить, что самолечение в случае гайморита может привести к осложнениям, поэтому при первых симптомах заболевания следует обратиться к врачу для правильной диагностики и назначения лечения.
Как гайморит развивается у взрослых?
Ключевой причиной гайморита является блокировка соустья гайморовой пазухи, что приводит к накоплению слизи и активизации патогенных микроорганизмов. Это вызывает воспалительный процесс, в результате которого может образовываться гной. Своевременная и адекватная терапия играет решающую роль в выздоровлении.
Гайморит: риски, симптомы и терапия
Многим кажется, что гайморит – это нечто незначительное, представляющее собой обычное осложнение простуды. Однако это далеко от истины.
Опасность гайморита заключается в его непосредственной близости к головному мозгу и глазницам, что может привести к распространению гноя в эти участки. Это может иметь серьезные последствия, включая проблемы со зрением или менингит.
Чтобы избежать развития опасных осложнений, при первых проявлениях заболевания важно обратиться к отоларингологу для подтверждения диагноза и назначения эффективного лечения.
Признаки гайморита
На начальных этапах симптомы заболевания очень похожи на признаки простуды. Пациенты испытывают общее недомогание, наблюдается отек слизистой носа и гайморовых пазух. Из-за отечности проходимость соустья может значительно уменьшаться или полностью блокироваться. Это приводит к накоплению слизи в пазухе и запуску воспалительных процессов.
Одним из основных признаков гайморита является чувство давления и боли в области пазух, а также головные боли. Болезненные ощущения могут ощущаться в области щек ниже глаз, и при наклоне головы они усиливаются. Боль может отдаваться в височную область или корни зубов.
Кроме этого, пациенты могут замечать и другие симптомы:
- повышение температуры;
- отек или припухлости лица со стороны пораженной пазухи;
- гнойные выделения из носа;
- постоянная заложенность носа – она может указывать на локализацию воспалительного процесса: если «забито» справа, значит, воспалена правая пазуха, если слева — значит, левосторонний гайморит; при вовлечении обеих пазух – двусторонний гайморит;
- проблемы с обонянием;
- симптомы общего отравления: усталость, тошнота, отсутствие аппетита, сонливость.
Если не предоставить грамотное лечение, острое воспаление может перейти в хроническую форму.
В случае хронического гайморита симптомы менее выражены, но имеют постоянный характер: заложенность носа, насморк, головные боли, першение в горле из-за стекающей слизи, отек век, конъюнктивит.
Для диагностики гайморита специалисты могут использовать дополнительные методы, такие как рентгенография или КТ, чтобы оценить состояние гайморовых пазух и исключить другие заболевания. В случае необходимости могут быть назначены противовоспалительные препараты, антибиотики и физиотерапевтические процедуры. Также полезно проводить промывание носа солевыми растворами для облегчения симптомов и улучшения проходимости носовых путей.
Не стоит забывать, что самолечение может привести к осложнениям, поэтому при подозрении на гайморит важно обратиться к врачу для получения квалифицированной медицинской помощи.
Признаки гайморита
| Симптомы острого периода | Симптомы хронического периода |
|---|---|
| Интенсивные мигрени и дискомфорт в районе переносицы и верхнечелюстных синусов, которые усиливаются при наклоне или поворотах головы. Болевые ощущения могут проявляться как справа, так и слева, или одновременно с обеих сторон. | Чувство давления в носу и области переносицы, которое уменьшается, когда человек находится в горизонтальном положении. |
| Широкое выделение слизи и постоянное чувство заложенности в носу и ушах. В процессе нарастания воспалительного процесса слизистые выделения начинают загустевать и приобретают зеленоватый цвет. | Частые приступы кашля разной степени выраженности, которые не реагируют на обычные методы лечения. |
| Повышенная температура организма. | Температура тела в пределах субфебрильных значений. |
| Потеря обонятельной способности или её полное исчезновение. | Жидкие, прозрачные выделения из носовой полости, временами с вкраплениями гнойных веществ. |
| Усталость, апатия, уменьшение продуктивности. |
Яркость и четкость симптомов острого гайморита значительно превышает таковые у хронического, который во время ремиссии почти не проявляет себя.
Гайморит может быть вызван различными факторами, включая вирусные инфекции, бактериальные инфекции, аллергические реакции, а также анатомические особенности носа. Важно помнить, что симптомы гайморита могут варьироваться от человека к человеку, и наличие нескольких из них должно служить поводом для консультации с врачом.
Для диагностики гайморита часто используют методы визуализации, такие как рентгенография или компьютерная томография (КТ) синусов. Лечение может включать антибиотики, противовоспалительные препараты, а также физиотерапию, если это необходимо.
Профилактика гайморита включает в себя поддержание хорошей гигиены носа, избежание контакта с аллергены и регулярные вакцинации против инфекций, способствующих развитию данного заболевания.
Возможные осложнения
Гайморит не следует воспринимать как простое заболевание верхних дыхательных путей. При отсутствии своевременного и адекватного лечения острое воспаление может перейти в хроническую форму, а также затронуть другие области ЛОР-органов, такие как уши и ротоглотка. В случае скопления гнойных масс в носовых пазухах существует риск, что они могут распространиться на глазницы и мозг, что может привести к серьезным, угрожающим жизни состояниям.
К последствиям запущенного гайморита относятся:
- отит;
- фарингит;
- тонзиллит;
- менингит;
- энцефалит;
- абсцесс мозга;
- сепсис;
- воспаление костных оболочек глазницы;
- невралгия тройничного нерва;
- остеомиелит;
- конъюнктивит;
- экзофтальм.
Экссудативный гайморит
Этот термин происходит от слова «экссудат», который относится к жидкости, скапливающейся в пазухах во время острого воспалительного процесса. При данной форме болезни из носа выделяются серозные и гнойные массы, которые могут застаиваться, подсыхать и образовывать корки. В более тяжелых случаях экссудат становится более жидким, и слизь может выделяться порциями, что зависит от положения головы.
Экссудативный гайморит делится на следующие подтипы:
- казеозный;
- пристеночно-гиперпластический;
- атрофический;
- полипозный;
- некротический;
- холестеатомный.
При продуктивной форме гайморита происходят изменения в слизистой оболочке пазух, которая начинает разрастаться и деформироваться, в то время как жидкость при этом не образуется.
Некротический гайморит
Это наиболее тяжелая форма заболевания, при которой наблюдается некроз тканей в носовых пазухах. Лечение только медикаментами здесь не будет эффективным, поэтому необходимо хирургическое вмешательство. В результате отмирания тканей может возникнуть экстадуральный абсцесс, менингит, а также абсцесс головного мозга.
Эта форма заболевания характеризуется атрофией слизистой оболочки, что приводит к неприятному запаху выделений из носа и болевым ощущениям в области пазух.
Диагностика и лечение правостороннего гайморита
Окончательный диагноз должен быть поставлен отоларингологом, который проводит анализ клинических проявлений. В процессе диагностики необходимо выполнить визуальный и эндоскопический осмотр носовой полости. Однако этого часто бывает недостаточно, так как тактика лечения зависит от локализации воспалительного процесса и адекватного выбора медикаментов. Поэтому врачи нередко прибегают к рентгенографии, которая позволяет различить гайморовы пазухи с воздухом, гноем или слизью, что способствует точной оценке степени отека.
Своевременно установленный диагноз острого правостороннего гайморита и правильно подобранная схема лечения могут предотвратить развитие гнойной формы заболевания.
Стандартный подход к терапии включает использование сосудосуживающих и антигистаминных препаратов для снижения отека слизистой, а также противовоспалительных средств и промываний носовых пазух. К сожалению, консервативные методы не всегда оказываются эффективными в случае гнойного гайморита, что приводит к необходимости хирургического вмешательства.
Для предотвращения осложнений, таких как менингит и прорыв гноя в другие структуры, необходимо проводить процедуры прокола и промывания гайморовых пазух. Лечение хронического правостороннего гайморита может занимать продолжительное время и направлено на восстановление слизистой оболочки пазух и улучшение иммунной защиты организма. Часто не удаётся обойтись без антибиотиков широкого спектра действия. Следуя предписаниям отоларинголога и устраняя первопричину заболевания, можно избавиться от всех болезненных и неприятных симптомов.






