Буллезная трансформация носовых раковин — это патологическое состояние, характеризующееся образованием пузырьков или булл в слизистой оболочке носовых раковин. Это может приводить к затруднению дыхания, хронизации воспалительных процессов и другим неприятным симптомам, связанным с ухудшением функции носа.
Причинами буллезной трансформации могут быть аллергические реакции, хронические риниты, а также влияние неблагоприятных экологических факторов. Лечение включает устранение первоисточника заболевания, а в некоторых случаях может потребоваться хирургическое вмешательство для восстановления нормальной анатомии носовой полости.
Что такое буллезная трансформация носовых раковин
Сокращения:
СНР — средняя носовая раковина
CB — конча буллоза
Носовые раковины выполняют важные функции на боковой стенке носа. Эти анатомические структуры необходимы для нормальной работы носовой полости, включая увлажнение, подогрев и фильтрацию вдыхаемого воздуха.
Средняя носовая раковина (СНР) служит значимым анатомическим ориентиром во время выполнения хирургических операций на носовой полости и околоносовых пазухах. Глубокое понимание анатомических особенностей и вариаций СНР критически важно для безопасного проведения эндоскопических вмешательств. Существует несколько ключевых анатомических вариаций СНР, среди которых одной из наиболее часто наблюдаемых является конча буллоза (CB).
Цель данной работы заключается в систематизации информации о распространенности, анатомических и топографических особенностях, а также клинических проявлениях пневматизированной средней носовой раковины.
Методы и материалы
Для сбора данных использовались результаты научных исследований, доступных в информационных базах РИНЦ, Medline и PubMed. Подбор материала осуществлялся по ключевым словам: конча буллоза, эмбриология носовой полости, варианты развития средних носовых раковин, современные классификации.
Термин конча буллоза обозначает наличие пневматизации носовых раковин и чаще всего применяется для характеристики строения СНР. Впервые этот феномен был описан D. Santorinus в 1739 году. Возможно создание пневматизированных верхних и нижних носовых раковин, однако такие случаи встречаются значительно реже. В литературе есть упоминания о пневматизации всех трех носовых раковин с обеих сторон, и в этих случаях используется термин panconcha bullosa.
Частота обнаружения CB варьируется от 10 до 50%, тогда как двусторонняя пневматизация СНР наблюдается в 45-61,5% случаев. Тем не менее, мнения о частоте возникновения CB расходятся, что может быть связано с различиями в исследуемых группах и применяемых методах анализа.
Предшественниками носовых раковин у человека считаются этмотурбиналь и максиллотурбиналь, которые формируются на 40-й день эмбрионального развития. Позднее из максиллотурбинали возникает нижняя носовая раковина, а из этмотурбинали — крючковидный отросток и другие носовые раковины.
Поскольку СНР является частью решетчатой кости, конча буллоза часто наблюдается у пациентов с выраженной пневматизацией решетчатой пазухи. Пневматизация решетчатых клеток считается результатом действия слизистой оболочки носа во время эмбрионального формирования и завершается в подростковом возрасте. Пневматизация СНР может происходить из различных анатомических структур, таких как средний носовой ход, лобный карман, супрабуллярный или ретробуллярный карманы, а также решетчатая воронка или зона валика носа (agger nasi). Этот процесс продолжает развиваться в детском и подростковом возрасте.
Существует несколько гипотез относительно механизмов формирования пневматизированной носовой раковины. Развитие CB может быть обусловлено как наследственными, так и ненаследственными факторами. Причины его возникновения до сих пор спорны: одни исследователи считают его врожденным, другие предполагают, что это результат компенсаторного механизма.
B. Samoliński и его коллеги исследовали изменения внутренностной структуры у детей и взрослых с учетом пола и возраста. Выяснили, что у женщин площадь поверхности CB больше, и количество пневматизированных структур решетчатой кости выше, чем у мужчин. Поскольку у женщин объем носовой полости составляет относительно меньше, это может дополнительно служить компенсаторным механизмом для увеличения площади поверхности слизистой носа.
Существуют также гипотезы, предполагающие, что причиной возникновения могут быть микропереломы, особенно в СНР на поздних стадиях подросткового возраста, что приводит к инвагинации слизистой оболочки носа, которая затрагивает буллезную область. Исследование H. Odat и его сотрудников показало, что женщины имеют больший размер поверхности CB, предположив, что у женщин костная структура решетчатой кости более тонкая, и эта область более подвержена возникновению микропереломов.
Считается, что при искривлении носовой перегородки и двустороннем CB пневматизация более выражена на противоположной стороне от искривления, что нередко вызывает реакцию компенсации. После формирования искривления перегородки слабое место может спровоцировать развитие CB.
Вариант с врожденной природой гипотезы предполагает, что наличие искривления носовой перегородки и CB являются двумя разными анатомическими вариантами, которые случайно идут параллельно. K. Calhoun и его команда показали, что нет статистически значимой связи между CB и искривлением перегородки на противоположной стороне.
K. Uygur и его коллеги предположили, что искривление перегородки носа не влияет на возникновение CB, а лишь усиливает пневматизацию уже существующего CB на другой стороне. Предполагаемая врожденная природа CB относится к распространению пневматизации пазухи в носовую раковину или к аномалиям слияния тканей в процессе внутриутробного развития.
Исследования показали связь между размерами CB и количеством аэрируемых решетчатых структур, что указывает на потенциальную схожесть этих образований. Аномалии слияния костных структур могут возникать в эмбриональном периоде и воздействовать на развитие пневматизации носовых раковин. В группе однояйцевых близнецов 70% случаев наличия CB совпадали, тогда как у двуяйцевых близнецов это значение составляло 25%.
Классификация
Пневматизация может охватывать различные участки СНР. W. Bolger и его сотрудники выделили 3 типа кончи буллозы в зависимости от ее расположения:
1) ламеллярный тип — пневматизация вертикальной части СНР;
2) бульбозный тип — пневматизация нижней части СНР;
3) экстенсивный тип — пневматизация как вертикальной, так и нижней частей носовой раковины.
Наиболее распространённым типом является ламеллярный, встречающийся в 47,7% случаев. Частота бульбозного и экстенсивного типов составляет от 21,0 до 33,3% и от 14,3 до 34,0% соответственно.
Существует классификация ламеллярных клеток СНР, в которой выделяют 5 типов в зависимости от степени пневматизации вертикальной пластины СНР:
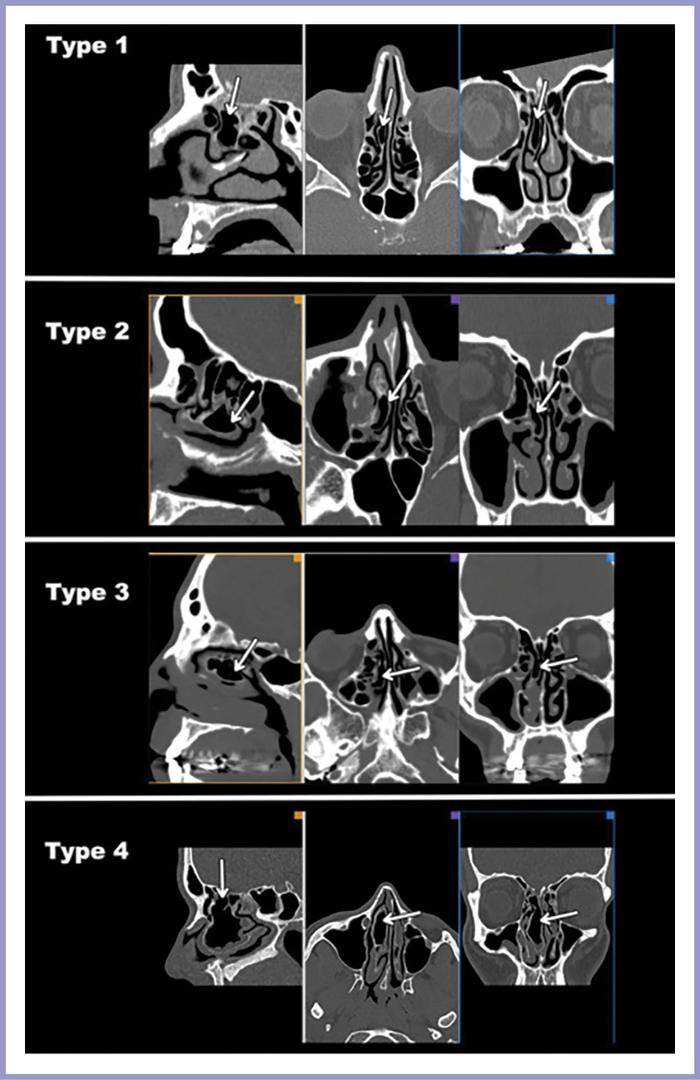
Рис. 1. Типы ламеллярных клеток. 3D-реконструкция.
Ламеллярные клетки выделены белыми стрелками. Тип 0: отсутствие ламеллярных клеток; тип 1: пневматизация передней половины вертикальной пластины СНР; тип 2: пневматизация задней половины вертикальной пластины и базальной пластинки СНР; тип 3: сочетание 1-го и 2-го типов; тип 4: тип 3, переходящий в бульбозный тип СНР.
Наиболее распространены ламеллярные клетки 1-го типа, остальные типы встречаются реже, в порядке убывания: 3-й, 2-й и 4-й типы соответственно.
Ламеллярные клетки 3-го и 4-го типов обеспечивают полное заполнение места прикрепления СНР. Повреждение этих клеток во время операций может привести к нестабильности СНР и усложнить хирургическое вмешательство. Ламеллярные клетки 3-го и 4-го типов должны быть выявлены на предоперационных томограммах, чтобы манипуляции были более осторожными.
Ламеллярные клетки 1-го и 2-го типов в большинстве случаев не создают опасности во время операций. Тем не менее, при хирургическом вмешательстве может произойти повреждение крупных клеток 1-го типа с тонкими стенками, что приведет к травмированию передней части СНР в области её прикрепления к боковой стенке носа.
Конхобуллез: клиника, диагностика и лечение
Обе классификации взаимодействуют. Ламеллярные клетки 1-го и 2-го типов можно отнести к 1-му типу по Bolger, в то время как к 4-му типу по Bolger следует отнести ламеллярные клетки 4-го типа. В 1925 году L. Grunwald описал интерламеллярную клетку, расположенную между вертикальной и горизонтальной пластинами СНР. Изначально считалось, что клетки Грюнвальда возникают из пневматизации вертикальной пластины СНР, однако в некоторых случаях эти изменения происходят из решетчатых клеток. По своему положению эти клетки можно классифицировать как ламеллярные клетки 2-го типа.
Согласно данным C. Calvo-Henriquez и коллег, установлена статистически значимая связь между наличием ламеллярных клеток и латеральной привязкой крючковидного отростка.
Выделено 6 типов локализации верхней точки прикрепления крючковидного отростка (SAUP):
- тип I: прикрепление к бумажной пластине (52%);
- тип II: прикрепление к задне-медиальной стенке agger nasi (18,5%);
- тип III: прикрепление к бумажной пластине и к месту соединения СНР с решетчатой пластинкой (17,5%);
- тип IV: прикрепление к месту соединения СНР с решетчатой пластинкой (7%);
- тип V: прикрепление к основанию черепа (3,6%);
- тип VI: прикрепление к СНР (1,4%).
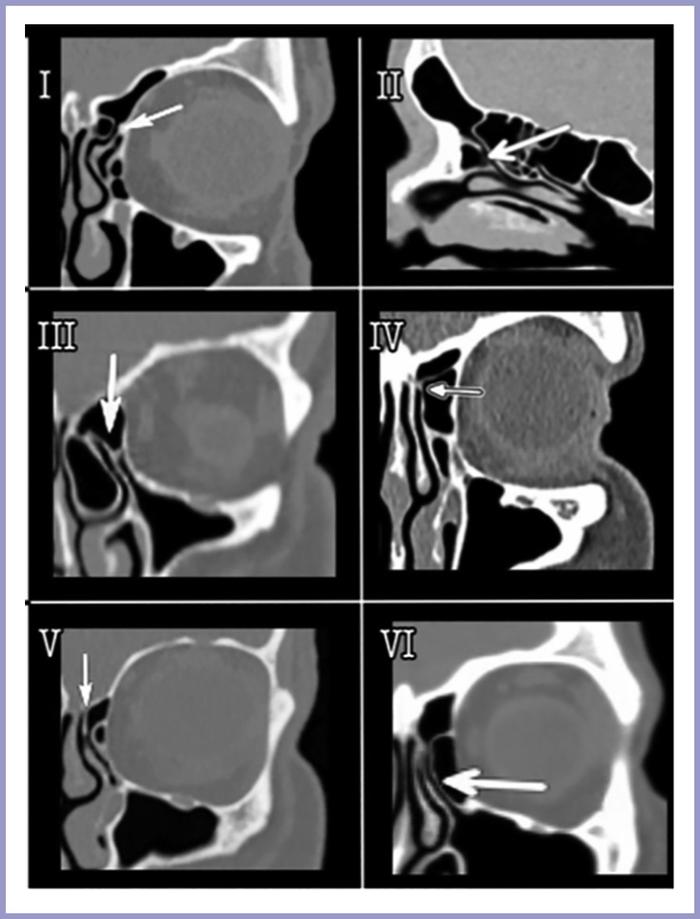
Рис. 2. Типы SAUP. Результаты компьютерной томографии.
Белая стрелка указывает на верхнюю точку прикрепления крючковидного отростка.
Выявлено, что латеральные типы SAUP (типы I, II и III) чаще встречаются в присутствии ламеллярных клеток. Обратите внимание, что в случаях латерального расположения SAUP лобный карман открывается непосредственно в средний носовой ход, расположеннее медиальнее крючковидного отростка. При этом повышается частота возникновения фронтального синусита.
Распознавание ламеллярных клеток играет важную роль в клинической практике. В таких случаях необходимо тщательно оценить SAUP, так как присутствие ламеллярных клеток связано с высоким риском латерального расположения крючковидного отростка, что часто приводит к фронтиту. В подобной ситуации рекомендуется произвести полную резекцию крючковидного отростка, поскольку неполное удаление может способствовать хроническому риносинуситу.
Клинические проявления
Степень пневматизации СНР напрямую влияет на тяжесть проявляемых симптомов. При первом типе CB, как правило, отсутствуют какие-либо симптомы. Однако второй и третий типы могут нарушить работу остиомеатального комплекса, что затрудняет отток слизистого содержимого из пазух и вызывает отек в области среднего носового хода, что может привести к синуситу.
Наиболее часто встречающимися симптомами при выраженной пневматизации CB являются заложенность носа и боли в области лица. Отек слизистой носовой оболочки, особенно в среднем носовом проходе, может вызвать контакт с носовой перегородкой или латеральной стенкой носовой полости, что служит триггером для головной боли. Этот тип боли известен как синдром головной боли СНР, характеризующийся приступами болей в области глаз, между ними, а В щеках и лбу. Боль в основном односторонняя, тупая и ноющая; она может продолжаться от нескольких часов до нескольких суток и не поддается традиционным обезболивающим. Сопутствующие симптомы включают заложенность носа и ощущение давления внутри полости носа.
Слизистая оболочка, покрывающая буллезную раковину, не отличается от слизистой, выстилающей другие пазухи. Как и другие аэрируемые клетки, буллезная раковина имеет систему мукоцилиарного транспорта, и ее соустье соединяет просвет воздухоносных клеток с лобным карманом. Обструкция соустья по причине травмы, полипов или новообразований может привести к образованию мукоцеле — кисты, выстланной эпителием и наполненной слизью, что приводит к увеличению размера пазух. В случае инфицирования мукоцеле может трансформироваться в мукопиоцеле.
При наличии CB чаще всего выполняется резекция ее латеральной части. Поскольку симптомы более выражены при бульбозном и экстенсивном типах CB, у пациентов с большой буллезной СНР обычно отмечается значительное улучшение состояния после хирургического вмешательства.
Решение проблемы
Единственным методом лечения данной патологии является операция. Буллотомия средних носовых раковин выполняется без внешних разрезов и проколов, что называется FESS (функциональная эндоскопическая риносинусохирургия).
Перед проведением процедуры необходимо пройти стандартное предоперационное обследование для определения оптимальной стратегии лечения и снижения вероятности осложнений:
- лабораторные анализы (общий анализ крови и мочи, биохимический анализ крови, проверка свертываемости и др.);
- аллергические тесты (по показаниям);
- МСКТ носа;
- консультации анестезиолога и терапевта.
Процедура операции
В процессе операции выполняется буллотомия малотравматичным способом. Под наркозом в носовую полость вводится эндоскоп с камерой и необходимыми инструментами; каждый этап вмешательства контролируется на мониторе. Хирург удаляет стенки образования и измененную носовую раковину, не затрагивая при этом здоровые ткани.
Такой подход к лечению обеспечивает быстрое восстановление нормального носового дыхания, избегает образования шрамов и сокращает время реабилитации. Операция занимает от 20 до 60 минут.
Метод FESS позволяет пациентам покинуть клинику на следующий день после вмешательства. Условия госпитализации приближены к гостиничным, и вы будете находиться под наблюдением врачей. После процедуры необходимо следовать рекомендациям врача:
- избегать горячих ванн, бань и саун;
- ограничить физические нагрузки;
- поддерживать гигиену полости носа и носоглотки.
Ограничения могут действовать до двух недель и зависят от особенностей ситуации. Врач определит точные сроки после обследования.
Терапия
При обнаружении значительного образования, которое сдавливает и блокирует соустье гайморовой пазухи, показано удаление буллы, так как буллы не способны на спонтанную редукцию и не поддаются медикаментозному лечению. Единственным эффективным методом для терапии конхобуллеза является удаление носовой буллы с частью патологически измененной носовой раковины с использованием электрокоагуляции или лазера под контролем эндоскопа.
Важным моментом уже на этапе диагностики конхобуллеза является своевременная реакция на симптомы, которые указывают на возможное разрастание булл:
- затрудненное дыхание из-за сужения носовых ходов;
- деформации носовых раковин;
- гиперемия и увеличение слизистых оболочек носа;
- хронические риниты и синуситы;
- долгосрочные гнойные выделения из носа, даже при ОРВИ.
Показания к операции
Операция проводится только при наличии следующих показаний:
- упорные нарушения дыхания, вызванные значительным сужением и деформацией носовых ходов;
- не поддающиеся консервативному лечению хронические синуситы, обусловленные деформацией и нарушением функционирования соустьев придаточных пазух;
- гнойные воспалительные процессы в булле носа;
- все формы хронического ринита, спровоцированные постоянным раздражением слизистой оболочки носа буллезными стенками.
В других ситуациях врач может рекомендовать выжидательную тактику, при которой размеры и состояние образования отслеживаются в динамике. При увеличении буллезной раковины и смещении носовой перегородки возникает опасность нарушения нормального потока вдыхаемого воздуха, затрудняет отток секрета слизистой и способствует развитию воспалительных процессов в придаточных околоносовых пазух. В таких случаях удаление больших булл носа производится в целях профилактики хронических риносинуситов.
Как проходит операция в нашем центре
Мы выполняем резекцию булл с использованием щадящего эндоскопического метода. Это значит, что процедура происходит без внешних разрезов, с минимальным вмешательством и высокой точностью благодаря современному видеоэндоскопическому оборудованию.
Операция осуществляется через естественные носовые проходы с применением тонкого эндоскопа — инструмента с камерой и подсветкой. Хирург получает четкое изображение внутренней структуры полости носа, что позволяет точно определить объем вмешательства и бережно действовать.
Основной задачей является удаление части увеличенной средней носовой раковины, которая мешает проходу воздуха, сжимает околоносовые пазухи и затрудняет дыхание. При этом здоровые участки слизистой сохраняются, что важно для нормального функционирования носа после процедуры.
Мы применяем только щадящие технологии, в том числе ультразвуковую (пьезо) хирургию и микроинструменты, что помогает избежать грубого механического воздействия и снизить риск послеоперационных осложнений, таких как кровотечения, отеки и спаечные образования.
Процедура обычно проходит под общей анестезией и занимает не более одного часа. После завершения операции в носовой полости могут быть установлены специальные тампоны или дренажи для контроля оттока и предотвращения отека.
Реабилитация после процедуры
Удаление буллы носа: особенности и восстановление
После резекции увеличенной носовой раковины восстановительный период, как правило, проходит без осложнений. В первые дни может наблюдаться небольшой отек, заложенность и умеренный дискомфорт — это естественная реакция организма на вмешательство. Эти симптомы проходят самостоятельно или снимаются с помощью простых средств по рекомендации врача.
Чтобы избежать осложнений, важно ограничить физическую активность, не наклоняться резко, избежать перегрева и перелетов в течение первой недели. Носовую полость рекомендуется промывать физиологическим или специальным солевым раствором, что способствует поддержанию гигиены и ускорению заживления слизистых.
Мы всегда предоставляем четкие рекомендации и поддерживаем пациента после операции. Обычно полное восстановление занимает от одной до двух недель, при этом улучшение носового дыхания заметно уже через несколько дней.
Свободное дыхание — это не привилегия, а нормальное состояние.
Мы проводим резекцию буллы носовой раковины с использованием бережного эндоскопического метода. Это малоинвазивная процедура, позволяющая пациентам почувствовать легкость дыхания. Мы уделяем внимание не только технике, но и тому, чтобы процесс восстановления был комфортным.
Савин Сергей Викторович, врач-отоларинголог.

Опасности, связанные с буллами
Небольшие буллы носа могут быть случайной находкой при диагностике пациентов с другими ЛОР-заболеваниями, если ранее они не приводили к функциональным нарушениям и воспалительным процессам. Образования значительных размеров могут давить на латеральную стенку носа, смещая носовую перегородку.
Это влияет на нормальный поток вдыхаемого воздуха, затрудняет отток и аэрацию околоносовых пазух, что способствует воспалению. Таким образом, удаление крупных булл носа является мерой по предотвращению хронических риносинуситов. Воспалительный процесс слизистой и гнойное содержимое буллы могут привести к риску развития этмоидита. Участие решетчатого лабиринта может способствовать поражению перипериорбитальной клетчатки и оболочек мозга, а также распространению инфекции и тромбофлебиту вен головы.
- упорные нарушения дыхания, вызванные значительным сужением и деформацией носовых ходов;
- хронические синуситы, которые не поддаются традиционному лечению, если нарушение работы соустьев придаточных пазух связано с буллезной деформацией носовой раковины;
- гнойное воспаление в области носовой буллы;
- все разновидности хронического ринита, вызванные постоянным раздражением слизистой носа буллезными стенками.
Операция по удалению буллы в носу осуществляется только при наличии четких показаний. В остальных случаях врач предпочитает наблюдать за динамикой изменений, оценивая состояние и размер буллезной раковины.
Методика удаления буллы носа
В традиционном подходе к операции резекции буллы применяется механическое разрушение стенок пузырька, с последующим удалением измененной носовой раковины с использованием хирургических инструментов. Проводится это с трансназальным доступом под общей анестезией.
После того как производится дугообразный или контурный разрез вдоль края измененной раковины и отслоение слизистой оболочки вместе с надкостницей, осуществляется резекция буллы. Операционная рана затем закрывается лоскутом слизистой оболочки, при этом аккуратно избавляются от избыточных тканей. Обязательной процедурой является плотная тампонада.
Такое мероприятие предотвращает не только послеоперационные кровотечения, но и способствует лучшему заживлению слизистой. Буллы небольшого размера удаляются целиком, а крупные образования подлежат частичной резекции. Во время операции стараются минимизировать травму слизистой верхней части носа, что необходимо для сохранения обоняния.
Тем не менее, классическая подслизистая резекция буллезной носовой раковины является довольно травматичной, и восстановительный процесс после вмешательства может занять несколько недель.
Классификация
Конхобуллез подразделяется по расположению: гипертрофия верхней, средней или нижней носовой раковины. Существует также система классификации в зависимости от степени поражения, основанная на клиническом исследовании и компьютерной томографии.
Классификация степени поражения:
- 1 степень — 0-25% окклюзии (закрытие просвета);
- 2 степень — 26-50%;
- 3 степень — 51-75%;
- 4 степень — 76-100%.
Способы диагностики конхобуллеза
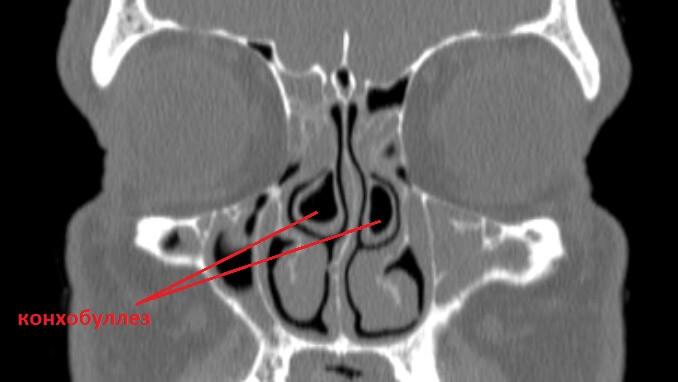
Заболевание можно предварительно диагностировать во время эндоскопического обследования носовой полости, однако подтверждение диагноза происходит с использованием компьютерной томографии носа и околоносовых пазух. На полученных изображениях можно четко увидеть локализацию и степень повреждений.
Конхобуллез не всегда требует какого-либо лечения. При минимальных изменениях он не влияет на функции близлежащих структур носа и носовое дыхание. Однако, если гипертрофия носовой раковины выражена, то единственным эффективным вариантом остается хирургическая коррекция.
В ходе операции, под контролем эндоскопа, хирург удаляет часть костной оболочки “буллы” для уменьшения ее объема. Если имеется сопутствующая патология носа или пазух, дополнительные вмешательства (такие как септопластика, вазотомия носовых раковин, синусотомия) проводятся одновременно с коррекцией буллезной носовой раковины. Операция выполняется под общим обезболиванием.
В ЛОР Центре выбор метода лечения при диагнозе «конхобуллез» осуществляется с учетом клинической картины пациента.






