Атеросклероз брюшного отдела аорты — это заболевание, при котором на стенках аорты, главной артерии, происходят отложения холестерина, жиров и других веществ, образующие атеросклеротические бляшки. Это может привести к сужению просвета сосуда, ограничению кровотока и повышению риска различных сердечно-сосудистых заболеваний.
Причины и факторы риска
- Возраст: риск увеличивается с возрастом.
- Генетическая предрасположенность: наличие сердечно-сосудистых заболеваний в семье.
- Ожирение: избыточный вес может способствовать развитию атеросклероза.
- Неправильное питание: высокое содержание насыщенных жиров и трансжиров в рационе.
- Сидячий образ жизни: недостаток физической активности.
- Курение: табака вызывает повреждение сосудов и способствует образованию бляшек.
- Высокое давление: гипертония является важным фактором риска.
- Диабет: сахарный диабет увеличивает вероятность атеросклероза.
Симптомы
Атеросклероз брюшного отдела аорты может не проявляться долгое время. Однако, когда он прогрессирует, могут возникать следующие симптомы:
- Боль в животе, особенно после еды.
- Чувство насыщения желудка при небольшом количестве пищи.
- Проблемы с пищеварением.
- Потеря веса без видимых причин.
- Общие слабость и утомляемость.
Диагностика
Для диагностики атеросклероза брюшного отдела аорты могут быть проведены следующие исследования:
- Ультразвуковое исследование (УЗИ) брюшной аорты.
- КТ-ангиография для детального изучения сосудов.
- Магнитно-резонансная томография (МРТ).
- Ангиография — рентгеновское изображение, которое помогает визуализировать кровеносные сосуды.
Лечение
Лечение атеросклероза брюшного отдела аорты может включать:
- Изменения в образе жизни: сбалансированное питание, отказ от курения, увеличение физической активности.
- Медикаментозная терапия: статины, антигипертензивные лекарства и аспирин могут быть назначены для управления состоянием.
- Хирургическое вмешательство: в сложных случаях может потребоваться установка стента или аортокоронарное шунтирование.
Важно проводить регулярные медицинские осмотры и следить за состоянием сердечно-сосудистой системы, особенно если имеются факторы риска.
Атеросклероз брюшной аорты
Атеросклероз брюшной аорты и подвздошных артерий в брюшной полости вызывает обызвествление, что приводит к окклюзии или значительному сужению сосудов. Это несовершенство ограничивает поступление крови в нижние конечности. Основные факторы, способствующие развитию этого заболевания, включают старение, курение, повышенный уровень холестерина, высокое артериальное давление, диабет и наследственную предрасположенность.
Для восстановления кровоснабжения нижних конечностей может потребоваться оперативное вмешательство. В ходе операции делается разрез по средней линии живота и с обеих сторон паховой области для выполнения аорто-бифеморального шунтирования. Y-образный протез соединяется с брюшной аортой и бедренными артериями, что позволяет обойти суженные или заблокированные участки и наладить кровоток в ногах. Операция осуществляется под общим наркозом.
За несколько дней до операции
- Вам предстоит пройти обследования: анализ крови, измерение артериального давления, ЭКГ и, при необходимости, эхокардиографию. Также потребуется заполнение и подписание определенных документов (согласие на операцию, анкета перед анестезией).
- Возможно, вам будет назначена специальная «хирургическая диета» по рекомендации врача. Вам разрешается увеличить объем потребляемой жидкости (воды, сока, чая, кофе).
Утром в день операции
- Не рекомендуется есть или пить (при необходимости можно принять лекарства, назначенные анестезиологом, с небольшим количеством воды).
- Обязательно снимите зубные протезы, контактные линзы, часы и украшения.
- Утром примите душ.
- В области операции вам сбрит волосы, самостоятельно этого делать не следует.
После завершения операции
- Вам будет предоставлено лечение в палате наблюдения на срок от нескольких дней до недели (по необходимости и дольше), а Возможное пребывание в реанимации.
- В день операции и в последующие дни предполагается лежачий режим.
- Вы можете испытывать болезненные ощущения в области раны, и вам будут предложены обезболивающие препараты.
- После вмешательства вам будут установлены различные медико-технические устройства (сфигмоманометр, артериальная система для контроля давления, эпидуральный катетер для облегчения боли и пр.).
- На протяжении некоторого времени после процедуры может потребоваться соблюдение специальной диеты.
- Срок госпитализации зависит от состояния здоровья и заживления швов; решение об этом принимает врач. В среднем он составляет около 10 дней.
Уход за собой в домашних условиях
- Необходимо перевязывать рану, если повязка становится грязной или мокрой; это желательно делать не реже, чем раз в 1-2 дня. Средства для ухода за раной можно приобрести в аптеке.
- Ваш лечащий врач удалит швы или повязку через 10-14 дней после операции.
- Дома можно принимать душ. Избегайте посещения сауны или бани на протяжении нескольких недель. Удаляйте повязку перед душем, аккуратно промывайте рану и накладывайте новую повязку.
- В первый месяц после операции запрет на поднятие тяжестей свыше 5 кг и на интенсивные физические нагрузки. Восстановление силы брюшной стенки займет около 6 месяцев. При необходимости можно использовать абдоминальный бандаж для поддержки.
- Рекомендуется выполнять щадящие упражнения, такие как прогулки на свежем воздухе или легкая гимнастика, которые помогут улучшить кровообращение.
- При болевых ощущениях принимайте обезболивающие препараты по рекомендациям врача.
- Обратите внимание на свое эмоциональное состояние, так как операции могут вызывать стресс. Рассмотрите возможность консультации с психологом, если возникают трудности.
Обратитесь в экстренное отделение при следующих симптомах
- Изменение чувствительности, температуры или цвета ног, резкая боль в конечностях.
- Кровотечение в области послеоперационного шва.
- Воспаление в области раны (покраснение, отек, гнойные выделения).
- Внезапные боли в груди или спине.
Обращение к семейному врачу необходимо в следующих случаях
- При необходимости уточнить схему приема лекарств.
- Для плановых перевязок или снятия швов.
- Если есть подозрения на проблемы в области операции.
- Если требуется консультация по другим заболеваниям.
- Для проверки уровня холестерина и контроля других факторов риска, способствующих атеросклерозу.
Причины атеросклероза брюшной аорты
Одной из причин развития атеросклероза является повышенное содержание кальция в крови. Этот минерал играет ключевую роль в формировании и поддержании костной ткани. При остеопорозе, когда кости становятся более хрупкими, недостаток кальция может быть восполнен его добавлением. Особенно важно это для пожилых людей, в частности для женщин после менопаузы.
Избыточное количество кальция, однако, может привести к осложнениям. При атеросклерозе кальций откладывается на стенках сосудов в процессе кальцификации. Исследования показывают, что атеросклероз и кальцификация артерий взаимосвязаны. Накапливающийся кальций делает атеросклеротическую бляшку жесткой и хрупкой, способной легко ломаться даже на начальных этапах. Кроме того, он может способствовать образованию тромбов, что приводит к закупорке сосудов и повышает риск инфаркта и инсульта.
Важным фактором риска является артериальная гипертензия. Проблема заключается в том, что атеросклероз и его прогрессирование зависит от степени потери эластичности сосудов. При неконтролируемом высоком давлении аорта становится жесткой и теряет эластичность.
Таким образом, аорта превращается в жесткое соединение, что делает её уязвимой для «плохого» холестерина (ЛПНП). Это приводит к образованию атеросклеротических бляшек. Кроме того, аорта не успевает реагировать на увеличивающееся давление во время сердечных сокращений, что еще больше увеличивает давление. В результате атеросклероз и артериальная гипертензия усиливают влияние друг на друга, создавая замкнутый круг, что может ухудшить здоровье пациента и увеличить риск инфаркта или инсульта.

К другим факторам, способствующим развитию атеросклероза, относятся возраст, пол, сахарный диабет, высокий уровень холестерина, недостаток физической активности и курение. Атеросклероз брюшной аорты чаще всего развивается под воздействием нескольких из указанных факторов одновременно.
Симптомы атеросклероза брюшной аорты
Как и многие другие сердечно-сосудистые заболевания, атеросклероз брюшной аорты может долго оставаться без симптомов, а прогрессирование болезни зачастую происходит внезапно.
Симптоматика может варьироваться в зависимости от степени повреждения аорты и наличия осложнений. Кроме того, признаки могут проявляться через внутренние органы, так как от аорты отходят много артерий, кровоснабжающих их. В зависимости от того, какой орган затронут, могут проявляться определенные жалобы.
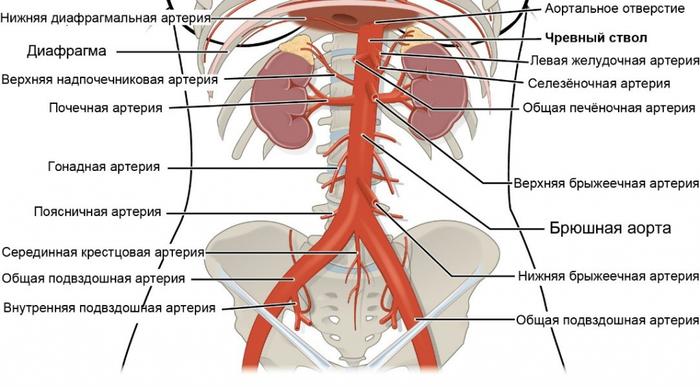
Ниже перечислены наиболее распространенные симптомы:
- Боли в животе, которые могут быть постоянными или появляться периодически, усугубляясь после еды. Пульсирующие боли могут иррадиировать в спину, ягодицы или ноги, часто из-за недостаточного кровоснабжения органов пищеварения во время еды.
- Проблемы с пищеварением, такие как запоры, диарея, тошнота, рвота, метеоризм и чувство тяжести в животе.
- Потеря веса, связанная с нарушенным усвоением и недостаточным питанием.
- Повышение артериального давления.
- Нарушения работы почек, проявляющиеся в виде отеков, повышенного давления и нарушения мочеиспускания.
- Проблемы с сердечно-сосудистой системой, включая боли в груди, одышку и учащенное сердцебиение.
- Нарушения работы печени, возможно, проявляясь желтухой и увеличением печени.
- Проблемы с селезенкой, выражающиеся в её увеличении и болях в левом подреберье.
ОСНОВНЫЕ СИМПТОМЫ АТЕРОСКЛЕРОЗА БРЮШНОЙ АОРТЫ
Атеросклероз сосудов может начаться в молодом возрасте и постепенно прогрессировать. Это заболевание часто протекает бессимптомно в течение длительного времени, пока не произойдет достаточно значительное сужение или закупорка артерий.
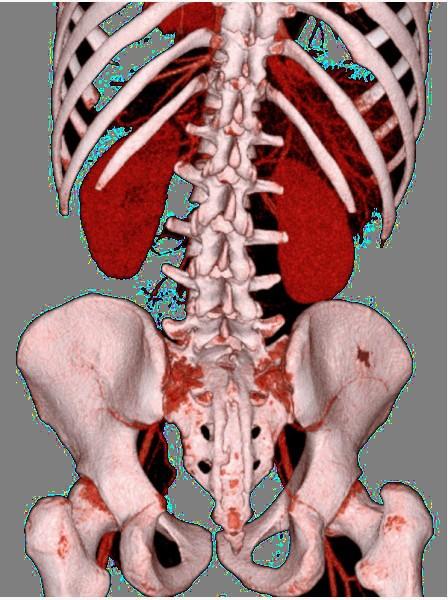
Клинические проявления атеросклероза брюшного отдела аорты и её ветвей (например, подвздошных артерий) могут включать:
- Пониженная температура конечностей.
- Ощущение онемения в ногах.
- Наличие отеков.
- Гиперемия кожных покровов (покраснение).
- Снижение мышечного тонуса.
- Отсутствие пульсации артерий в области стоп, под коленями и в паху.
- Развивающаяся перемежающаяся хромота.
- Нарушения половой функции.
Атеросклероз аорты
Атеросклероз аорты представляет собой недуг, при котором на внутренней стенке сосуда и его главных ветвях образуются атеросклеротические бляшки, возникающие из-за нарушений обмена липидов.
Существуют различные теории формирования атеросклерозов, среди которых основное внимание уделяется роли холестерина в рамках концепции липопротеидной инфильтрации, а также несколько других подходов к пониманию этой патологии.
Изменения, связанные с атеросклерозом, приводят к потере эластичности стенок аорты, росту атеросклеротических бляшек, которые перекрывают просвет сосуда и впоследствии вызывают ухудшение кровоснабжения органов.
Разрушение атеросклеротической бляшки может способствовать образованию тромбов на её поверхности. Отрыв такого тромба приводит к блокировке сосудистых ветвей, что вызывает ишемию в органах или частях тела, которые питаются кровью через эти артерии.
Чаще всего атеросклероз аорты протекает без явных признаков и может быть обнаружен случайно во время профилактических осмотров с использованием ультразвука. При нахождении атеросклеротических бляшек в ветвях грудной аорты, которые снабжают кровь головному мозгу, у пациента могут возникать симптомы, связанные с нарушением мозгового кровообращения. При поражении коронарных артерий человек чувствует давящие боли за грудиной, которые могут отдавать в левую руку, межлопаточное пространство или шею.
Клинические проявления поражения ветвей брюшной части аорты:
- Проблемы с пищеварением: потеря аппетита, метеоризм, метеоризм и вздутие живота, поносы, запоры;
- Боль в области желудка и intestines, возникающая после еды и имеющая приступообразный характер;
- Значительное похудение;
- Онемение ног;
- Артериальная гипертензия;
- Повышение систолического артериального давления при нормальном уровне диастолического.
Диагноз вначале устанавливается на основании общего осмотра кардиолога, в ходе которого собираются сведения о жалобах и рисковых факторах пациента. Косвенное подтверждение болезни получается посредством лабораторных анализов (изучение липидного профиля), которые покажут повышенные уровни холестерина, липопротеидов низкой плотности, триглицеридов. Аортография (рентгеновское исследование аорты с контрастом) поможет выявить такие признаки атеросклероза, как удлинение и уплотнение аорты, кальциноз, а также ее расширение в грудной или брюшной области и наличие аневризм.
Способы диагностики атеросклероза
Стенозы и окклюзии в аорте и подвздошных артериях требуют хирургического вмешательства. Оптимальный метод лечения подбирается после детальной диагностики и выявления степени повреждения сосудов. Это может потребовать проведения катетеризации с установкой стента либо традиционного шунтирования сосудов.
Физический осмотр пациента
Во время осмотра доктор использует стетоскоп для прослушивания артерий, измеряет давление и другие параметры. Некоторые признаки атеросклероза опытный врач способен заметить уже на начальной стадии осмотра.
Анализы крови
Биохимический анализ крови позволяет оценить уровень глюкозы, а также уровень холестерина, соотношение “положительного” и “негативного” холестерина и прочие показатели, которые могут сигнализировать о потенциальном риске развития атеросклероза.
Доплерография сосудов
Допплерография сосудов – это современный метод ультразвуковой диагностики. В процессе исследования с использованием ультразвукового датчика устанавливается артериальное давление в разных участках тела. Понижение давления (или кровотока) в каком-либо сосуде может указывать на сужение артерии в результате атеросклеротических изменений.
Компьютерная ангиография

Компьютерная томографическая ангиография (КТА, КТ-ангиография) – это современный и высокотехнологичный радиологический метод исследования, который используется для оценки анатомического состояния сосудов. Это позволяет обнаружить как врожденные, так и приобретенные патологии, выяснить масштаб поражения и визуализировать кровоток.






