Кал красного цвета может быть вызван несколькими факторами. Одной из основных причин является употребление пищи, содержащей натуральные красители, такие как свекла или некоторые ягоды, что приводит к изменению цвета стула.
Однако красный цвет также может указывать на наличие кровотечения в желудочно-кишечном тракте, что может быть серьезным симптомом. В таких случаях настоятельно рекомендуется обратиться к врачу для диагностики и получения необходимой медицинской помощи.
Кровь в фекалиях
Поиск крови в стуле или на туалетной бумаге всегда вызывает тревогу. Однако на практике это довольно распространенный симптом, имеющий разные причины — от менее опасных до серьезных. Важно не оставлять это без внимания и незамедлительно обратиться к врачу для проведения обследования и установления источника проблемы, вызвавшей наличие крови в кале.
Кровь может появляться в стуле на различных этапах пищеварительного процесса. Наиболее распространенные факторы включают:
- геморрой. Расширенные вены в области заднего прохода и прямой кишки могут легко повреждаться при прохождении твердых каловых масс, что приводит к появлению ярко-красной крови на кале или туалетной бумаге;
- анальные трещины. Небольшие разрывы на коже в области заднего прохода часто возникают из-за запоров и могут вызывать сильную боль, а Выделение ярко-красной крови во время или после дефекации;
- кишечные полипы. Доброкачественные образования на стенках кишечника иногда могут кровоточить, особенно если они большие или повреждаются твердыми каловыми массами;
- дивертикулез. Небольшие мешковидные выступы на стенках толстой кишки могут воспаляться или повреждаться, что приводит к кровотечению;
- воспалительные заболевания кишечника. Например, неспецифический язвенный колит и болезнь Крона часто являются причиной появления крови в стуле;
- кишечные инфекции. Воспаления, вызванные бактериями или паразитами, могут приводить к diarrhea и выделению крови в кале;
- опухоли кишечника. Новообразования в области прямой или толстой кишки могут изъязвляться и кровоточить. Кровь может быть как яркой, так и темной, смешанной с фекалиями.
Цвет крови может указать на источник проблемы:
- ярко-красная кровь обычно свидетельствует о проблемах в нижних отделах кишечника (прямая кишка, анус), таких как геморрой или трещины;
- темно-красная или бордовая кровь, смешанная с фекалиями, часто говорит о проблемах в толстом кишечнике — полипах, дивертикулах, воспалительных процессах или опухолях;
- черные, дегтеобразные фекалии (мелена) нередко указывают на кровотечение в верхних отделах пищеварительного тракта (желудок или тонкий кишечник).
Сопутствующие проявления
Появление крови в фекалиях редко является единственным симптомом. Чаще всего его сопровождают иные признаки, которые могут оказать помощь в выявлении причины.
Обратите внимание на следующие проявления:
- боли в abdomen;
- дискомфорт в области заднего прохода;
- тошнота или рвота;
- вздутие живота;
- поносы или запоры;
- ложные позывы — чувство острого желания сходить в туалет, но с небольшим или отсутствием стула;
- ощущение неполного опорожнения кишечника;
- слабость, усталость, головокружение;
- повышенная температура;
- потеря веса без очевидной причины.
Обязательно сообщайте врачу обо всех сопровождающих симптомах, даже если они кажутся вам незначительными. Эта информация очень важна для точного определения диагноза.
Возможные причины появления крови в стуле
Наличие крови в стуле всегда указывает на наличие проблемы, а не является заболеванием само по себе. По цвету крови можно определить, где произошло кровотечение в желудочно-кишечном тракте. На основе этого выделяются следующие причины:
- Ярко-красная кровь, которая не смешивается с калом, может говорить о трещине кожи или слизистой в области заднего прохода. Обычно кровь сопровождается сильной болью при дефекации. Это состояние может возникнуть у людей всех возрастов. Чаще всего трещины появляются в результате хронических запоров, когда твердые массы травмируют слизистую оболочку в конце прямой кишки. У детей причиной может стать аллергия на белок коровьего молока, так как жидкий стул раздражает кожу. Похожая ситуация наблюдается при непереносимости лактозы. Также трещины могут возникать из-за неправильного введения клизм.
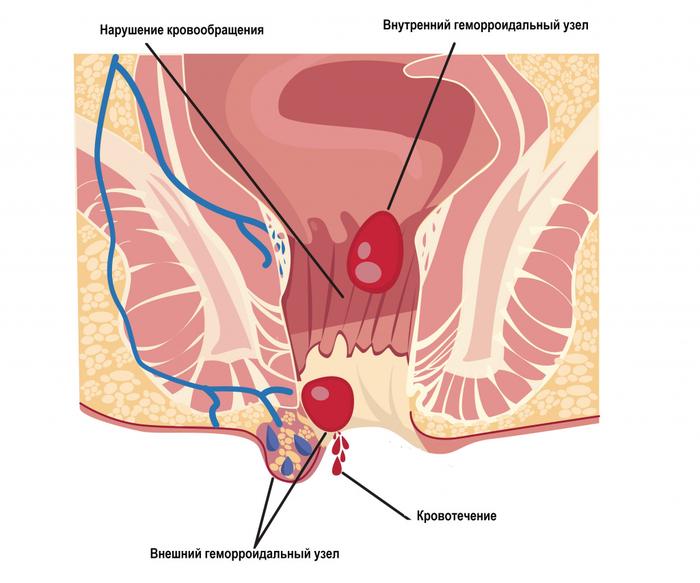
- Темно-красная кровь, не смешивающаяся с каловыми массами, часто сигнализирует о геморрое — заболевании, при котором вены заднего прохода и прямой кишки расширяются и образуют геморроидальные узлы. Это может происходить из-за застоя крови от недостаточной физической активности, избыточного веса, запоров или беременности. При геморрое кровотечение обычно наблюдается после акта дефекации. Больные часто жалуются на зуд и жжение в области ануса, а также могут пальпироваться увеличенные геморроидальные узлы в виде небольших эластичных шариков под кожей вокруг ануса.
- Наличие крови в стуле может быть признаком полипов кишечника (разрастания на слизистой). Долгое время полипы могут не проявляться, а кровотечение происходит только при их повреждении. Обычно травма полипа не сопровождается болью, за исключением случаев полипов в анальном канале, которые могут вызывать зуд, дискомфорт и чувство неполного опорожнения кишечника.
- Кровь в стуле может обнаруживаться и при различных инфекционных заболеваниях, сопровождающихся диареей, сильной болью в животе, повышенной температурой, ознобом, рвотой.
Кровь в кале: причины и симптомы
Инфекционные заболевания могут привести к быстрому обезвоживанию организма, в связи с чем пациент нуждается в лечении в инфекционном стационаре.
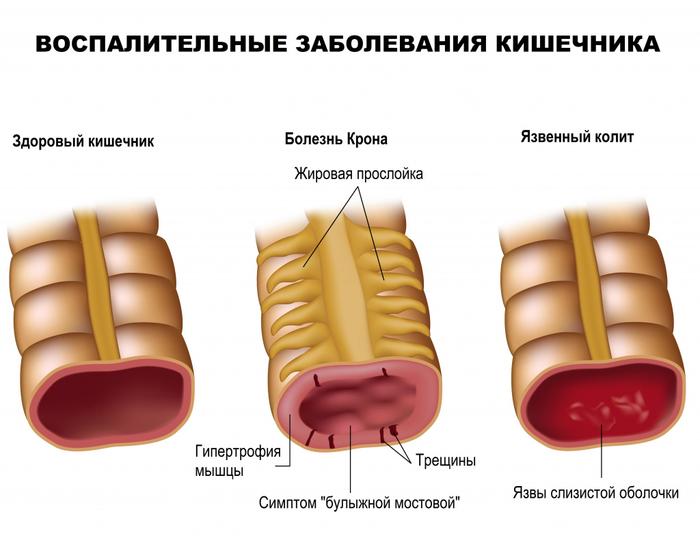
Появление крови в кале может быть связано с различными воспалительными болезнями, не имеющими инфекционной природы. Например, такие заболевания, как болезнь Крона и неспецифический язвенный колит, часто приводят к образованию язв, которые могут кровоточить. В данном случае кровь может выделяться как сгустками, так и в составе жидкого стула. Если язвы находятся в верхних отделах кишечника, кровь может иметь черный оттенок.
- Появление сгустков крови в кале может свидетельствовать о повреждении стенки дивертикула. Обычно такое кровотечение сопровождается болевыми ощущениями в животе и носит временный характер.
- Серьезное кровотечение может возникнуть при распаде опухоли в кишечнике и повреждении стенок органа. В этом случае кровь может смешиваться с каловыми массами, слизью и гноем.
- Если кал становится черным и жидким (так называемый дегтеобразный стул или мелена), а дефекация вызывает сильные боли в животе, выраженную слабость, учащенное сердцебиение и снижение артериального давления, это может указывать на серьезное кровотечение из верхних отделов желудочно-кишечного тракта.
Кровь в кале: причины и заболевания
Кровотечение в больших объёмах может быть вызвано язвами в желудке или двенадцатиперстной кишке, геморрагией из варикозно-расширенных вен в пищеводе при циррозе печени, некрозом опухоли желудка, а также интоксикацией ядовитыми и разрушающими веществами.
- недостаточная физическая активность, способствующая застою крови в венозной системе прямой кишки и нарушению нормального продвижения кала, что ведёт к запорам и геморрою;
- избыточная масса тела;
- нехватка клетчатки в пище;
- переизбыток алкоголя и кофе;
- рождение детей, что увеличивает риск запоров и геморроя;
- ввод прикорма для грудных детей: резкое изменение питания может вызывать запоры и инвагинацию;
- анальный секс — может привести к повреждению слизистой прямой кишки и образованию хронических трещин;
- инфекция вирусом папилломы человека увеличивает риск появление папиллом в анальной области;
- наличие злокачественных опухолей в анамнезе у близких родственников.
К каким специалистам обратиться при обнаружении крови в кале
Обнаружение крови в стуле требует консультации у проктолога, хирурга, гастроэнтеролога, онколога или инфекциониста. После осмотра врач назначает комплекс инструментально-лабораторных исследований.
- Общий анализ крови (для выявления анемии при возможных скрытых кровотечениях).
Трещина анального отверстия
Классическим симптомом анальной трещины является появление красноватых следов в кале. Это повреждение находится в дистальных участках кишечника, поэтому кровь имеет яркий цвет (свежая). Патология проявляется резкой болью в прямой кишке во время дефекации, которая появляется внезапно и быстро проходит. Трещина может возникнуть из-за запора, который вызывает трещины в анальной коже при сильном натуживании.
В большинстве случаев такие трещины заживают самостоятельно, в отличие, например, от полипов.
Полипы и рак толстой и прямой кишки
Полипы представляют собой небольшие наросты на внутренней стенке кишечника. Точная причина их появления остается неясной. В норме клеточное деление происходит организованно, но по каким-то причинам клетки начинают делиться беспорядочно, образуя выросты в кишечнике.
Среди полипов различают несколько типов. Гиперпластические полипы обычно безвредны, в то время как аденомы могут трансформироваться в рак: риск их малигнизации значительно выше.
Чаще всего полипы не вызывают никаких симптомов и не приводят к болям, однако в некоторых случаях может появиться кровь в кале. Цвет фекалий зависит от локализации полипов: чем ближе они расположены к анусу, тем ярче красный цвет кала; если полипы находятся глубже, цвет становится темнее.
Полипы, как правило, удаляют во время колоноскопии, а затем исследуют удаленные ткани на наличие раковых клеток.
Наличие свежей крови в кале может также свидетельствовать о раковых заболеваниях. Рак прямой и толстой кишки может вызывать кровь в стуле из-за разрастания раковых клеток и образования язв на слизистой. Среди признаков опухоли можно выделить:
- изменения в функции кишечника;
- красный кал;
- потерю веса;
- рвоту;
- усталость.
Кровь в кале не всегда бывает видна, поэтому людям старше 50 лет рекомендовано проходить колоноскопию для контроля состояния кишечника. Это важно, так как на ранних стадиях заболевания кишечника симптомы могут отсутствовать.
Наиболее распространённые сопутствующие заболевания
Кровь в кале может указывать на различные расстройства гастроэнтерологического и проктологического характера. Наиболее распространёнными патологиями являются:
Анальная трещина
Наличие крови в фекалиях часто свидетельствует об анальной трещине, при этом основные проявления включают:
- острые болевые ощущения в прямой кишке во время и после дефекации;
- выделение крови при опорожнении — в виде капель на кале или следов на туалетной бумаге.
Во время медосмотра врач может обнаружить определённые изменения в области анального отверстия, что позволяет установить правильный диагноз.
Геморрой
- увеличение или выпадение внутренних геморроидальных узлов при дефекации;
- кровотечение во время акта дефекации (ярко-красная кровь может смешиваться с калом, при этом возможно форма капель или вытекания без примесей испражнений);
- образование увеличенных наружных геморроидальных узлов;
- иногда — зуд и жжение в области ануса, выделение слизи.
При медицинском осмотре врач фиксирует патологические изменения в области ануса, которые помогают поставить верный диагноз.
Дивертикулярная болезнь
Эта патология характеризуется образованием мешков (дивертикулов) на стенках кишечника. Обычно они возникают в толстом кишечнике из-за повышенного давления в пищеварительном тракте или слабости мышечной структуры на определённых участках. Симптомы могут отсутствовать или выражаться в виде болей в животе и изменений стула. При тяжёлых формах заболевания могут наблюдаться кровянистые выделения различных оттенков — от ярко-красного до темно-коричневого, иногда с примесями тромбов. Кровотечения часто происходят без предшествующих явлений и не сопровождаются другими симптомами дивертикулёза.
Болезнь Крона
Это хроническое заболевание с рецидивирующим течением, затрагивающее различные отделы ЖКТ. Основные симптомы болезни включают:
- боли в животе;
- повышенная температура;
- потеря веса;
- учащение дефекаций с возможными кровянистыми примесями в стуле.
Во время осмотра врач выявляет некоторые патологические изменения в области ануса, что позволяет точнее определить диагноз.
Язвенный колит
Это длительное воспалительное заболевание, которое затрагивает толстый кишечник и проявляется как аутоиммунное поражение его слизистой. Основные симптомы этой патологии включают:
- наличие крови в кале;
- частые позывы к дефекации, которые могут быть непроизвольными;
- ускоренные акты дефекации в течение суток;
- повышенная температура;
- потеря веса.
В ходе осмотра врач обнаруживает патологические изменения в области ануса, что позволяет сделать точный диагноз.
Выпадение прямой кишки
Пролапс прямой кишки — это состояние, при котором орган выпадает через анальное отверстие. Простые клинические проявления данной патологии включают:
- недержание кала или, наоборот, запоры;
- выпадение части кишечника через задний проход, которое можно вправить самостоятельно;
- ощущение неполного опорожнения кишечника после дефекации;
- кровотечения во время дефекации из-за повреждений слизистых прямой кишки.
Остроконечные кондиломы
Перианальная кондилома — это остроконечное образование около ануса, которое выступает над уровнем кожи. Данное состояние связано с инфекцией вирусом папилломы человека (ВПЧ). Основные признаки недуга включают:
- кровянистые выделения, похожие на окрашенные прожилки, которые могут появляться во время дефекации, если кондилома находится внутри прямой кишки и повреждается фекалиями;
- зуд, жжение и общий дискомфорт в области кондиломы;
- ощущение наличия постороннего предмета в анальном проходе, если кондилома расположена внутри ануса.
Рак кишечника
Это злокачественные новообразования, развивающиеся из эпителия слизистой оболочки. К основным признакам такого заболевания относятся:
- наличие крови и/или слизи в кале (это наиболее распространённый признак, обнаруживаемый у 90% пациентов).
- тенезмы — ложные позывы к опорожнению, которые могут сопровождаться выделением крови, гноя или слизи;
- симптомы частичной непроходимости кишечника;
- значительная потеря веса.
Диагностика наличия крови в кале
Наличие крови в кале является симптомом, а не самостоятельным заболеванием, поэтому диагностика требует внимательного подхода. Стартовая стадия обследования включает сбор анамнеза и опрос пациента о его жалобах. Врач обращает внимание на такие аспекты, как:
- регулярность и консистенция стула;
- характер болей в животе (если таковые есть);
- прием медикаментов, включая нестероидные противовоспалительные препараты и антибиотики;
- недавние поездки за границу;
- наличие ранее диагностированных опухолей или воспалительных процессов в ЖКТ;
- наличие следов крови в стуле;
Заключение
Следующий этап обследования может включать объективный осмотр: специалист производит пальпацию брюшной полости для выявления болезненных участков. Затем осуществляется визуальная проверка перианальной области на наличие геморроя, трещин, воспалений и новообразований. Обязательно выполняется пальцевое ректальное исследование.
Следующий шаг — лабораторное обследование: анализ кала и крови позволяет определить уровень анемии и выявить признаки наличия инфекционных процессов.
Врач начинает обследование, используя различные диагностические инструменты. Выбор диагностического метода основывается на подозреваемом заболевании пациента:

- Аноскопия — это осмотр анального канала с помощью специального оптического прибора.
- Ректороманоскопия подходит для диагностики заболеваний прямой кишки и осуществляется на расстоянии 15 см от анального сфинктера уже на первом приеме.
- Колоноскопия предназначена для исследования толстого кишечника и требует предварительной подготовки.
- Гастроскопия помогает выявить язвы и новообразования в верхних отделах пищеварительной системы. Эти эндоскопические процедуры крайне важны при подозрении на онкологию, так как позволяют взять биоматериал для анализа. Также, если обнаружены кровоточащие сосуды, процедура может быть использована для остановки кровотечения.
- УЗИ — это безопасный и неинвазивный метод, позволяющий оценить размеры и форму внутренних органов, выявить новообразования и рассмотреть состояние окружающих лимфатических узлов.
Если это необходимо, могут быть назначены дополнительные исследования или консультации узких специалистов.

Наличие крови в стуле часто указывает на проблемы с желудочно-кишечным трактом. Часто такая ситуация может возникать из-за запоров. Для того чтобы кишечник функционировал должным образом, важно следовать определенной диете.
Рекомендуется включать в рацион больше клетчатки, например, пшеничных отрубей, которые способствуют удержанию воды в кишечнике и размягчению его содержимого. Нормой потребления клетчатки считается 20-25 грамм в день. Важно также пить не менее 2 литров жидкости в сутки и не откладывать поход в туалет при позывах.
Лучше избегать использования туалетной бумаги и подмываться после посещения туалета, особенно при наличии геморроя или других образований, которые могут повредиться во время дефекации. Необходимо помнить: любое кровотечение из прямой кишки — вне зависимости от частоты его появления — требует незамедлительного обращения за медицинской помощью.
врач-колопроктолог
Лутков Иван Викторович
Лечение крови в кале
Терапия состояний с наличием крови в стуле преследует две первостепенные цели:
- остановка кровотечения;
- устранение возникших осложнений.
Для остановки кровотечения в первую очередь применяется медикаментозное лечение. Назначаются препараты, способствующие улучшению сворачиваемости крови, рекомендуется ограничить прием пищи и пить холодную воду. Если консервативные методы не дают результатов, прибегают к хирургическому вмешательству для остановки кровотечения.
Следующая терапия направлена на предотвращение повторного кровотечения. Для лечения язв применяются антибактериальные и антисекреторные средства. При геморрое используются венотонизирующие препараты, а для лечения анальных трещин — средства, способствующие заживлению и т. д.
В некоторых случаях профилактика заболеваний требует только хирургического вмешательства: удаления полипов или опухолей, иссечения незаживающих трещин и так далее. Одно из частых последствий кровопотери — снижение уровня гемоглобина, поэтому в течение месяца проводятся меры по лечению анемии. Если возник геморрагический шок, необходимо восстановить объем циркулирующей крови и наладить функционирование жизненно важных органов.
Осложнения
Любая потеря крови, даже небольшая, негативно сказывается на здоровье человека. Постоянное наличие крови в стуле может привести к следующим последствиям:
- Развитие анемии из-за дефицита железа;
- Нехватка витаминов и других питательных веществ из-за нарушения их усвоения;
- Снижение массы тела;
- Формирование свищей в аноректальной области.
Если причиной кровотечения является рак, игнорирование лечения может привести к распространению опухолевых клеток, возникновению язв и прочим серьезным осложнениям. Также имеется высокий риск развития кишечной непроходимости.






